Services on Demand
article
Indicators
Share
Revista da SBPH
Print version ISSN 1516-0858
Rev. SBPH vol.21 no.1 Rio de Janeiro Jan./June 2018
ARTIGOS
Comunicação de morte encefálica a familiares: levantamento com profissionais de saúde
Brain death communication to family members: a survey with health professionals
Nayanne da Ponte Meneses1; Isabela Castelli2; Áderson Luiz Costa Junior3
Universidade de Brasília
RESUMO
A comunicação da morte encefálica (ME) de um paciente a familiares pode incluir dificuldades de compreensão e ainda está atrelada, muitas vezes, à entrevista para obtenção de consentimento à doação de órgãos e tecidos. Os objetivos deste estudo, de natureza qualitativa, foram: (a) avaliar a percepção de profissionais de saúde frente ao diagnóstico de ME; (b) levantar a situação real de como ocorre a comunicação da ME a familiares de um(a) paciente; e (c) identificar variáveis psicossociais da relação profissional-familiar no momento de comunicação. Vinte profissionais, que já tinham feito comunicações de ME a familiares, de um total de 27 profissionais existentes, responderam a um roteiro semiestruturado de entrevista, de janeiro a junho de 2017. Cinco categorias de conteúdo foram geradas: variáveis para abordagem; trajetória profissional; explicação do protocolo e do diagnóstico de morte encefálica; apresentação; e setting de comunicação. A idade do paciente, o conhecimento dos familiares sobre o estado clínico do paciente, o estado emocional e crenças religiosas foram variáveis referidas como funcionalmente relacionadas à condução da entrevista para obtenção de consentimento à doação de órgãos. Dados obtidos subsidiam a indicação de variáveis que deveriam ser consideradas mais sistematicamente para a comunicação de ME.
Palavras-chave: morte encefálica; comunicação de más notícias; protocolo de comunicação.
ABSTRACT
Communication of Brain Death (BD) of a patient to family members may include difficulties of understanding and is still often tied to the interview to obtain consent for the donation of organs and tissues. The aims of the study were: (a) to evaluate the perception of health professionals regarding the diagnosis of BD; (b) to identify the actual situation of how the communication of BD occurs to the relatives of a patient; and (c) to identify psychosocial variables of the professional-family relationship at the moment of the communication. Twenty professionals who had already made communications of BD to family members, of a total of 27 existing professionals, responded to a mid-structured interview itinerary, from January to June, 2017. Five content categories were generated: variables for approach; professional trajectory; explanation of the protocol and diagnosis of brain death; presentation; and setting of communication. Patient's age, previous knowledge of the patient's clinical status, emotional state and religious beliefs were some of the variables referred to as functionally related to conducting the interview to obtain consent to organ donation. Data obtained subsidize the indication of variables that should be considered more systematically for the BD communication.
Keywords: brain death; bad news communication; communication protocol.
Introdução
Na área de saúde, uma má notícia pode ser definida como qualquer informação que envolve uma mudança drástica à perspectiva de futuro de um indivíduo, em um sentido adverso (Buckman, 1992). A resposta da pessoa (e/ou de seus familiares) dependerá, entre outras variáveis, da percepção de esperança daquele(s) a quem a notícia foi comunicada, e influenciada por fatores psicossociais e culturais (Andrade et al., 2014).
Considerando a comunicação ME de um paciente como um exemplo típico de "má notícia", a disponibilização dessa informação deve ser efetuada considerando, previamente, um conjunto de fatores psicossociais que caracteriza cada agrupamento de familiares, tais como, faixa etária do(a) paciente, grau de compreensão das informações disponibilizadas, existência e qualidade de redes de apoio social (Miranda & Brody, 1992).
O conceito de ME implica na perda definitiva e irreversível das funções encefálicas (Cinque & Bianchi, 2009). No entanto, o paciente pode manter, sob o suporte de equipamentos de vida vegetativa e medicamentos, as funções respiratórias por determinado período de tempo. O objetivo destes cuidados é permitir o acesso aos familiares do paciente, em tempo hábil, à comunicação da ME e a consulta sobre o consentimento à doação de órgãos e tecidos. O Art. 4º da Lei N° 10.211, de 23 de março de 2001, dispõe que a autorização, para a doação de órgãos e tecidos de um paciente, deverá ser obtida através do cônjuge ou parente, maior de idade, obedecida a linha sucessória, reta ou colateral, até o segundo grau.
Para comprovar a ocorrência de ME é necessário, segundo Resolução No 1.480, do Conselho Federal de Medicina (CFM, 1997), o atendimento aos seguintes critérios: (a) a ME deverá ser consequência de processo irreversível e de causa conhecida; (b) a ME será caracterizada através da realização de exames neurológicos durante intervalos de tempo variáveis, de acordo com determinadas faixas etárias; (c) os elementos do exame neurológico a serem observados para constatação da ME incluem coma aperceptivo, pupilas fixas e arreativas, ausência de reflexo córneo-palpebral, ausência de reflexos oculocefálicos, ausência de respostas às provas calóricas, ausência de reflexo de tosse e apneia; e (d) exames complementares deverão demonstrar, de forma inequívoca, ausência de atividades cerebrais, de natureza elétrica, metabólica e de perfusão sanguínea (Torres & Lage, 2013).
A comunicação de ME a familiares de um paciente, além da natureza intrínseca de uma má notícia, ainda pode incluir outras dificuldades: (a) o conceito de ME nem sempre é transmitido com o uso de termos acessíveis aos familiares; (b) a percepção antagônica de que, embora sem atividade cerebral (e, portanto, morto), o paciente parece respirar normalmente, ter pele de cor corada e estar dormindo, pode confundir os familiares; e (c) crenças (religiosas, ou não) que ainda alimentam esperanças/expectativas de melhora do paciente, podem influenciar os familiares a recusarem a doação de órgãos do paciente (Ferrazzo, Vargas, Mancia & Ramos, 2011; Moraes & Massarolo, 2008).
Nestas condições, vários pesquisadores já propuseram procedimentos para facilitar o fluxo de informações em processos de comunicação de más notícias, incluindo diagnósticos adversos, prognósticos reservados e óbitos (Baile et al., 2000; Buckman, 1992; Campebell, 1995; Harrahill, 2005; Narayanan, Bista, & Koshy, 2010; VandeKieft, 2001).
Baile et al. (2000), por exemplo, propõem o protocolo SPIKES (do original, em língua inglesa: S - Setting up the inverview; P - Assessing the patient's perception; I - Obtaining the patient's Invitation; K - Giving knowledge and information to the patient; E - Addressing the patient's emotions with empathic responses; S - Strategy and summary). Nesse protocolo, os seguintes elementos são referidos: (a) formalização aos familiares de um convite à comunicação; (b) configuração do setting para entrevista, com cenário físico aconchegante, privacidade, presença de pessoas significativas para o diálogo, disponibilidade do profissional, estabelecimento de contato visual para busca de empatia e minimização de eventuais interrupções; (c) acesso à pessoa que vai receber a notícia, com a identificação do que já sabe e quanto deseja saber sobre detalhes; (d) disponibilização de informações, com vocabulário adequado, avaliando a compreensão do receptor; (e) observação das emoções de forma empática, analisando sentimentos dos receptores; e (f) uso regular de estratégias de resumo de conteúdos.
De modo semelhante, Narayanan, Bista e Koshy (2010) propõem o protocolo BREAKS (do original, em língua inglesa: B - Background, R - Rapport, E - Explore, A - Announce, K - Kindling e S - Summarize), com os seguintes elementos: (a) conhecimento prévio do estado clínico do paciente, antes de qualquer comunicação; (b) estabelecimento de relação de confiança entre emissores e receptores; (c) exploração do conhecimento que a pessoa possui sobre a condição clínica e o prognóstico, sabendo que a pessoa pode recusar-se a receber algumas informações; (d) disponibilização gradativa de informações; (e) reconhecimento de que as pessoas reagem de maneiras muito diversas ao receberem más notícias (reações comportamentais que indiquem conteúdo afetivo, pausas, silêncios, negação); e (f) sumarização do conteúdo comunicado e de preocupações expressas.
VandeKieft (2001) descreve o protocolo ABCDE, com destaque à preparação das condições de transmissão da má notícia (o setting- ambiente físico, preparação emocional do emissor e revisão das condições clínicas antecedentes), além da importância de uma relação terapêutica com a família, apresentar-se a todos, antecipar que se trata de uma má notícia, usar contato físico (toques que indiquem suporte social), quando se julgar apropriado, e identificar, previamente, o que a família já sabe. Deve-se descrever a real condição clínica do paciente, com linguagem acessível, permitindo o uso do silêncios e expressões emocionais. É importante, ainda, pedir que as pessoas expliquem o que compreenderam, bem como suas reflexões e eventuais dúvidas.
Além das diretrizes expressas nos protocolos, a comunicação de ME implica, também, na necessidade de que os familiares tomem uma decisão sob intenso luto. Estudos brasileiros apontam que a obtenção de consentimento dos familiares à doação de órgãos e tecidos nem sempre é positiva. Teixeira, Gonçalves e Silva (2012), por exemplo, em estudo com de 136 familiares, em Belém (PA), verificaram que apenas 19,9% acreditavam que o paciente em ME se encontrava, de fato, morto. Além disto, 85,3% consideravam que o médico poderia ter cometido equívoco(s) no diagnóstico de ME. Em outro estudo, em São Paulo (SP), de 182 entrevistas com familiares de pacientes em ME, 42 (23%) recusaram a doação de órgãos de seus parentes (Pessoa, Schirmer, & Roza, 2013). Também Castelli (2017), em Brasília (DF), identificou que, de um total de 201 entrevistas com familiares de pacientes em ME, foram obtidas 77 recusas (38,3%).
Pesquisadores indicam que o cumprimento das medidas sugeridas nos protocolos de comunicação de más notícias depende, também, de habilidades profissionais e sociais do profissional que comunicará a má notícia à família. Nonino, Magalhães e Falcão (2012), por exemplo, referem uma preocupação com a formação dos profissionais de saúde, observando que várias estratégias podem ser adotadas na trajetória acadêmica formal dos estudantes, tais como, aulas didáticas, discussão em grupos, práticas de atuação individuais, ou em grupo, e com sessões de simulação durante o atendimento clínico. Já Gillett, O'Neill e Bloomfield (2016), por outro lado, apontam que, dentre as formas de aprendizagem para a comunicação de más notícias, o formato considerado mais adequado, para se adquirir habilidades clínicas e psicossociais de manejo, envolve o contato direto com pacientes e familiares reais, favorecendo a aprendizagem pela via da prática.
Estas preocupações parecem relevantes, uma vez que em estudo que avaliava o conhecimento de médicos que atuavam em uma unidade de terapia intensiva (UTI), verificou-se que 59 de um total de 246 (24%), confundiam a hora da morte do paciente com o horário do registro do diagnóstico de ME. Esta parcela dos entrevistados declarou que o horário de óbito correspondia ao momento da retirada de órgãos para doação (Schein et al., 2008).
Os objetivos do presente estudo foram: (a) avaliar a percepção, pessoal e técnica, de profissionais de saúde ao diagnóstico de ME; (b) levantar a situação real de como ocorre a comunicação da ME a familiares de um(a) paciente; e (c) identificar as variáveis psicossociais da relação profissional-familiar no momento de comunicação. Espera-se que os dados obtidos possam subsidiar a indicação de variáveis a serem consideradas para a comunicação de ME, de modo a aumentar a probabilidade de aceitação dos familiares à doação de órgãos e tecidos de pacientes em ME no Brasil.
Método
Foram identificados 27 profissionais, integrantes das equipes de Organização de Procura de Órgãos (OPO) e Comissão Intrahospitalar de Doação de Órgãos e Tecidos para Transplante (CIHDOTT), de todos os Hospitais de Ensino do Distrito Federal pertencentes à Secretaria de Estado de Saúde do Distrito Federal.
Após contato formal com a chefias das equipes, dos hospitais referidos, foram excluídos os sete profissionais que nunca tinham realizado entrevista de comunicação de ME. Os 20 profissionais restantes foram convidados a participar da pesquisa, tendo acesso aos objetivos e justificativas do estudo, por meio verbal e escrito, e, caso aceitassem, foram solicitados a assinar o Termo de Consentimento Livre e Esclarecido (TCLE). Os profissionais foram entrevistados, em datas e horários designados por eles mesmos, individualmente, aplicando-se um roteiro semiestruturado de 14 questões.
As questões do roteiro de entrevista (Anexo A) pretendiam: (a) identificar como ocorre a comunicação de ME e a entrevista para obtenção de consentimento à doação de órgãos; (b) identificar o procedimento de comunicação de ME ou avaliar a forma de condução na hipótese de ausência de protocolos pré-estabelecidos; (c) avaliar dificuldades para execução das atividades e gratificações percebidas com as atividades; (d) avaliar variáveis que poderiam requerer ajustes à abordagem aos familiares; (e) avaliar a trajetória formal de aprendizagem dos profissionais e a percepção da necessidade de treinamento; e (f) avaliar conhecimentos específicos dos profissionais sobre o diagnóstico de ME.
As entrevistas, com duração média de 45 minutos cada, foram gravadas em áudio, com o consentimento formal dos participantes, e transcritas na íntegra. Dois pesquisadores realizaram análises individuais, e independentes, de conteúdo das transcrições. Em seguida, e em conjunto, procederam à elaboração de categorias temáticas que atendessem aos objetivos do estudo. Dúvidas de conteúdo e/ou de classificação de categorias foram submetidas a um terceiro pesquisador, que julgava as divergências. Só ocorreram divergências no que se refere à sobreposição de conteúdos em mais de uma categoria, que foram ajustadas, garantindo que as categorias fossem mutuamente exclusivas.
Em conformidade com a Resolução No 466/2012, do Conselho Nacional de Saúde, o projeto de pesquisa foi submetido ao Comitê de Ética em Pesquisa da Secretaria de Estado de Saúde do Distrito Federal, sob CAAE 53538716.5.0000.5553, tendo sido aprovado pelo parecer número 1.440.623, de 07 de março de 2016.
Resultados
A idade média dos participantes foi de 42,71 anos, com mínimo de 25 anos e máximo de 65 anos. Dos 20 participantes, sete eram médicos com residência em terapia intensiva (35%). Nove eram enfermeiros (45%) e destes, oito tinham ou estavam concluindo cursos de pós-graduação. Três eram técnicos de enfermagem (15%) e uma era assistente social (5%). O tempo médio de trabalho com a equipe de CIHDOTT foi de 2,78 anos. No momento das entrevistas, o participante com menos experiência trabalhava na equipe há dois meses, e o mais experiente, compunha a equipe há dez anos.
No que se refere aos conhecimentos sobre funções cerebrais que deveriam estar ausentes, para ser declarada uma ME, 12 profissionais (60%) acertaram a resposta, seis profissionais (30%) erraram e dois (10%) não responderam. Quanto à identificação do horário do óbito, todos acertaram a resposta. As categorias e subcategorias temáticas, mais frequentes, geradas a partir da transcrição das entrevistas, estão descritas na Tabela 1. Categorias que descreviam situações vivenciadas pelos profissionais e que não estavam relacionadas diretamente ao contexto de comunicação de ME, nem ao contexto de entrevista para obtenção de consentimento à doação órgãos, foram excluídas da análise deste trabalho.
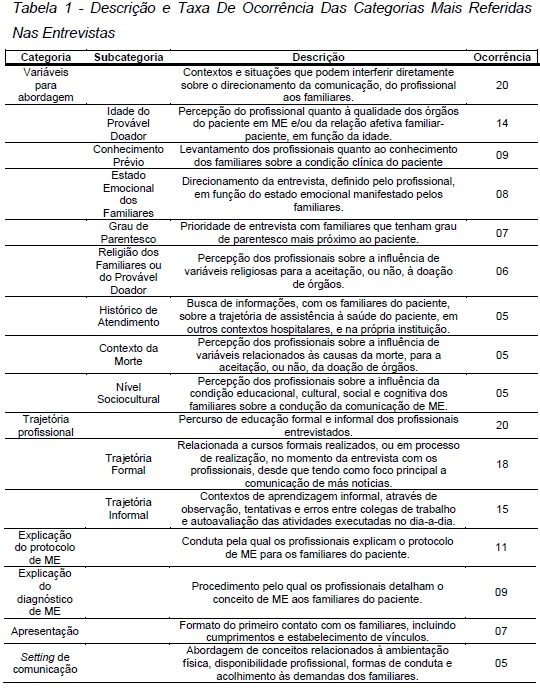
Os profissionais entrevistados são referidos pela letra maiúscula P, seguido de um número, designado aleatoriamente a cada um (P1, P2...P20), a fim de manter preservadas suas identificações. As categorias diretamente relacionadas ao contexto de comunicação de ME aos familiares do paciente são explicitadas a seguir, incluindo subcategorias (quando for o caso), destaques de conteúdo, taxa de ocorrência e, pelo menos, dois exemplos.
Categorias relacionadas à comunicação de ME
(1) Variáveis para a abordagem
Todos os vinte profissionais (100%) fizeram referência a variáveis que interferem sobre o modo como abordam os familiares do paciente em ME, bem como a desdobramentos destas variáveis para a obtenção do consentimento à doação de órgãos. Tais fatores podem facilitar ou dificultar o processo de comunicação. Pela sua complexidade e relevância funcional esta categoria foi dividida em subcategorias.
(1.1) Idade do Provável Doador
Referida em 14 das 20 entrevistas (70%), envolve a percepção do profissional quanto à qualidade dos órgãos do paciente em ME e/ou da relação afetiva familiar-paciente, em função da idade do mesmo, podendo ser um facilitador ou um obstáculo para manejo da entrevista e potencial aceite dos familiares à doação.
P7: "Às vezes, quando o doador é muito jovem e tem uma perspectiva de doar mais órgãos, a gente expõe isso pra família".
P8: "Então, a partir dos 60 e pouco a gente já fica desanimado de entrevistar porque a gente sabe que não vai dar quase nada".
(1.2) Conhecimento Prévio
Referida em nove entrevistas (45%), diz respeito ao levantamento, efetuado pelos profissionais, quanto ao conhecimento dos familiares sobre a condição clínica do paciente.
P9: "Então, o que foi passado pra você sobre a condição do fulano de tal? (...) Pra saber, então, se ela já sabe que já foi realmente concluído o protocolo de ME, se ela ainda tem dúvida".
P17: "Eu pergunto, se ela tem... Se ela está ciente do quadro de saúde do paciente no momento. Se ela não está ciente, eu pergunto se ela tem alguma dúvida".
P8: "Sempre saber se a equipe já comunicou alguma coisa (...). E a primeira pergunta que faço é se eles já sabem como está o quadro... A doação é o último tema que abordo".
(1.3) Estado Emocional dos Familiares
Identificada em oito entrevistas (40%), está relacionada com o direcionamento da entrevista, definido pelo profissional, em função do estado emocional manifestado pelos familiares. O direcionamento interfere sobre o modo como se conduz a entrevista para obtenção de aceite à doação de órgãos e tecidos.
P8: "A gente vê dependendo da reação da família a abordagem vai ser modificada".
P20: "É identificar aquela pessoa que tem mais tranquilidade (...). Que aparenta mais serenidade, porque não adianta abordar uma pessoa que está em prantos".
P11: "Então, assim, tem o estado emocional. Se a pessoa tá mais equilibrada você vai direcionar pra ela".
(1.4) Grau de Parentesco
Referida em sete entrevistas (35%), trata da prioridade de entrevista com familiares que tenham grau de parentesco mais próximo ao paciente.
P4: "E depende de quantas pessoas dentro da família estão envolvidas. Porque, às vezes, não tem só pai e mãe. E quando tem muita gente é mais difícil ou quase impossível. Quando você tem uma família que todo mundo dá opinião, aí começa o tio, primo, amigo da vizinha e aí não sei mais quem e aí acabou o processo, né?".
P8: "Se não vem ninguém até segundo grau a gente nem entrevista, porque não pode assinar perante a lei mesmo".
P11: "Tenho que tentar entender quem é o parente mais próximo. O grau de parentesco pra eu direcionar a entrevista".
(1.5) Religião dos Familiares ou do Provável Doador
Referida em seis das 20 entrevistas (30%), aborda a percepção dos profissionais sobre a influência de variáveis religiosas para a aceitação, ou não, à doação de órgãos.
P7: "Às vezes, a religião acaba atrapalhando. Porque você passa pra eles, que tá fechado, um protocolo, mas na cabeça deles Deus pode ressuscitar, pode fazer milagre".
P1: "Chegou um tio com um pastor da igreja que eu pensei 'não, o cara da igreja vai dar todo o apoio'. Mas, ele entrou falando que não podia, que o corpo tinha que ir embora do jeito que veio (...) Determinadas religiões não ajudam".
P5: "Outra questão que acho que dificulta é a religião. A gente percebe que tem, pela minha experiência - nunca fiz trabalho em relação a isso - tem algumas religiões, sem preconceito, mas tem algumas que tem muita dificuldade de entender a ME".
(1.6) Histórico de Atendimento
Referida em cinco entrevistas (25%), diz respeito à busca de informações, com os familiares do paciente, sobre a trajetória de assistência à saúde do paciente, em outros contextos hospitalares, e na própria instituição.
P19: "Tem um aspecto muito importante que é o atendimento que a pessoa recebeu no hospital, se foi um bom atendimento, se foi humanizado, se a família percebeu uma intenção de se fazer um bom atendimento, eles compreendem isso rapidamente e ficam mais susceptíveis a fazer a doação".
P10: "Se o paciente foi mal atendido, você pode ter certeza que o resto está comprometido".
(1.7) Contexto da Morte
Referida em cinco entrevistas (25%), se refere à percepção dos profissionais sobre a influência de variáveis relacionados às causas da morte, para a aceitação, ou não, da doação.
P15: "Tudo vai depender do que causou. A maior parte dos que vão pra ME são de acidente de trânsito, alguma tragédia. Então, os familiares diretos não conseguiram ainda nem aceitar o que aconteceu".
P18: "O mecanismo do trauma influencia a decisão da família. Porque, às vezes, a gente observa que nem todo paciente que foi à ME a causa da ME foi o mecanismo do trauma. Às vezes, teve um acidente e o traumatismo craniano teve uma hemorragia e aí evolui pra ME, esse é o mecanismo normal. Agora, quando não entrou em ME por conta da patologia inicial, mas por decorrência de assistência mal executada, aí, é diferente".
(1.8) Nível Sociocultural
Citada em cinco entrevistas (25%), se refere à percepção dos profissionais sobre a influência da condição educacional e social dos familiares sobre a condução da comunicação.
P7: "É claro que, dependendo da situação, da condição social, cultural dele, tenho que explicar de uma forma mais simples".
P15: "(...) o mais difícil é compreensão da família que, muitas vezes, não compreende. Nível de instrução da família é importante até para você começar a conversa".
(2) Trajetória Profissional
Com relato de todos os entrevistados, esta categoria foi composta a partir das respostas sobre como os profissionais se preparam para o momento da entrevista. Esta categoria foi dividida em duas subcategorias.
(2.1) Trajetória Formal
Presente em 18 das 20 entrevistas (90%), está relacionada a cursos formais realizados, desde que tendo como foco principal a comunicação de más notícias.
P5: "Fiz um curso no [Hospital] Sírio Libanês que engloba vários temas de urgência e terapia intensiva, e um dos temas foi comunicação de más notícias".
P3: "A gente fez o curso da CIHDOTT, né? É, de formação, que diz que a gente tem que ter cuidado, respeito com o familiar, com o paciente.... Então, a gente procura seguir um pouquinho, mas não é um protocolo fechado".
P4: "Fiz cursos do Ministério da Saúde quando comecei meu trabalho na CIHDOTT (...). O curso foi bom, aprendi um bocado de coisas neles, e depois eu continuei lendo, né?".
P6: "E baseado, também, em alguns cursos, algumas palestras, na Secretaria de Saúde. Tem curso que eles dão como que a gente deve se portar diante das más notícias".
(2.2) Trajetória Informal
Referida em 15 das 20 entrevistas (75%), envolve os contextos de aprendizagem informal, através de observação, tentativas e erros entre colegas de trabalho e autoavaliação das atividades executadas no dia-a-dia.
P6: "É o dia a dia mesmo, né? Com os colegas, a forma como se portam, diante do momento".
P9: "No começo, eu mais observava do que realmente realizava".
(3) Explicação do Protocolo de Confirmação de Morte Encefálica
Referida por 11 entrevistados (55%),se refere ao modo como os profissionais explicam os procedimentos de confirmação de ME, bem como o uso termos técnicos com familiares e a avaliação de compreensão que eles expressam.
P1: "Eu vou desde o começo explicando os testes, levo o protocolo, mostro item por item, os exames que a gente faz, desde a resposta mais complexa até a mais básica".
P5: "A gente fez dois exames clínicos, um exame complementar, pra definir o quadro. Explico o procedimento que foi feito, que foi feito por equipe de fora do hospital, que vem pra fazer esse exame".
(4) Explicação do Diagnóstico de ME
Referida em nove entrevistas (45%), se refere à explicação da ME aos familiares.
P12: "Você entende que o cérebro é o órgão maestro de todo o corpo, que coordena tudo isso e que ele morreu? Uma vez que morreu os órgãos ainda estão funcionando porque estão recebendo o suporte de medicações e de equipamentos... Mas, vai chegar um momento que por falta do maestro os órgãos vão entrar em falência, porque estão trabalhando de forma desordenada".
P19: "A gente precisa explicar que a pessoa morreu, apesar do coração estar batendo. E o coração está batendo, suportado por medicamentos, por funcionamento do respirador, enfim, de todo suporte".
(5) Apresentação
Referida em sete entrevistas (35%), trata da forma como ocorre o primeiro contato com os familiares, na tentativa de tornar mais próxima a relação com os profissionais.
P15: "Senhora, sou médica da unidade. Nós acompanhamos seu filho aqui durante a internação, diariamente, conversando sobre o quadro da criança...".
P14: "Normalmente, eu me apresento pra família".
(6) Setting de Comunicação
Com cinco ocorrências (25%), se refere à influência da ambientação física, da disponibilidade profissional, das formas de conduta e acolhimento aos familiares.
P8: "A gente procura um ambiente mais isolado do burburinho, das pessoas passando, e tento sentar, ficar no mesmo nível de olhar deles... Vamos dar um tempo pra ver se eles entenderam... pode ser minutos ou pode ser uma hora".
P7: "De sentar, olhar na mesma linha, de como se comportar, inclinar um pouco. Oferece uma água, pergunto podemos começar ou se eles querem que aguarde alguém".
P5: "A gente tem uma salinha pra isso, não fazemos a beira de leito quando tem esse tipo de abordagem, comunicação de más notícias".
Discussão
É possível afirmar, com base nos dados obtidos, que dentre os profissionais entrevistados não há homogeneidade quanto aos procedimentos de execução das entrevistas para obtenção de consentimento à doação de órgãos de pacientes em ME. Alguns fatores justificam a falta de homogeneidade: (a) ausência de um protocolo ou padrão institucional estabelecido de comunicação de ME; (b) relatos de trajetórias de formação acadêmica diversos; (c) relatos de diversidade de experiências de comunicação, no dia-a-dia, com uso de critérios individuais (e subjetivos), incluindo tentativas de sucesso e erro; e (d) falta de feedback imediato sobre as atividades realizadas ou avaliações de efeitos de procedimentos.
O uso de um protocolo padrão pela instituição poderia uniformizar o procedimento de comunicação com os familiares, no entanto, deve-se destacar que não foram identificados, na literatura, protocolos específicos de comunicação de ME. Os protocolos de comunicação de más notícias, referidos neste trabalho, não consideram, necessariamente, a complexidade potencial da comunicação de ME, incluindo a irreversibilidade do quadro clínico cerebral, nem suas implicações imediatas, tais como a necessidade de que familiares, profundamente enlutados, tenham que tomar uma decisão quanto à doação de órgãos e tecidos de um paciente em tempo extremamente restrito.
Por outro lado, mesmo que protocolos específicos de comunicação de ME tivessem sido identificados, caberia questionar se seriam suficientes para garantir uma série de condutas imprescindíveis nestas condições, tais como como a habilidade de estabelecer vínculos com os receptores, o conhecimento prévio e detalhado de cada caso clínico e a extensão (e exatidão) de conteúdos que os familiares desejam receber, por exemplo, conforme destacados por Nonino et al. (2012). O fato de estas condutas terem sido referidas com baixas taxas de resposta, isto é, por apenas sete dos 20 entrevistados (35%) deste estudo, parece indicar a necessidade de treinamento dos profissionais de saúde.
A apresentação e os cumprimentos dos profissionais aos familiares, como um fator diferencial para o processo de comunicação mais eficiente, que também é apontada nos estudos de Nonino et al. (2012), Narayanan et al. (2010), Baile et al. (2000) e VandeKieft (2001), foi referida somente em sete das 20 entrevistas (35%). A baixa ocorrência deste dado, obtida empiricamente, sugere uma suposição de desconhecimento de que o estabelecimento de um vínculo inicial, a partir da apresentação do profissional, poderia facilitar a interação social e a confiabilidade da relação entre profissionais de saúde e familiares. Tal dificuldade poderia ser solucionada, também, com treinamento exaustivo de um procedimento de apresentação por todos os profissionais da equipe.
Quanto à extensão de conteúdos que os familiares desejam receber, a literatura (Baile et al., 2000; Harrahill, 2005; Narayanan et al., 2010; VandeKieft, 2001) explicita a necessidade do processo não ser um momento no qual apenas o profissional de saúde emite informações e os familiares recebem. Pesquisas apontam a necessidade de que o profissional inicie um diálogo, a partir de informações que os familiares já possuem, disponibilizando tempo para complementação de informações que desejam receber, além de disponibilizar espaço para resolução de dúvidas e crenças disfuncionais sobre os procedimentos de doação de órgãos (Castelli, 2017; Nonino et al., 2012).
A avaliação do conhecimento prévio que os familiares possuem do quadro clínico do paciente, antes de fornecer qualquer informação, foi referida em nove entrevistas (45%). A necessidade de que os profissionais avaliem o conhecimento prévio dos familiares é apontada em todos os protocolos referidos pela literatura (Narayanan et al., 2010) como uma conduta essencial em processos de comunicação de más notícias. A importância desta avaliação prévia inclui o estabelecimento de uma ordem lógica de informações, conforme conhecimentos e necessidades dos familiares, além de evitar repetição desnecessária de informações e exposição prolongada dos familiares a contingências aversivas.
Neste contexto, a estruturação de um setting de comunicação parece essencial, sendo descrito, de forma unânime, em todos os protocolos referidos pela literatura (Baile et al., 2000; Buckman, 1992; Campebell, 1995; Harrahill, 2005). No entanto, foi referido em apenas cinco entrevistas. É possível supor, dada às condições de excesso de carga de trabalho dos profissionais e falta de espaços físicos adequados, que o critério de necessidade de local ideal, como um setting comunicativo, pode ficar prejudicado no relato dos profissionais de saúde.
O levantamento do nível socioeconômico e cultural dos familiares, como necessário para determinar a melhor forma de condução da entrevista, também é referida pela literatura (Moraes & Massarolo, 2008). Uma linguagem excessivamente técnica, com termos complexos, tende a dificultar a compreensão do conceito de ME e os procedimentos para a doação de órgãos, sendo referido como um dos motivos que leva os familiares a recusarem a doação de órgãos (Narayanan et al., 2010). O cuidado para com a linguagem, entretanto, foi citado apenas por cinco dos 20 profissionais entrevistados (20%). Mesmo que pouco referido, parece essencial que os profissionais reconheçam que termos médicos podem ser incompreensíveis a familiares, sendo necessárias adaptações à comunicação. Novamente, o treinamento de habilidades dos profissionais de saúde, com observadores treinados atuando como monitores das entrevistas, poderia reduzir o uso excessivo de termos técnicos, ou, ainda, entrevistas realizadas com duplas de profissionais, onde um conduz a entrevista e outro garante que os termos técnicos sejam substituídos por termos acessíveis.
É necessário salientar, também, que mobilizações emocionais, evocadas quando más notícias são comunicadas, dificultam processos de tomada de decisão. Conforme afirmam Nonino et al. (2012), técnicas de comunicação de más notícias a partir da análise do estado emocional do(s) entrevistado(s), podem resultar numa relação mais empática e em menor percepção de sofrimento de familiares enlutados. A atenção dos profissionais de saúde para com as reações emocionais dos familiares enlutados, referido em oito entrevistas (40%), e o direcionamento da condução da entrevista para o familiar que expressa maior controle emocional é compatível com estudos que apontam a maior qualidade de informações transmitidas e compreendidas (Baile et al. 2000).
Ainda sobre os familiares, quem deve autorizar, ou não, a doação de órgãos do paciente morto são cônjuges ou parentes até segundo grau, seguindo a ordem sucessória (Lei n° 10.211, de 23/03/2001). Para tal, a percepção sobre quem é o familiar que deve ser convidado (direcionado) à comunicação é essencial, tendo em vista que só é possível requerer a solicitação de doação àqueles que comprovarem estar de acordo com a legislação. Relatos dos entrevistados apontam que outros familiares, nem sempre da linha de sucessão imediata, parecem mais empáticos ou disponíveis para atuarem nesse processo de comunicação. Neste caso, os profissionais poderiam convidá-los a participar do processo de comunicação de ME para que possam mediar eventuais dificuldades de troca de informações com os familiares de grau de parentesco mais próximos.
Observou-se, na verbalização de 11 dos 20 profissionais entrevistados, (55%) o zelo para detalhar, aos familiares, o protocolo de confirmação de ME, conforme determina o CFM, os exames que foram realizados e os procedimentos clínicos que conservam o estado vegetativo do paciente, enquanto os familiares são entrevistados. Parece que quando a comunicação envolve a descrição de procedimentos técnicos (objetivos) e não requerem a análise de aspectos emocionais (e, percebidos como subjetivos), os profissionais são mais atuantes e eficientes. No entanto, pode ser considerado preocupante o fato de que dois profissionais desconheciam o conceito de ME e seis profissionais não souberam referir as funções cerebrais ausentes em ME. Se não sabem responder a perguntas de conceitos básicos, como podem explicar aos familiares dos pacientes?
Da mesma forma, a partir da comprovação do diagnóstico de ME e o estabelecimento do horário de óbito, estabelece-se a necessidade de comunicação aos familiares. Neste caso, apenas nove profissionais entrevistados (45%) referiram, em suas verbalizações, algum cuidado para uma explicação acessível sobre o conceito de ME e suas implicações.
Quanto às práticas religiosas dos familiares e do paciente potencial doador de órgãos, também apontado por Moraes e Massarolo (2008) como importante motivo de recusa à doação de órgãos, o tema foi referido por apenas seis profissionais (30%). Pode-se sugerir a necessidade de que os profissionais recebessem informações qualificadas sobre conceitos e dogmas de diferentes práticas religiosas, de modo que pudessem manejar esse tema com maior familiaridade.
Há dificuldades quanto à religião (Ferrazzo et al., 2011; Moraes & Massarolo, 2008), não só do potencial doador, quanto para as pessoas que poderiam receber os órgãos. É necessário um olhar cuidadoso e empático para com os familiares, de modo que não se sintam desrespeitados, mas entendam que, infelizmente, o paciente está morto e que na condição de irreversibilidade, a proposta de doação de órgãos é eticamente defensável. Ou, ainda, que os profissionais de saúde pudessem argumentar, quando os familiares utilizassem explicações religiosas para recusar a doação, que doar órgãos constitui um ato de amor e de cuidado com o próximo, na medida em que viabiliza a vida de pessoas à espera de uma solução para condições irreversíveis de doença. Apenas dois profissionais de saúde (10%) fizeram menção espontânea a esta argumentação.
Questões sobre a idade do provável doador, referida em 14 das vinte entrevistas (70%), foram apresentadas em duas frentes: (a) a maior qualidade dos órgãos a serem doados está associada a pacientes de menor idade; e (b) quanto mais jovem forem os pacientes mais as relações afetivas entre familiares e pacientes tendem a provocar reações emocionais negativas. A primeira frente inclui uma relação técnica e científica, vinculando a possibilidade de doação de mais órgãos e mais receptores a pacientes mais jovens. A segunda frente está relacionada a questões emocionais dos familiares quanto à inversão da morte, isto é, familiares mais velhos vivenciando a morte de parentes mais jovens. Os profissionais entrevistados apontam esta condição como difícil de manejar: embora mais órgãos a serem doados e mais pessoas a serem beneficiadas, comunicar a ME de um adolescente a seus pais, é uma das tarefas mais estressantes a que os profissionais poderiam ser submetidos.
A literatura destaca, ainda, algumas ambivalências quanto às formas mais adequadas de aprendizagem para a comunicação de más notícias, mais especificamente, de ME. Gillett, O'Neill e Bloomfield (2016), por exemplo, evidenciam a aprendizagem pelas experiências do dia-a-dia, enfatizando que o contato real com familiares é um meio legítimo e eficiente de aprender a lidar com processos complexos de comunicação. Experiências do dia-a-dia foram referidas por 15 profissionais entrevistados (75%) como uma trajetória típica e informal de aprendizagem. No entanto, os profissionais têm dificuldades para avaliar se esta rotina, de fato, os ensina a lidar com as dificuldades (de manejo de comunicação).
Os protocolos de comunicação em más notícias, descritos neste estudo, não apresentam especificidades à comunicação de ME e os estudos nacionais apontam que a entrevista nem sempre é percebida como satisfatória pelos familiares, que continuam acreditando em equívocos do diagnóstico de ME, tal como apontado por Teixeira et al (2012). Outros estudos nacionais evidenciam taxas de recusa à doação de órgãos (Castelli, 2017; Pessoa et al., 2013) que reforçam a necessidade de analisar as dificuldades de comunicação de ME a familiares enlutados, e caracteriza importante contribuição deste estudo.
O presente estudo analisou dados obtidos de 20 entrevistas com profissionais de saúde. Apesar de representarem 100% dos profissionais, dos hospitais de ensino do Distrito Federal, que já tinham conduzido entrevistas de comunicação de ME e de obtenção de consentimento à doação de órgãos e tecidos, a amostra é reduzida. Variáveis relacionadas à formação acadêmica local dos profissionais entrevistados, bem como de influências filosóficas e políticas das instituições da rede pública de saúde do Distrito Federal, podem limitar eventuais pretensões de generalização. Além disso, o roteiro de entrevista limitou-se a avaliar a percepção dos profissionais de saúde ao diagnóstico de ME e descrever a situação real de como ocorria a comunicação da ME, identificando variáveis psicossociais da relação profissional-familiar no momento de comunicação. O roteiro de entrevista não solicitou sugestões aos profissionais de saúde, por exemplo, sobre como modificar suas condutas.
A continuação deste estudo poderia incluir a análise dos efeitos de um procedimento de comunicação definido por consenso entre os profissionais de saúde e testado empiricamente, por duplas de profissionais, onde um poderia atuar como monitor do outro.
Finalmente, atendendo a um dos objetivos deste estudo e, subsidiado pelos dados obtidos, destacam-se, a seguir, algumas variáveis relevantes ao processo de comunicação de ME, que poderiam ser objeto de consideração dos profissionais de saúde quando abordarem os familiares de pacientes. Esta lista de variáveis não têm a pretensão de constituir um (novo) protocolo de comunicação de ME ou de entrevista com familiares sobre o consentimento à doação de órgãos. Mas, poderia ser adotada em estudos sobre o tema de modo que os dados obtidos pudessem subsidiar um guia orientador sobre como lidar com variáveis funcionalmente relacionadas ao processo de comunicação de ME, com objetivo de aumentar a captação de órgãos e tecidos para transplantes no Brasil.
A escolha das variáveis, portanto, foi subsidiada pelos relatos do profissionais e pelos protocolos de comunicação de más notícias (Baile et al., 2000; Narayanan et al. 2010; VandeKieft, 2001), adaptados à realidade deste estudo. Foram acrescentadas as variáveis: Avaliação, Comunicação de ME, Explicação sobre a doação de órgãos e Auxílio aos familiares, referidas nos relatos dos profissionais entrevistados.
Variáveis Relevantes à Comunicação de ME e Entrevista para a Doação de Órgãos e Tecidos
(1) Levantamento: conhecer a idade do provável doador, o histórico de atendimento do paciente, condições da morte e identificar os familiares próximos e seus graus de parentesco.
(2) Apresentação: estabelecer um primeiro vínculo (profissional-família) e formalizar um convite aos familiares para uma conversa em um local adequado, confortável e privativo.
(3) Setting de comunicação: garantir uma ambientação física (local apropriado, ambiente sem ruído, acomodação adequada e confortável; disponibilidade de água e lenços de papel) e possuir treinamento para escuta (postura empática e profissional, confiança e tempo).
(4) Avaliação: observar reações emocionais dos familiares e direcionar a comunicação para o familiar com maior equilíbrio emocional; acolher choro e outras reações emocionais. Aguardar o familiar ter condições emocionais para continuar a conversa; pausar a entrevista quando necessário; avaliar condições socioculturais dos familiares para ajustar às necessidade de linguagem que facilitem a compreensão; e conhecer a religião dos familiares e os principais dogmas associados à prática religiosa em questão.
(5) Comunicação da ME: descrever o que é ME com linguagem apropriada aos familiares; afirmar a irreversibilidade da condição clínica e a inexistência de vida; descrever o protocolo de confirmação de ME; avaliar o que foi compreendido pelos familiares (usar questões como: o que você conseguiu compreender? O que eu disse de mais importante? O que você entendeu sobre a ME? Compreende que o quadro é irreversível?).
(6) Explicação sobre a doação de órgãos: desmistificar estigmas quanto à doação (medo da venda de órgãos e da dilaceração do corpo do paciente, por exemplo); questionar a percepção sobre doação de órgãos do provável doador (se os familiares já tinham conversado sobre o assunto e se o paciente já havia referido sobre o tema); apresentar e explicar os próximos passos (desligamento de equipamentos de manutenção hemodinâmica e procedimentos para doação de órgãos); avaliar a compreensão e o desejo dos familiares; e obter o consentimento, ou não, à doação.
(7) Auxílio aos familiares: independentemente do consentimento, ou não, à doação, acolher as dúvidas dos familiares e respondê-las; manter postura empática para com o sofrimento e a decisão dos familiares; dar suporte emocional e listar possíveis encaminhamentos (psicológicos, psiquiátricos, sociais, jurídicos) caso julgar necessário.
Referências
Andrade, C. G., Costa, S. F. G., Lopes, M. E. L., Oliveira, R. C., Nóbrega, M. M. L., & Abrão, F. M. S. (2014). Comunicação de notícias difíceis para pacientes sem possibilidade de cura e familiares: atuação do enfermeiro. Revista de Enfermagem da UERJ, 22(5), 674-679. doi: http://dx.doi.org/10.12957/reuerj.2014.5748 [ Links ]
Baile, W. F., Buckman, R., Lenzi, R., Glober, G., Beale, E. A., & Kudelka, A. P. (2000). SPIKES - A Six-Step Protocol for Delivering Bad News: Application to the Patient with Cancer. The official Journal of the Society for Translational Oncology, 5(1) 302-311. doi:10.1634/theoncologist.5-4-302 [ Links ]
Brasil (2001). Lei No 10.211, de 23/03/2001 - Remoção de órgãos, tecidos e partes do corpo humano para fins de transplante e tratamento. Disponível em: <www.planalto.gov.br/ccivil_03LEIS_2001/L10211.htm>./leis/ Acesso em: 25/05/2016. [ Links ]
Brasil (1997). Conselho Federal de Medicina. Resolução CFM No 1.480, de 08/08/1997. Dispõe sobre a caracterização da Morte Encefálica. Diário Oficial da União. Brasília, DF, 160(21 ago). Seção 1, 18227-18228. Disponível em: <http://www.portalmedico.org.br/resolucoes/CFM/1997/1480_1997.htm>. Acesso em: 25/05/2016. [ Links ]
Buckman R. (1993). How to break bad news. A guide for health care professionals. Baltimore: JHU Press. [ Links ]
Campbell, M.L. (1995). Breaking bad news to families of hospitalized patients. Living & Dying: Family Decisions, 1(1), 39-46. Disponível em: <http://quod.lib.umich.edu/m/mfr/4919087.0001.105?view=text;rgn=main>. Acesso em: 29/05/2016. [ Links ]
Castelli, I. (2017). Comunicação de más notícias: a distância entre a morte encefálica e a doação de órgãos. Dissertação de Mestrado, Universidade de Brasília, UnB, DF, Brasil. [ Links ]
Cinque, V. M. & Bianchi, E. R. F. (2009). A tomada de decisão das famílias para a doação dos órgãos. Cogitare Enfermagem, 15(1), 69-73. [ Links ]
Ferrazzo, S., Vargas, M. A. O., Mancia, J. R. & Ramos, F. R. Z. (2011). Crença religiosa e doação de órgãos e tecidos: revisão integrativa da literatura. Revista de enfermagem da UFSM, 1(3), 449-460. [ Links ]
Gillett, K., O'Neill, B., & Bloomfield, J. G. (2016). Factors influencing the development of end-of-life communications skills: A focus group study of nursing and medical students. Nurse Education Today, 36(1), 395-400. doi: http://dx.doi.org/10.1016/j.nedt.2015.10.015 [ Links ]
Harrahill, M. (2005). Giving bad news gracefully. Journal of Emergency Nurses Association. 31(3), 312-314. [ Links ]
Miranda, J., & Brody, R. V. (1992). Communicating bad news. Western Journal of Medicine, 156(1), 83-85. [ Links ]
Moraes, E. L. & Massarollo, M. C. K. B. (2008). A recusa familiar para doação de orgãos e tecidos para transplante. Revista Latino-Americana Enfermagem, 16 (3), 625-629. [ Links ]
Narayanan, V., Bista, B., & Koshy, C. (2010). 'BREAKS' protocol for breaking bad news. Indian Journal of Palliative Care, 16(2), 61-65 doi: 10.4103/0973-1075.68401 [ Links ]
Nonino, A., Magalhães, S. G., & Falcão, D. P. (2012). Treinamento médico para comunicação de más notícias: revisão da literatura. Revista Brasileira de Educação Médica, 36(2), 228-233. [ Links ]
Pessoa, J. L. E., Schirmer, J., & Roza, B. A. (2013). Avaliação das causas de recusa familiar a doação de órgãos e tecidos. Acta Paulista de Enfermagem, 26(4), 323-330. [ Links ]
Schein, A. E., Carvalho, P. R. A, Rocha, T. S., Guedes, R. R., Moschetti, L., La Salvia, J. C., & La Salvia, P. C. (2008). Avaliação do conhecimento de intensivistas sobre morte encefálica. Revista Brasileira de Terapia Intensiva, 20(2), 144-148. [ Links ]
Teixeira, R. K. C, Gonçalves, T. B., & Silva, J. A. C. (2012). A intenção de doar órgãos é influenciada pelo conhecimento populacional sobre morte encefálica? Revista Brasileira de Terapia Intensiva, 24(3), 258-262. [ Links ]
Torres, J. C. & Lage, A. M. V. (2013). Manifestações psicológicas de familiares com pacientes em morte encefálica. Revista de Psicologia, 4(1), 38-51. [ Links ]
VandeKieft, G. K. (2001). Breaking bad news. American Family Physician, 64(12), 1975-1978 [ Links ]
Anexo A
Roteiro de Entrevista Semiestruturada
(1) Considere a seguinte situação: estamos no momento da entrevista com os familiares de um potencial doador. Eu sou o familiar. Faça a entrevista comigo.
(2) Você segue um protocolo pré-estabelecido para a entrevista? Qual?
(3) Se não há protocolo pré-estabelecido, o que você leva em consideração em sua forma de agir? Como você estruturou essa forma de conduta?
(4) Qual a parte que você considera a mais difícil do seu trabalho? Por quê?
(5) Qual a parte que você considera mais prazerosa do seu trabalho? Por quê?
(6) Quais as variáveis da família e do doador você leva em consideração ao abordar a família?
(7) Desde que faz parte dessa equipe, já lhe foi oferecido algum treinamento e/ou curso de formação para comunicação de ME ou comunicação com famílias?
(8) Você já solicitou a possibilidade de fazer algum curso de treinamento para exercer suas atividades? Qual? Quais respostas obteve?
(9) Você considera que na sua vivência profissional alguma situação tenha sido um conflito ético para você? Como você agiu nesta situação?
(10) Que funções cerebrais devem estar ausentes para uma pessoa ser declarada em ME?
(a) Perda irreversível de toda a função cortical cerebral.
(b) Perda irreversível de toda a função cortical e de tronco cerebral.
(c) Variável conforme a lei.
(d) Não sei responder.
(11) Há necessidade legal de exames complementares para estabelecer o diagnóstico de morte encefálica?
(a) Sim.
(b) Não.
(12) Um paciente adulto inicia o protocolo de morte encefálica às 12 horas, faz o segundo exame clínico e o exame complementar às 18 horas do mesmo dia. Torna-se doador de órgãos. Qual o horário do óbito?
(a) O da abertura do protocolo (12h).
(b) O do fechamento do protocolo (18h);
(c) O da retirada dos órgãos.
(d) Não sei responder.
(13) Como você julga a sua percepção de segurança para explicar o que é ME para a família de um paciente (de nenhuma segurança = zero, até total segurança = 5).
(14) Há algum conteúdo que não perguntamos e você gostaria de comentar sobre o processo de atendimento e captação de órgãos?
Sexo:___
Idade:___
Tempo de trabalho na equipe:___
Formação Acadêmica: _________
1 Universidade de Brasília. Estudante de graduação em Psicologia. Contato: nanay.meneses@gmail.com.
2 Mestre em Psicologia pelo Programa de Pós-Graduação Clínica e Cultura da Universidade de Brasília. Contato: castelli.isabela@gmail.com.
3 Doutor em Psicologia. Psicólogo. Professor Associado do Instituto de Psicologia da Universidade de Brasília. Contato: aderson@unb.com.br.












 Curriculum ScienTI
Curriculum ScienTI