Services on Demand
article
Indicators
Share
Mental
Print version ISSN 1679-4427On-line version ISSN 1984-980X
Mental vol.3 no.4 Barbacena June 2005
ARTIGOS
Avaliação da implantação do Centro de Atenção Psico-Social em Cataguases - MG
The implantation's evaluation of the Social Psico Attention's Center (CAPS) in Cataguases - MG
Atílio José Montanari *
Universidade Presidente Antônio Carlos - UNIPAC
RESUMO
Em decorrência da nova abordagem de tratamento dos portadores de transtorno mental, que prioriza o atendimento fora dos limites dos manicômios, começaram a ser implementados no Brasil os Centros de Atenção Psico-Social (CAPS), locais onde se procura recolocar o sujeito na sociedade, por meio de uma ação interdisciplinar, em que diversos saberes se colocam à disposição dele para reintegrá-lo ao mundo, com seus deveres e direitos. Com este trabalho tem-se como objetivos principais traçar o perfil dos usuários do CAPS de Cataguases, avaliar o funcionamento do serviço por meio de dados colhidos na clínica psiquiátrica de referência do município, avaliar o nível de funcionamento dos técnicos que trabalham na instituição e saber o impacto causado na sociedade pelas atividades desenvolvidas no CAPS. Foi realizada uma análise retrospectiva do histórico dos usuários do CAPS, entre setembro de 2002 a junho de 2004, período de funcionamento do serviço. Por meio dele foram atendidos 235 pessoas, enquanto o total de internações de pacientes de Cataguases em clínicas psiquiátricas, no mesmo período, foi de 276. A maioria dos usuários do CAPS é do sexo masculino, solteira, com idade entre 31 a 40 anos, mora com os pais, não possui dependentes, é aposentada e recebe um salário mínimo mensal. O diagnóstico de esquizofrenia paranóide foi o mais freqüente, com 48% dos usuários, seguido por retardo mental moderado, com 15%. Cerca de 25% dos usuários apresentaram comorbidades, sendo a epilepsia a mais freqüente (15%). A maioria dos usuários nunca foi internada em manicômio (45%), mas cerca de 5% já o foram, por mais de 10 vezes; destes, a totalidade vive em ambiente hostil, com baixo nível de qualidade de vida. A observação dos dados colhidos mostra que algumas ações devem ser prioritárias no apoio sócio-familiar dos usuários e que medidas administrativas devem ser tomadas na condução do processo de gestão do CAPS. A grande utilidade do trabalho está em fornecer dados para serem comparados aos de outros locais, já que a escassez de informações semelhantes faz com que muitas equipes ajam sem conhecer seu trabalho.
Palavras-chave: Saúde pública, Saúde mental, Diagnóstico.
ABSTRACT
The CAPS were implemented in Brazil in result of the new kind of treatment to the mental patient that prioritizes the attendance out of the mad-houses. In the CAPS, there is an effort to introduce the subject in the society, through an interdisciplinar action that tries to reintegrate him in the world, with his duties and rights. This work presents as main objectives to trace the profile of the Cataguases CAPS´s users, to evaluate the functioning of the service through data collected in the psychiatric clinic of reference of the city, to evaluate the level of functioning of the technician that work in the institution and to know the impact caused in the society for the activities developed in the CAPS. The majority of the users of the CAPS is men, single, adults (between 31 and 40 years old), live with their parents, don't have dependents, is retired and receives a minimum wage monthly. The diagnosis of paranoid schizophrenia was the most frequent (48% of the users), followed by oligophrenia (15%). About 25% of the users had presented problems like epilepsy (15%). The majority of the users had never been interned in mad-houses (45%), but 5% of them had already been interned for more than 10 times (these patients live in hostile environment, in a low level of quality of life). This research shows that some actions should be taken in order to reduce the problems of the CAPS´s patients and it also shows that some administrative actions must be taken in the CAPS´s management. The great utility of this article is to supply datas to be compared to the ones of the other places because there is little information available.
Keywords: Public health, Menthal health, Diagnostic.
Introdução
Historicamente, os portadores de transtornos psiquiátricos eram segregados no manicômio tradicional e seu retorno ao convívio social e à utilização do hospital geral resultou em maior aproximação entre a Psiquiatria e a Medicina geral, piorando uma relação tumultuada desde suas raízes cartesianas, com a crescente fragmentação e superespecialização da prática médica.1
A utilização de um modelo assistencial psiquiátrico centrado no manicômio foi homogênea em todo o mundo. Os países em desenvolvimento permaneceram com esse modelo de modo majoritário, inspirado na clássica Psiquiatria dos grandes frenocômios com funções múltiplas de tratamento, asilo e exclusão, detentores de um grande poder estigmatizante, produtor de anomia e completamente desvinculado de atividades externas, em que alguma abordagem realmente terapêutica pudesse ocorrer.2,3
No Brasil, o modelo vigente vem desde o século XVII, ancorado na internação dos pacientes em manicômios, num processo de exclusão e alienação (Escola Higienista), com grande repercussão durante o Estado Novo e o governo militar, quando se recolhiam pessoas ao manicômio, simplesmente por morarem nas ruas ou por ousarem falar contra o poder vigente.4
Após a década de 80, foi implantado um sistema de atendimento ao psicótico que visava fornecer uma alternativa ao modelo tradicional e buscar sua recolocação como um cidadão, por meio de uma sistematização de seus direitos como atendimento psiquiátrico ambulatorial, fornecimento de medicamentos tradicionais e também, mais recentes (excepcionais), a garantia de uma renda mínima para o sujeito em tratamento e para a família que o acolhesse, o incentivo à construção de locais para moradia, o treinamento de pessoal para um melhor atendimento, o maior entendimento da linguagem do sujeito, entre outras medidas.
O termo "saúde mental" foi criado para designar o conjunto de planejamento e ações voltadas para atuar junto aos portadores de transtornos psiquiátricos e seus familiares e compreende o tratamento especializado (atendimento médico psiquiátrico, psicológico, de assistentes sociais, enfermeiros, agentes de saúde etc.), o fornecimento de medicamentos específicos, o treinamento de pessoal, a estruturação de formas alternativas ao manicômio (Centro de Atenção Psico-Social, Residência Terapêutica, Lar Abrigado, Auxílio Doença), entre outras.5
As ações em saúde mental têm sido marcadas, nos últimos anos, pelo debate em torno da reforma psiquiátrica, no qual as experiências com os manicômios, no Brasil e em outros países, estão sendo cada vez mais questionadas, fazendo surgir outras propostas, principalmente a da desinstitucionalização.6
Esse termo, "desintitucionalização", significa uma nova forma de ver o problema da doença mental, não apenas como uma questão a encontrar explicação e solução exclusivamente na ciência. A questão precisa ser vista como um problema social, existencial, técnico e normativo, na qual os profissionais de saúde mental devem partir do princípio de que ao louco precisa ser dado o direito real a um cuidado, sem que seja excluído e violentado.
Esta nova forma de trabalho parte da idéia de que o doente deve ter um espaço real para sua reabilitação física e social, ressaltando o projeto de lei 3.657/89, de autoria do deputado Paulo Delgado, que possibilitou uma ampliação no debate público sobre a loucura e suas instituições ao propor a substituição de hospitais psiquiátricos por outras modalidades de assistência.
O serviço de assistência à saúde pública de Cataguases, na Zona da Mata mineira, é oferecido pela Secretaria Municipal de Saúde (SMS), responsável pela gestão, em regime pleno, do Sistema Único de Saúde (SUS) local, que está baseado nas normas nacionais de política de saúde pública e visam à universalidade, à integralidade, à gratuidade e à hierarquização dos serviços de saúde. O Serviço de Saúde Mental de Cataguases (SSM-C) foi criado em maio de 1998 para atender às necessidades da população local e da microrregião, composta por mais cinco cidades (Miraí, Itamarati, Dona Euzébia, Astolfo Dutra, Santana de Cataguases), cuja população total é de, aproximadamente, 120.000 pessoas.
Inicialmente, o SSM-C era composto por uma equipe de dois psiquiatras, dois psicólogos, uma assistente social, uma fonoaudióloga, uma enfermeira e dois auxiliares de enfermagem. A média de atendimento era de dois a três pacientes por hora; o serviço incluía espaço para educação continuada e supervisão dos profissionais que trabalhavam nas unidades básicas e no programa de saúde da família.
O serviço funciona por meio do sistema de referência do paciente, realizado pelo médico generalista ou pediatra, passa por uma triagem realizada pelo psiquiatra para diagnóstico e proposta terapêutica e é encaminhado para o Núcleo de Atendimento Específico (NAE). O NAE é uma unidade criada para atender os pacientes que necessitam de um tratamento mais específico, de acordo com o transtorno apresentado. O paciente recebe atendimento clínico psicoterápico individual ou em grupo, atendimento familiar, abordagem ocupacional em oficinas terapêuticas (leitura, socialização, música, jardinagem, horticultura e artesanato) e, quando essas possibilidades não são suficientes, sugere-se a internação em clínica psiquiátrica, cuja referência é a Clínica São José, na cidade de Leopoldina, distante 20 km de Cataguases.7
O número de pacientes psiquiátricos em tratamento no município, até dezembro de 2003, incluindo localidades vizinhas, é de 3.450 (3% da população geral). Antes do serviço de atendimento ambulatorial, que já era prestado no município desde maio de 1998, esses pacientes só podiam recorrer às clínicas psiquiátricas.8
Tendo em vista as Portarias do Ministério da Saúde (PT-MS) nº 88 e nº 242 de 21/02/92 e a Resolução da Secretaria Estadual de Saúde (SES) nº 793 de 20/12/92, que regulamentam e estabelecem diretrizes e normas para o setor de saúde mental, optamos por um projeto no qual acreditamos representar um grande avanço na área de saúde mental.9
O serviço especializado em saúde mental deve ser capaz de atuar nos três níveis de atendimento, com uma equipe multidisciplinar, e ser orientado pela política de saúde mental vigente no país, esboçada a partir de um pensamento que não privilegia o caráter hospitalocêntrico de atendimento ao portador de transtorno mental, cujas diretrizes, contidas na Portaria 224/92 do Ministério da Saúde (MS), são:10
- integralidade, gratuidade e universalidade das ações de saúde;
- hierarquização dos serviços;
- incentivos às ações básicas e privilégio das ações extra-hospitalares;
- capacitação técnica adequada à realidade regional;
- participação comunitária.
O Centro de Atenção Psico-Social de Cataguases (CAPS) foi inaugurado em 16 de setembro de 2002, mas seu processo de construção e viabilização havia sido iniciado em maio de 1997, com a implementação do SSM-C, que tinha a proposta inicial para a reorganização do modelo assistencial em psiquiatria, nos moldes das orientações do Ministério da Saúde.11
Desde junho de 2002, nas primeiras reuniões com a equipe técnica, começaram a ser traçados os planos de ação e também o processo teórico que fundamentaria a construção desse novo espaço terapêutico, diferente da forma comum de atendimento ao paciente com transtorno mental.
A proposta de atendimento continha diretrizes que se baseavam na reconstituição da cidadania do sujeito psicótico, que, geralmente, é colocado à margem da sociedade, sem direito a experimentar uma vida comum, pois sempre que aparece sua linguagem, vivenciada em forma de delírio ou comportamento bizarro, ele é trancafiado em uma clínica psiquiátrica, onde seu sintoma é cercado, assim como o sintoma da sociedade em que habitualmente vive.12
O CAPS pretende abordar de modo diferente esse processo e dar voz ao sujeito, para que ele possa dizer de seu delírio, seu comportamento, sem que se esqueça da necessidade de mostrar-lhe a comunidade em que está inserido e a sua necessidade em aceitar algumas normas de convivência, de forma a garantir sua segurança, sua autonomia e, principalmente, sua liberdade.13
O CAPS é colocado aqui por representar uma estrutura intermediária entre o regime ambulatorial e o hospitalar, substituindo a internação integral dos pacientes por um modelo de assistência em que os mesmos são supervisionados por períodos diários de quatro ou oito horas e retornam a suas residências todas as noites.
Durante o tempo em que permanecem no CAPS, os pacientes têm acesso ao desenvolvimento de programas específicos de cuidados intensivos para portadores de transtornos mentais como psicóticos, retardados, egressos de hospitais psiquiátricos e neuróticos graves. As normas para criação e financiamento deste modelo de atendimento estão contidas nas Portarias 224 do MS e Resolução 435 e 793 da SES.14
Os procedimentos levados até os usuários são de três tipos:
- atendimento médico individualizado, feito pelo psiquiatra assistente;
- atendimento psicoterápico aos pacientes (em grupo e individualizado), e aos familiares (em grupo), feito pelas psicólogas;
- atendimento em oficinas terapêuticas (OF), coordenado pela terapêuta ocupacional.
As OF15 são espaços onde se desenvolvem atividades em grupo para promover a socialização, expressão e inserção social, para facilitar a aquisição, preservação e expansão da sua independência e autonomia na vida cotidiana e complementar as atividades desenvolvidas pela rede ambulatorial. As normas para criação e funcionamento se encontram nas Portarias 242 do MS e 193 da SES.16
Ao entender que a avaliação do funcionamento de serviços substitutivos é um importante fator de aprimoramento do trabalho desenvolvido por esses programas, assim como uma avaliação dessa natureza deve estar baseada e/ou dar origem a indicadores cuja análise possibilite traçar um perfil de seu funcionamento global, de como tal programa é utilizado pela instituição como um todo, bem como seus resultados com os pacientes, tem-se, como objetivo, traçar - por meio de uma metodologia quantitativa e centrada em algumas variáveis relativas aos pacientes, solicitantes e atendimento prestado - um perfil dos usuários do CAPS - Cataguases e avaliar o funcionamento do serviço por meio da comparação dos resultados obtidos com dados referentes a outras instituições que oferecem serviços semelhantes.
A realização deste trabalho se justifica pela grande importância do momento social e político brasileiro atual, com a crescente utilização de um novo modelo de atendimento ao portador de transtorno mental, bem como o uso de novos ambientes de trabalho do psiquiatra, que são os serviços substitutivos em saúde mental. O CAPS é um desses serviços, com todas as suas particularidades e as novidades, tanto para os técnicos, quanto para os usuários. O conhecimento sobre essas particularidades pode melhorar este atendimento e proporcionar melhor qualidade de vida aos pacientes e profissionais, corrigindo desvios.
Foi realizada uma análise retrospectiva do histórico dos usuários atendidos pela equipe profissional do CAPS - Cataguases, no período de setembro de 2002 a junho de 2004. A escolha da duração de cada período de avaliação foi feita levando-se em conta o tempo de funcionamento da instituição, desde sua inauguração.
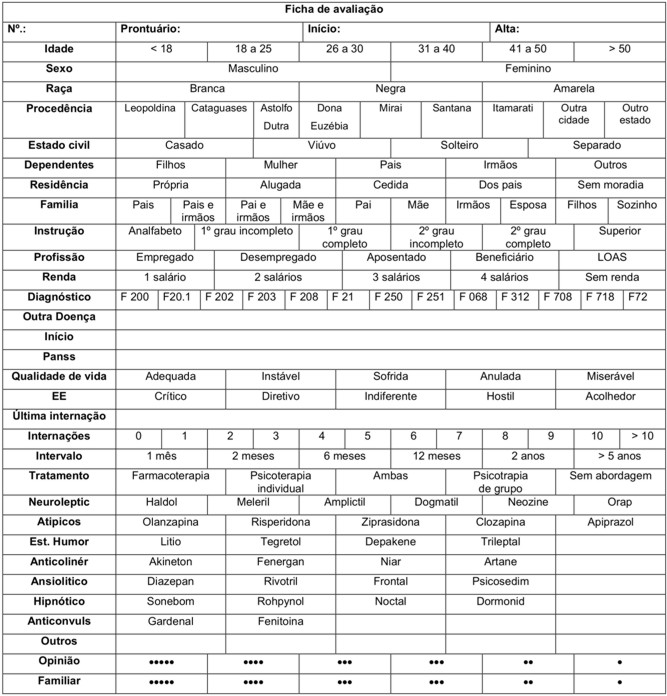
Neste trabalho, foi realizado um estudo retrospectivo e quantitativo com os usuários, que buscou evidenciar dados pessoais, sociais e psiquiátricos, por meio da coleta de dados da ficha médica de cada um dos usuários do CAPS (vide anexo I).
A análise também foi feita por meio da aplicação de escalas, modificadas de acordo com a realidade local, a qualidade de vida (QV), a emoção expressa (EE) e a classificação dos sintomas positivos e negativos da esquizofrenia (PANSS) (anexos II, III e IV).
A pesquisa ainda considerou a opinião dos usuários, de seus familiares e dos profissionais que trabalham na instituição, por intermédio de fichas especialmente criadas para esse fim (vide anexo V, VI e VII).
Também foram pesquisados, no hospital psiquiátrico de referência, os dados referentes às internações ocorridas naquele período, e feito o estudo quantitativo das informações levantadas por uma ficha especialmente criada para o desenvolvimento do trabalho (anexo VIII).
Todos os dados passaram por uma análise estatística, com avaliação das porcentagens e do desvio padrão. Após o estudo matemático, os dados passaram por uma avaliação qualitativa, que buscaram evidenciar as relações entre eles, comparando-os com dados obtidos na literatura.
Resultados
Quadro 1 - Ingresso e alta de usuários por período de funcionamento
| Período | 2002 | 2003 | 2004 | |||
| Ingresso | Alta | Ingresso | Alta | Ingresso | Alta | |
| Janeiro | 00 | 00 | 16 | 00 | 02 | 01 |
| Fevereiro | 00 | 00 | 12 | 01 | 04 | 00 |
| Março | 00 | 00 | 11 | 00 | 13 | 02 |
| Abril | 00 | 00 | 16 | 00 | 03 | 02 |
| Maio | 00 | 00 | 16 | 01 | 04 | 00 |
| Junho | 00 | 00 | 18 | 00 | 00 | 00 |
| Julho | 00 | 00 | 12 | 00 | 00 | 00 |
| Agosto | 00 | 00 | 14 | 05 | 00 | 00 |
| Setembro | 27 | 00 | 09 | 01 | 00 | 00 |
| Outubro | 20 | 00 | 07 | 15 | 00 | 00 |
| Novembro | 21 | 00 | 00 | 02 | 00 | 00 |
| Dezembro | 07 | 00 | 03 | 00 | 00 | 00 |
| Total | 75 | 00 | 134 | 25 | 26 | 05 |
| Total Geral | 235 usuários | |||||
Gráfico 1- Porcentagem de ingresso e alta de usuários por período de funcionamento
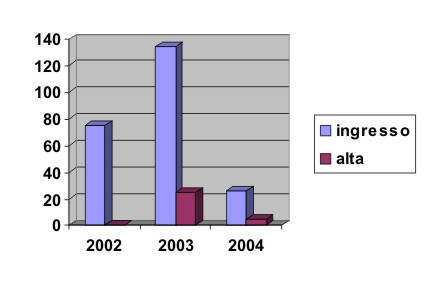
Quadro 2 - Procedência
| DADOS | FREQ | % |
| Cataguases | 205 | 87 |
| Leopoldina | 0 | 0 |
| Astolfo Dutra | 3 | 1,4 |
| Dona Euzébia | 1 | 0,4 |
| Miraí | 0 | 0 |
| Santana | 2 | 0,9 |
| Itamarati | 4 | 1,8 |
| Outras cidades | 14 | 6 |
| Outros estados | 6 | 2,5 |
Total geral 235 Usuários
Quadro 3 - Dados pessoais
| Dados | Freq. | % |
| Estado civil | ||
| Casado | 54 | 23 |
| Viúvo | 04 | 1,5 |
| Solteiro | 159 | 68 |
| Separado | 18 | 7,5 |
| Dependentes | ||
| Filhos | 26 | 11 |
| Esposa | 03 | 1,3 |
| Pais | 02 | 0,8 |
| Irmãos | 00 | 00 |
| Esposa e filhos | 13 | 5,5 |
| Pais e filhos | 01 | 0,4 |
| Sem dependentes | 190 | 81 |
| Familiares | ||
| Pais | 17 | 07 |
| Pais e irmãos | 60 | 26 |
| Pai e irmãos | 10 | 04 |
| Mãe e irmãos | 28 | 12 |
| Pai | 02 | 01 |
| Mãe | 22 | 09 |
| Irmãos | 22 | 09 |
| Esposa e filhos | 46 | 20 |
| Filhos | 16 | 07 |
| Sozinho | 12 | 05 |
| Residência | ||
| Própria | 80 | 34 |
| Alugada | 49 | 21 |
| Cedida | 13 | 06 |
| Paterna | 87 | 37 |
| Sem moradia | 06 | 02 |
| Total geral | 235 usuários | |
Gráfico 2 - Distribuição dos usuários por sexo
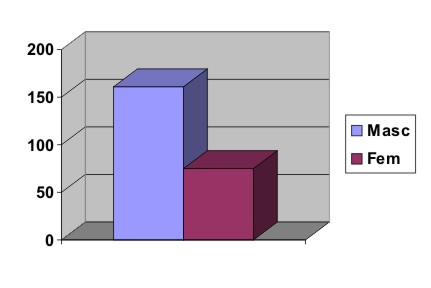
Gráfico 3 - Distribuição dos usuários por raça
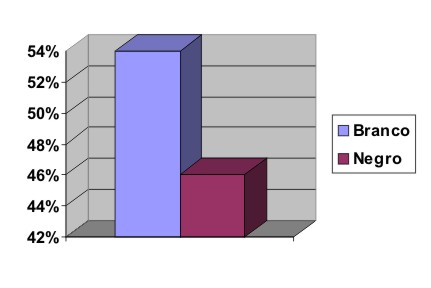
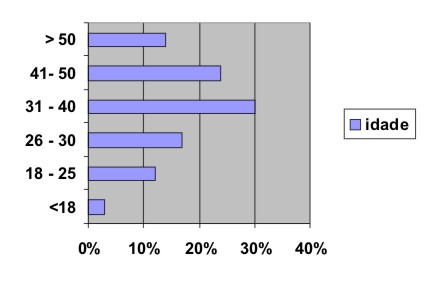
Gráfico 4 - Distribuição dos usuários por idade
Quadro 4 - Dados profissionais dos usuários
| Dados | Freq. | % |
| Grau de instrução | ||
| Analfabeto | 43 | 18 |
| 1ºgrau incompleto | 127 | 54 |
| 1ºgrau completo | 36 | 15 |
| 2ºgrau incompleto | 25 | 11 |
| 2ºgrau completo | 03 | 1,5 |
| Superior | 01 | 0,5 |
| Situação profissional | ||
| Empregado | 00 | 00 |
| Desempregado | 33 | 13 |
| Aposentado | 130 | 55 |
| Beneficiário | 60 | 25 |
| LOAS | 12 | 05 |
| Renda mensal | ||
| Sem renda | 30 | 12,5 |
| 1 salário | 202 | 86 |
| 2 salários | 02 | 01 |
| 3 salários | 01 | 0,5 |
| 4 salários | 00 | 00 |
| Total geral | 235 usuários | |
Gráfico 5 - Diagnóstico psiquiátrico (CID-10)
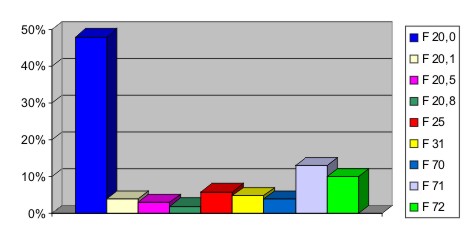
Quadro 5 - Diagnóstico psiquiátrico por período
| Diagnóstico Psiquiátrico | ||||||||
| Diagnóstico | 2002 | 2003 | 2004 | Total | ||||
| Freq. | % | Freq. | % | Freq. | % | Freq. | % | |
| F 20.0 | 37 | 14 | 65 | 26 | 12 | 4,5 | 114 | 48 |
| F 20.1 | 05 | 2,5 | 02 | 01 | 01 | 0,5 | 08 | 04 |
| F 20.3 | 01 | 0,5 | 00 | 00 | 00 | 00 | 01 | 0,5 |
| F 20.5 | 01 | 0,5 | 05 | 2,5 | 00 | 00 | 06 | 03 |
| F 20.8 | 02 | 01 | 02 | 01 | 00 | 00 | 04 | 02 |
| F 25.0 | 01 | 0,5 | 04 | 02 | 00 | 00 | 05 | 2,5 |
| F 25.1 | 03 | 1,5 | 06 | 03 | 00 | 00 | 09 | 3.5 |
| F 31.2 | 00 | 00 | 10 | 4,5 | 02 | 01 | 12 | 05 |
| F 70 | 05 | 2,5 | 06 | 03 | 01 | 0,5 | 12 | 04 |
| F 71 | 09 | 4 | 15 | 06 | 07 | 03 | 31 | 13 |
| F 72 | 07 | 3 | 14 | 5,5 | 03 | 1,5 | 24 | 10 |
| Total | 75 | 32 | 134 | 57 | 26 | 11 | 235 | 100 |
Gráfico 6 - Número de internações dos usuários, anteriores ao seus ingressos no CAPS
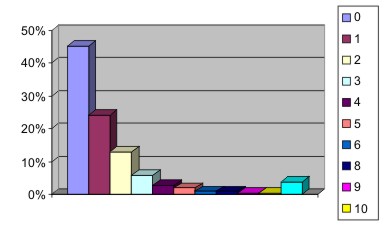
Quadro 6 - Número de internações anteriores ao CAPS e Diagnóstico psiquiátrico
| DIAGNÓSTICO (CID 10) | INTERNAÇÕES | ||||||||||||
| 0 | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | <10 | Total | |
| F 20.0 | 44 | 30 | 18 | 07 | 03 | 03 | 02 | 00 | 02 | 00 | 01 | 04 | 114 |
| F 20.1 | 04 | 02 | 00 | 01 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 01 | 08 |
| F 20.2 | 00 | 00 | 01 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 01 |
| F 20.3 | 00 | 01 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 01 |
| F 20.5 | 04 | 00 | 01 | 00 | 01 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 06 |
| F 20.8 | 01 | 00 | 01 | 00 | 00 | 01 | 00 | 00 | 00 | 00 | 00 | 01 | 04 |
| F 21 | 01 | 00 | 00 | 01 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 02 |
| F 23 | 01 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 01 |
| F 29 | 00 | 01 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 01 |
| F 25.0 | 01 | 00 | 00 | 01 | 01 | 00 | 00 | 00 | 00 | 01 | 00 | 01 | 05 |
| F 25.1 | 03 | 06 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 09 |
| F 31.2 | 06 | 04 | 00 | 01 | 00 | 00 | 01 | 00 | 00 | 00 | 00 | 00 | 12 |
| F 33.3 | 00 | 01 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 01 |
| F 44.7 | 02 | 01 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 03 |
| F 70 | 09 | 01 | 02 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 12 |
| F 71 | 20 | 02 | 05 | 02 | 01 | 00 | 00 | 00 | 00 | 00 | 00 | 01 | 31 |
| F 72 | 13 | 07 | 03 | 01 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 00 | 24 |
| TOTAL | 109 | 56 | 31 | 14 | 06 | 04 | 03 | 00 | 02 | 01 | 01 | 08 | 235 |
Quadro 7 - Escala de avaliação PANSS
| TIPO CLÍNICO | FREQÜÊNCIA | PERCENTAGEM |
| Indefinido | 161 | 68 |
| Positivo | 47 | 20 |
| Negativo | 11 | 05 |
| Misto | 16 | 07 |
| TOTAL | 235 | 100 |
Quadro 8 - Escala de avaliação Qualidade de Vida
| TIPO CLÍNICO | FREQÜÊNCIA | PERCENTAGEM |
| Adequada | 45 | 19 |
| Instável | 101 | 43 |
| Sofrida | 62 | 26 |
| Anulada | 23 | 10 |
| Miserável | 04 | 02 |
| TOTAL | 235 | 100 |
Quadro 9 - Escala de avaliação Emoção Expressa
| TIPO CLÍNICO | FREQÜÊNCIA | PERCENTAGEM |
| Acolhedor | 18 | 08 |
| Indiferente | 47 | 20 |
| Diretivo | 61 | 26 |
| Crítico | 31 | 13 |
| Hostil | 78 | 33 |
| TOTAL | 235 | 100 |
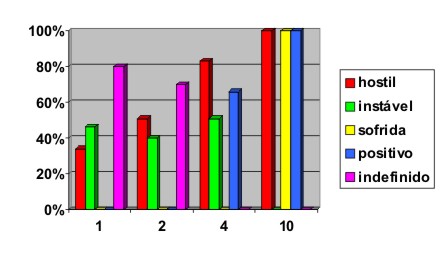
Quadro 10 - Relação entre as escalas e os número de internações
| Número de internações e resultado das escalas | |||||||||||||||
| Número | Qtde. | Emoção Expressa | Qualidade de vida | PANSS | |||||||||||
| acol | indif | diret | críti | hosti | adeq | insta | sofri | anul | mise | + | - | +- | 0 | ||
| 0 | 109 | 14 | 31 | 38 | 11 | 14 | 32 | 41 | 27 | 06 | 02 | 10 | 02 | 05 | 92 |
| 1 | 56 | 03 | 09 | 13 | 12 | 19 | 06 | 26 | 17 | 06 | 01 | 09 | 05 | 05 | 38 |
| 2 | 31 | 01 | 05 | 04 | 05 | 16 | 03 | 12 | 11 | 05 | 00 | 07 | 00 | 03 | 21 |
| 3 | 14 | 00 | 01 | 02 | 03 | 08 | 00 | 11 | 02 | 02 | 00 | 02 | 02 | 01 | 10 |
| 4 | 06 | 00 | 01 | 00 | 00 | 05 | 02 | 03 | 01 | 00 | 00 | 04 | 00 | 00 | 02 |
| 5 | 04 | 00 | 01 | 00 | 00 | 03 | 00 | 03 | 00 | 01 | 00 | 03 | 01 | 00 | 00 |
| 6 | 03 | 00 | 00 | 01 | 00 | 02 | 00 | 01 | 02 | 00 | 00 | 02 | 00 | 01 | 00 |
| 8 | 02 | 00 | 00 | 01 | 00 | 01 | 01 | 01 | 00 | 00 | 00 | 02 | 00 | 00 | 00 |
| 9 | 01 | 00 | 00 | 00 | 00 | 01 | 00 | 00 | 00 | 01 | 00 | 01 | 00 | 00 | 00 |
| 10 | 01 | 00 | 00 | 00 | 00 | 01 | 00 | 00 | 01 | 00 | 00 | 01 | 00 | 00 | 00 |
| >10 | 08 | 00 | 00 | 00 | 00 | 08 | 01 | 01 | 03 | 02 | 01 | 06 | 01 | 01 | 00 |
Gráfico 7 - Relação entre as escalas de avaliação e o número de internações
Quadro 11 - Comorbidades*
| DOENÇAS CLÍNICAS | FREQÜÊNCIA | % |
| Sem doenças associadas | 47 | 20 |
| Tabagismo | 188 | 80 |
| Alcoolismo | 05 | 2,5 |
| Uso de maconha ou cocaína | 04 | 02 |
| Transtorno dissociativo | 02 | 01 |
| Transtorno pós-traumático | 01 | 0,5 |
| Epilepsia | 28 | 12 |
| Gastrite | 05 | 2,5 |
| Diabete melito | 01 | 0,5 |
| Hipertensão arterial | 11 | 05 |
| Hanseníase | 02 | 1 |
| TOTAL GERAL | 235 Usuários | |
* alguns usuários têm mais de uma comorbidade, principalmente o tabagismo.
Quadro 12 - Comorbidades e transtornos psiquiátricos
| Diagnóstico Clínico e Psiquátrico | ||||
| DOENÇA CLÍNICA | TRANSTORNO PSIQUIÁTRICO | FREQÜÊNCIA | % | MEDICAMENTOS |
| I 10 | F 20 | 08 | 04 | PROPRANOLOL |
| I 10 | F 71 | 02 | 01 | CAPTOPRIL |
| HANSENIASE | F 20 | 02 | 1 | DAPSONA |
| G 40.3 | F 20 | 04 | 02 | CARBAMAZEPINA |
| G 40.3 | F 71 | 11 | 5,5 | CARBAMAZEPINA |
| G 40.3 | F 72 | 12 | 06 | CARBAMAZEPINA |
| DIABETE | F 20 | 01 | 0,5 | DAONIL |
| GASTRITE | F 20 | 03 | 1,5 | OMEPRAZOL |
| GASTRITE | F 25 | 02 | 01 | OMEPRAZOL |
| F 10.2 | F 70 | 04 | 02 | DIAZEPAM |
| F 11 | F 20 | 126 | 54 | X |
| F 11 | F 25 | 14 | 06 | X |
| F 11 | F 31 | 09 | 04 | X |
| F 11 | OUTROS | 39 | 16 | X |
| F 17 | F 20 | 01 | 0,5 | RIVOTRIL |
Quadro 13 - Uso de Estabilizadores de humor
| ESTABILIZADORES DE HUMOR | FREQÜÊNCIA | % |
| Carbonato de Lítio | 08 | 04 |
| Carbamazepina | 103 | 42 |
| Ácido Valpróico | 02 | 01 |
| Oxicarbazepina | 01 | 0,5 |
| Carbamazepina + Ácido Valpróico | 03 | 1,5 |
| Sem uso de estabilizadores de humor | 118 | 51 |
| TOTAL | 235 | 100 |
Quadro 14 - Uso de neurolépticos
| NEUROLÉPTICOS | FREQÜÊNCIA | % |
| Haloperidol | 79 | 32,5 |
| Tioridazina | 16 | 07 |
| Periciazina | 16 | 07 |
| Penfluridol | 05 | 2,5 |
| Trifluoperazina | 04 | 02 |
| Sulpirida | 06 | 03 |
| Levomepromazina | 06 | 03 |
| Orap | 03 | 01 |
| Clorpromazina | 05 | 2,5 |
| Haloperidol + clorpromazina | 35 | 14 |
| Haloperidol + levomepromazina | 32 | 13 |
| Outras associações | 16 | 07 |
| Olanzapina | 02 | 0,5 |
| Sem uso de neuroléticos | 10 | 05 |
| TOTAL | 235 | 100 |
Quadro 15 - Uso de anticolinérgicos
| ANTICOLINÉRGICOS | FREQÜÊNCIA | % |
| Biperideno | 93 | 40 |
| Prometazina | 61 | 26 |
| Biperideno + Prometazina | 03 | 1,5 |
| Sem uso de anticolinérgicos | 78 | 32,5 |
| TOTAL | 235 | 100 |
Quadro 16 - Uso de ansiolíticos
| ANSIOLÍTICOS | FREQÜÊNCIA | % |
| Diazepam | 36 | 15,5 |
| Clonazepam | 46 | 19,5 |
| Alprazolam | 03 | 1,5 |
| Clordiazepóxido | 02 | 01 |
| Cloxazolam | 01 | 0,5 |
| Sem uso de ansiolíticos | 147 | 62 |
| TOTAL | 235 | 100 |
Quadro 17 - Uso de hipnóticos
| HIPNÓTICOS | FREQÜÊNCIA | % |
| Nitrazepam | 26 | 11 |
| Flunitrazepam | 05 | 2,5 |
| Sem uso de hipnóticos | 204 | 86,5 |
| TOTAL | 235 | 100 |
Quadro 19 - Internação em clínica de referência, após funcionamento do CAPS (por período)
| INTERNAÇÕES NA CLÍNICA PSIQUIÁTRICA DE REFERÊNCIA | ||||||||
| DIAGNÓSTICO | 2002 | 2003 | 2004 | TOTAL | ||||
| FREQ | % | FREQ | % | FREQ | % | FREQ | % | |
| F 06 / F 07 | 03 | 01 | 07 | 2,5 | 07 | 2,5 | 17 | 06 |
| F 10 | 19 | 07 | 62 | 22,5 | 29 | 10,5 | 110 | 40 |
| F 20 | 27 | 10 | 65 | 23 | 24 | 09 | 116 | 42 |
| F 31 | 09 | 03 | 19 | 07 | 05 | 02 | 33 | 12 |
| TOTAL | 58 | 21 | 153 | 55 | 65 | 24 | 276 | 100 |
| PACIENTES DO CAPS | 15 | 05 | 21 | 09 | 05 | 02 | 41 | 15 |
| RECOMENDADOS PELO CAPS | 00 | 00 | 05 | 02 | 02 | 01 | 07 | 2,5 |
| GERAL | 276 | |||||||
Quadro 20 - Atividades desenvolvidas no CAPS
| PRINCIPAIS ATIVIDADES | FREQÜÊNCIA SEMANAL |
| OF realizadas por monitores | 12 |
| OF realizadas pela equipe técnica | 05 |
| OF realizadas com a comunidade | 00 |
| Grupos terapêuticos | 01 |
| Grupo de recepção | 01 |
| Grupo de apoio a familiares | 02 |
| Grupo de trabalho e geração de renda | 00 |
| Ambulatório geral dentro do CAPS | 00 |
| Treinamento e supervisão das equipes médicas do PSF e UBS | 01 |
| Uso de medicamentos supervisionados | 12 |
| Interligação com a comunidade (Associação de Usuários e Familiares) | 01 |
| Utilização de instrumentos de controle social (Conselho Municipal de Saúde) | 01 |
| Quantidade de visitas domiciliares | 03 |
| Supervisão | 01 |
| Presença de estagiários | 00 |
Quadro 21 - Opinião dos profissionais
| PRINCIPAIS PROBLEMAS | FREQÜÊNCIA | % |
| Baixos salários | 17 | 100 |
| Uso inadequado das verbas | 17 | 100 |
| Relacionamento ruim com a coordenação | 02 | 12 |
| Desinteresse de outros setores da administração | 15 | 88 |
| Alta demanda dos usuários | 10 | 59 |
| Dificuldade de adaptação ao serviço | 06 | 35 |
| Relacionamento ruim entre a equipe | 02 | 12 |
| Proposta inadequada à realidade | 01 | 06 |
Quadro 22 - Avaliação dos usuários
| OPINIÃO DE USUÁRIOS | FREQÜÊNCIA | % |
| Excelente | 49 | 21 |
| Ótimo | 128 | 54 |
| Bom | 31 | 13 |
| Adequado | 21 | 09 |
| Ruim | 04 | 02 |
| Péssimo | 02 | 01 |
| TOTAL | 235 | 100 |
Quadro 23 - Opinião dos familiares
| OPINIÃO DE FAMILIARES | FREQÜÊNCIA | % |
| Excelente | 36 | 37 |
| Ótimo | 51 | 53 |
| Bom | 08 | 08 |
| Adequado | 02 | 02 |
| Ruim | 00 | 00 |
| Péssimo | 00 | 00 |
| TOTAL | 97 | 100 |
Discussão
O número total de pacientes que ingressaram no CAPS durante o período de avaliação foi de 250 pessoas, enquanto o número total de altas foi de 30, cerca de 13% do total. A observação do número de ingressos e altas, por período, mostra que houve um acréscimo no segundo ano, sem que se possa concluir por alguma tendência, já que houve interferência da duração (maior) do período intermediário, pelas características do funcionamento do serviço.
Quando se observa a procedência dos pacientes internados, nota-se que a maioria (83%) vem da própria cidade de Cataguases, pois os municípios vizinhos ainda não se sensibilizaram com o projeto e preferem enviar seus pacientes diretamente para a internação, apesar dos esforços da equipe em manter a comunicação com as instituições públicas e privadas de todos os seis municípios da microrregião.
Uma outra característica apontada é a vinda de alguns pacientes provenientes de outros estados, devido à migração normal das famílias e também do Programa de Volta para Casa17, do MS, que tenta recolocar junto das famílias os pacientes internados por mais de dois anos em um manicômio e oferecer um salário para que eles possam se adaptar às novas condições.
A maioria dos usuários que ingressaram no CAPS era do sexo masculino (68%), branca (54%), com idade entre 31 a 40 anos, solteira, sem dependentes, morava com os pais em residência própria, não completara o primeiro grau, não possuía profissão, era aposentada pelo INSS e recebia renda mensal de um salário mínimo.
Nota-se aqui um total desinteresse de readaptar o sujeito ao ambiente de trabalho, tanto das famílias, que muitas vezes sobrevivem apenas da ajuda que recebe o usuário como também de alguns pacientes, que se tornam desestimulados ao longo da vida.
O diagnóstico psiquiátrico mais freqüente foi de esquizofrenia, com 59% dos usuários e destes, 48% eram do subtipo paranóide, seguido pelo retardo mental moderado (13%) e grave (10%). O diagnóstico de transtorno bipolar apareceu em 12 pacientes, num total de 5%, o que corrobora os esforços dos últimos anos da psiquiatria de fazer um diagnóstico precoce e mais incisivo desse transtorno, tratando-o de modo ambulatorial e, na maioria das vezes, com total recuperação do sujeito18.
O número de internações anterior ao ingresso dos pacientes no CAPS variou de zero a acima de 40 vezes para alguns, com tempo médio de internação por dois meses. A maioria dos usuários nunca foi internada (45%) e apenas 4% foram internados em manicômios por mais de 10 vezes.
Com a aplicação das escalas de Qualidade de Vida19, Emoção Expressa20 e PANSS21, observou-se que 68% dos usuários pertencem ao tipo indefinido, 43% têm qualidade de vida instável, a maioria (33%) vive em ambiente hostil e 2% têm qualidade de vida miserável. É interessante observar que apenas 8% dos pacientes têm uma qualidade de vida adequada e somente um quinto vive em um ambiente apropriado.
Quando se compara o número de internações a as escalas aplicadas, observa-se que todos os pacientes que foram internados por mais vezes têm uma qualidade de vida sofrida, do tipo indefinido e vivem em um ambiente hostil. Ao contrário, aqueles que foram internados menos vezes ou não foram internados, vivem em ambientes diretivos, adequados ou até mesmo críticos, com qualidade de vida instável.
Cerca de 25% dos pacientes apresentaram comorbidades e destes, o diagnóstico clínico mais freqüente foi o tabagismo, com 80% dos usuários, seguido por epilepsia (12%), hipertensão arterial (5%), gastrite e alcoolismo com 3% cada um deles. Os medicamentos mais usados são Carbamazepina, Captopril, Propranolol e Omeprazol.
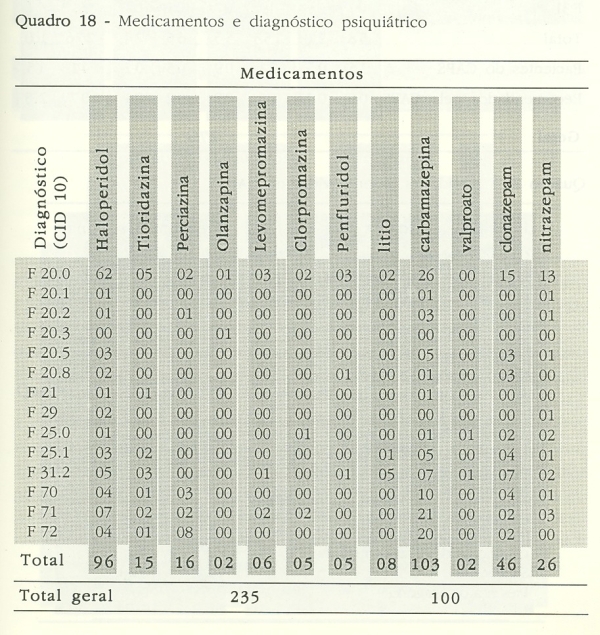
Com relação aos medicamentos, todos os usuários do CAPS usam algum tipo de psicotrópico (neurolépticos, ansiolíticos, anticolinérgicos, ou estabilizadores de humor), de modo isolado ou em associações. Os dados de preferência do uso de determinado medicamento são importantes para facilitar a administração pública no planejamento da compra e evitar que falte ou que haja excesso desses itens.
Nota-se que a preferência do uso entre os medicamentos leva em conta sua disponibilidade na farmácia básica do SUS, portanto, Haloperidol, Biperideno, Clorpromazina, Carbamazepina, Clonazepam e Diazepam são geralmente financiados pelo município ou por programas estaduais.
Antipsicóticos atípicos, apesar de serem financiados em um programa de medicamentos excepcionais da SES, ainda não são de fácil acesso e, talvez por isso, tenham ainda pouca utilização na rede pública.22
Observa-se que há 12 pessoas usando medicamentos de modo supervisionado e o que parece ter aspectos negativos são o alojamento provisório de alguns usuários que não possuem residência e a não adequação à prescrição de outros usuários.
Por meio da observação das internações na clínica psiquiátrica de referência do município durante o tempo de funcionamento do CAPS, verificou-se que foram feitas 276 internações de pessoas provenientes da área de abrangência do CAPS - Cataguases, mas, destas, apenas 41 (15%) foram de pacientes em tratamento na Instituição e somente sete foram indicadas pela equipe (2,5%). Com referência a essa questão, conclui-se que, muitas vezes, as internações são feitas sem o conhecimento do CAPS, pois as famílias ainda levam diretamente os pacientes às clínicas convencionais, já que estão acostumadas a procederem desse modo.
Esse fato é importante para motivar, ainda mais, a equipe na conscientização dos familiares e de outros profissionais da área de saúde quanto à necessidade de evitar esse modo de agir e dar chances de tentar restabelecer os pacientes no ambiente comunitário. As internações recomendadas pela equipe foram para os pacientes com alto grau de agressividade e também para os usuários que apresentam o alcoolismo como comorbidade.
As internações foram distribuídas de modo diferente ao longo dos períodos de observação: o grupo das esquizofrenias representou 42% do total, seguido de perto pelo alcoolismo (40%), transtorno de humor (12%) e psicoses orgânicas (6%). Observa-se que o número de alcoolistas não atendidos pelo CAPS cresceu na média de internações e que o número de internações motivadas pelo transtorno de humor e retardo mental foram reduzidas durante o período de funcionamento do serviço.
A freqüência média semanal de atividades desenvolvidas no CAPS depende da demanda particular dos acontecimentos diários.
Ao avaliar as respostas dos funcionário da Instituição, observa-se que todos apontaram como principais problemas enfrentados para o exercício do trabalho os baixos salários e a forma inadequada de administração das verbas destinadas ao CAPS, seguido de perto pelo desinteresse de outros setores da administração (88%) e pela alta e constante demanda pelos usuários (59%). Outros problemas apontados são a dificuldade de adaptação, o relacionamento ruim entre a equipe e a coordenação e a proposta inadequada à realidade (1%).
É uma queixa constante das equipes que trabalham com o CAPS a destinação das verbas federais, que geralmente são colocadas com todo o montante da saúde. Com isso, gasta-se com outras prioridades, deixando o CAPS, na maioria das vezes, sem os insumos necessários para sua prática correta. Também é constante o desinteresse de outros setores públicos para a questão das práticas psiquiátricas, que são minimizadas e desconsideradas em prol de outras "grandes obras ou necessidades".
Com relação às respostas dos usuários quanto ao funcionamento do CAPS, observa-se que 54% o consideram ótimo, enquanto itens como alimentação e falta da disponibilidade de medicamentos são tidos como os principais problemas apresentados. Apenas 1% dos usuários consideram o serviço péssimo. Cabe ressaltar que, para a maioria dos usuários, nunca se instituiu uma política séria instituída com o fim de recolocá-los na sociedade. Desta forma, poucas atividades superam o grau de expectativa de todos, por isso, consideram o serviço como ótimo, mas ainda há muito o que fazer para chegar a esse lugar.
Apenas 97 representantes dos familiares responderam o questionário; cerca de 41% das famílias avaliaram o serviço como ótimo (53%) ou excelente (37%). Esses dados representam um grande problema enfrentado pelo CAPS: a implicação das famílias no tratamento do sujeito, pois em sua maioria, são omissas e, muitas vezes, atrapalham o andamento do processo, ao hostilizar o sujeito, tentando mantê-lo infantilizado e dominado, sob a constante ameaça e até mesmo a prática inconseqüente da internação manicomial, que se vê deturpada, sem caráter médico, mas revestida de atitude punitiva.
Sem dúvida, o maior desafio que essa política apresenta é o preconceito que impede, muitas vezes, o avançar das idéias e ações, devido talvez a um temor e desconhecimento da real situação do "louco". Esse preconceito também vem associado a questões econômicas, pois há uma escassez de recursos públicos para a criação e principalmente manutenção dos serviços, bem como um forte movimento contra essas mudanças pelos donos de manicômio.
Deveria haver maior participação da mídia nessa luta, como há na AIDS e outras doenças, retirando-se o véu que há sobre os psicóticos e promovendo maior esclarecimento sobre a real situação do sujeito no momento atual da sociedade brasileira.
Pergunta-se então, qual seria o modelo ideal de atendimento ao psicótico. Talvez não haja um modelo ideal, pois somos nós quem os planejamos e sempre haverá uma falha, mas estamos dando um grande passo em direção a projetos mais elaborados e avançados que abordam, cada vez mais, os problemas dos pacientes, sem cercear a liberdade do indivíduo.
Ao final, espera-se que tenha sido alcançado o objetivo proposto, apesar de uma das maiores dificuldades encontradas ao longo do desenvolvimento deste trabalho ter sido a falta de bibliografia disponível sobre o assunto, principalmente a ausência de dados para se comparar o trabalho realizado ao longo deste dois anos no CAPS - Cataguases.
 Endereço para correspondência
Endereço para correspondência
Av. Cel. Antônio Augusto de Souza, 442 - Vila Teresa - Cataguases, MG - (32) 3421.1910 / (32) 3421.5144
atiliojm@uai.com.br
Recebido em 2/3/2005
Revisado para publicação em 27/3/2005
*Médico psiquiatra da Prefeitura Municipal de Cataguases e professor da UNIPAC - Leopoldina.
1BOTEGA, N.J., DALGALARRONDO, P. Saúde mental no hospital geral: espaço para o psíquico. 2. ed., São Paulo: Hucitec, 1997.
2ALBUQUERQUE, J. A. G. Instituição e poder: análise concreta das relações de poder nas instituições. Rio de Janeiro: GRAAL, 1980.
3ROSA, F. A. M., Patologia social: uma introdução ao estudo da desorganização social, Rio de Janeiro: Zahar, 1966.
4BOTEGA, N.J., DALGALARRONDO, P. Saúde mental no hospital geral: espaço para o psíquico. 2 ed., São Paulo: Hucitec, 1997.
5MINISTÉRIO DA SAÚDE. Saúde mental no SUS: os centros de atenção psicossocial. Brasília: Editora MS, 2004.
6MINISTÉRIO DA SAÚDE. Saúde mental no SUS: os centros de atenção psicossocial. Brasília: Editora MS, 2004.
7SECRETARIA MUNICIPAL DE SAÚDE. Programa municipal de saúde mental. Cataguases: Satélite, 1999.
8MONTANARI, Atilio. Avaliação do programa de saúde mental de Cataguases. AP, 2003.
9MINISTÉRIO DA SAÚDE. Legislação em saúde mental. 5ª ed. Brasília: Editora MS, 2004.
10MINISTÉRIO DA SAÚDE. Legislação em saúde mental. 5ª ed. Brasília: Editora MS, 2004.
11SECRETARIA MUNICIPAL DE SAÚDE. Programa municipal de saúde mental. Cataguases: Satélite, 2002.
12MINISTÉRIO DA SAÚDE. Saúde mental no SUS: os centros de atenção psicossocial. Brasília: Editora MS, 2004.
13MINISTÉRIO DA SAÚDE. Saúde mental no SUS: os centros de atenção psicossocial. : Brasília: Editora MS, 2004.
14MINISTÉRIO DA SAÚDE. Legislação em saúde mental. 5. ed. Brasília: Editora MS, 2004.
15MINISTÉRIO DA SAÚDE. Saúde mental no SUS: os centros de atenção psicossocial. Brasília: Editora MS, 2004.
16MINISTÉRIO DA SAÚDE. Legislação em saúde mental. 5. ed. Brasília: Editora MS, 2004.
17MINISTÉRIO DA SAÚDE. De volta para casa : manual do programa. Brasília: Editora MS, 2003.
18LOUZÃ NETO (Org.). Psiquiatria básica. Porto Alegre: Artes médicas, 1995.
19MARCOLIN, Marco Antonio. Escala de qualidade de vida em pacientes esquizofrênicos. http://www.hcnet.usp.br/ipq/revista/r256/psi256d.htm.
20SCAZUFCA, Maria. Avaliação de emoção expressa (EE) em familiares de pacientes psicóticos. http://www.hcnet.usp.br/ipq/revista/r256/psi256f.htm. 2003.
21AMERICAN PSYCHIATRY ASSOCIATION. Diagnostic and Statistical Manual of Mental Disorders (Third edition - revised). Washington, DC, American Psychiatric Association, 1987.
22WHO. O uso racional de medicamentos psiquiátricos - relatório do encontro dos centros colaboradores da OMS no Brasil. Rio de Janeiro, 1997.
Anexo I
Anexo II
| Ítens | Pontuação | ||||||
| Relações interpessoais | |||||||
| 1. Relações familiares | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 2. Relações íntimas | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 3.Conhecidos | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 4. Nível atividade social | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 5. Rede social | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 6. Iniciativa social | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 7. Retraimento social | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 8. Relações sócio-sexuais | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| Papel instrumental | |||||||
| 9. Ocupação | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 10. Realização pessoal | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 11. Uso das capacidades pessoais | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 12. Satisfação ocupacional | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| Funções intrapsíquicas | |||||||
| 13. Objetivos | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 14. Grau de motivação | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 15. Curiosidade | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 16. Anedonia | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 17. Aproveitamento tempo | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 18. Capacidade empatia | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 19. Interação emocional | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| Objetos e atividades comuns | |||||||
| 20. Objetivos comuns | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 21. Atividades comuns | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| Adequada | Instável | Sofrida | Anulada | Miserável |
Anexo III
| Escalas para avaliação de emoção expressa | ||||
| Escalas | Definição | |||
| Comentários críticos | * comentários desfavoráveis sobre a personalidade ou comportamento da pessoa expressos num tom crítico, do contrário, não é considerada * conteúdo (uma observação clara de que o familiar não aprova ou não gosta) e pelos aspectos vocais (ritmo, tom e altura da voz). | |||
| 0 | +1 | +2 | +3 | |
| Superenvolvimento emocional | * Identificado pelo comportamento de preocupação exagerada que o entrevistado relata, respostas emocionais exageradas no passado, comportamento não usual de devoção e sacrifício, comportamento de proteção excessiva, descontrole emocional do familiar enquanto fala do paciente durante a entrevista, uso de tom de voz dramático ou de muitos detalhes para descrever situações. | |||
| 0 | +1 | +2 | +3 | |
| Hostilidade | * considerada quando a pessoa é criticada pelo que ela é e não pelo que ela faz, com franca rejeição ao paciente *sentimentos negativos são generalizados e expressos contra a pessoa e não contra um comportamento *comentários críticos específicos são estendidos para pejorativos gerais sobre a pessoa como um todo. | |||
| 0 | +1 | +2 | +3 | |
| Calor afetivo | * expresso durante a entrevista em relação à pessoa e não à personalidade do entrevistado, como o tom de voz usado pelo informante para falar da pessoa; a expressão espontânea do sentimento de afeição pela pessoa; simpatia, preocupação e empatia em relação à pessoa; entusiasmo e interesse pelas atividades e conquistas da pessoa. | |||
| 0 | -1 | -2 | -3 | |
| Comentários positivos | * expressam orgulho, aprovação ou reconhecimento da personalidade ou do comportamento da pessoa * é definido pelo seu conteúdo e o tom de voz serve para clarificar o conteúdo. | |||
| 0 | -1 | -2 | -3 | |
| Escore | crítico | diretivo | indiferente | hostil | acolhedor |
Anexo IV
| Escala Positiva | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| P1- Delírios | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| P2- Desorganização | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| P3- Comport. alucinatório | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| P4- Excitação | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| P5- Grandeza | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| P6- Desconfiança | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| P7- Hostilidade | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Escore escala positiva | 0 | ||||||
| Número de sintomas avaliados >3 | 0 | ||||||
| Escala negativa | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| N1- Embotamento | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| N2- Retraimento | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| N3- Contato pobre | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| N4- Passivo/apático | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| N5-Pensamento concreto | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| N6- Falta de espontaneidade e fluência | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| N7- Estereotipias | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Escore escala negativa | 0 | ||||||
| Número de sintomas avaliados >3 | 0 | ||||||
Anexo V
| Ficha de avaliação do serviço de saúde mental de Cataguases para pacientes | ||||
| Como está a forma de acesso ao programa? | xxxx | xxx | xx | x |
| Após o acesso, como foi o atendimento pelos profissionais do programa? | xxxx | xxx | xx | x |
| A forma que foi organizado o atendimento foi adequada? | xxxx | xxx | xx | x |
| O modo como é organizado o retorno às consulta é ... | xxxx | xxx | xx | x |
| O resultado do atendimento foi ... | xxxx | xxx | xx | x |
| A principal característica do programa é ... | xxxx | xxx | xx | x |
| Há alguma sugestão. | xxxx | xxx | xx | x |
Anexo VI
| Ficha de avaliação do serviço de saúde mental de Cataguases para familiares | ||||
| Como está a forma de acesso ao programa? | xxxx | xxx | xx | x |
| Após o acesso, como foi o atendimento pelos profissionais do programa? | xxxx | xxx | xx | x |
| A forma que foi organizado o atendimento foi adequada? | xxxx | xxx | xx | x |
| O modo como é organizado o retorno às consulta é ... | xxxx | xxx | xx | x |
| O resultado do atendimento foi ... | xxxx | xxx | xx | x |
| A principal característica do programa é ... | xxxx | xxx | xx | x |
| Há alguma sugestão. | xxxx | xxx | xx | x |
Anexo VII
| Ficha de avaliação do serviço de saúde mental de Cataguases para técnicos | |||||
| Avaliação dos problemas | Grau | ||||
| Baixos salários | xxxxx | xxxx | xxx | xx | x |
| Uso inadequado das verbas | xxxxx | xxxx | xxx | xx | x |
| Relacionamento ruim com a coordenação | xxxxx | xxxx | xxx | xx | x |
| Desinteresse de outros setores da administração | xxxxx | xxxx | xxx | xx | x |
| Alta demanda dos usuários | xxxxx | xxxx | xxx | xx | x |
| Dificuldade de adaptação ao serviço | xxxxx | xxxx | xxx | xx | x |
| Relacionamento ruim entre a equipe | xxxxx | xxxx | xxx | xx | x |
| Proposta inadequada à realidade | xxxxx | xxxx | xxx | xx | x |
Anexo VIII
| Ficha de avaliação para pacientes internados na Clínica São José | ||||||||||||
| Internações | jan | fev | mar | abr | maio | jun | jul | ago | set | out | nov | dez |
| 2000 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2001 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2002 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2003 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2004 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Diagnóstico | jan | fev | mar | abr | maio | jun | jul | ago | set | out | nov | dez |
| 2000 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2001 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2002 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2003 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2004 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Espontâneas | jan | fev | mar | abr | maio | jun | jul | ago | set | out | nov | dez |
| 2000 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2001 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2002 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2003 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2004 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |












