Serviços Personalizados
Journal
artigo
Indicadores
Compartilhar
Barbaroi
versão impressa ISSN 0104-6578
Barbaroi no.39 Santa Cruz do Sul dez. 2013
ARTIGOS
A medicalização da infância e o processo psicoterápico
The medicalization of childhood and the psychotherapic process
La medicalización de la infancia: la relación entre la medicalización y el proceso psicoterapéutico
Jerto Cardoso SilvaI; Caroline SchäferII; Mariane Silveira BonfiglioIII
IUniversidade de Santa Cruz do Sul (UNISC) - Rio Grande do Sul - Brasil
IIUniversidade de Santa Cruz do Sul (UNISC) - Rio Grande do Sul - Brasil
IIIUniversidade de Santa Cruz do Sul (UNISC) - Rio Grande do Sul - Brasil
RESUMO
Esta pesquisa averiguou a relação entre a medicalização e o processo psicoterápico de crianças. Trata-se de uma pesquisa quantitativa, descritiva e correlacional, desenvolvida a partir da análise de 348 prontuários de pacientes com idade de até 12 anos de ambos os sexos, atendidos pelos estagiários do curso de Psicologia num Serviço de Saúde, no Vale do Rio Pardo/RS, entre 1998 e 2008. A análise foi realizada através do programa estatístico SPSS, versão 11.0, abrangendo médias, frequências, porcentagens e correlação entre variáveis através do teste: qui-quadrado. Como resultados, evidenciamos a queda do número de crianças que buscam o serviço ao longo dos anos e o aumento das que fazem uso de medicação. Além disso, constatou-se que o uso de medicação interferiu diretamente no tempo do tratamento e na evolução da psicoterapia, contribuindo para um prognóstico menos favorável a quem fazia uso, quando comparados aos que não a utilizavam.
Palavras-Chave: Medicalização. Psicoterapia. Infância.
ABSTRACT
This research investigated the relationship between medicalization and the psychotherapic process of children. It is a quantitative, descriptive and correctional research, based on 348 medical records of patients up to the age of 12 years, of both genders, assisted by trainees of the Psychology Course in a Healthcare Unit, in Vale do Rio Pardo/RS, from 1998 to 2008. The analysis was conducted through the SPSS statistical program, version 11.0, comprising averages, attendance, percentages and correlation between variables through the test: qui-quadrate. The results evidenced a decline in the number of children seeking the service over the years and a rise in the number of those who resort to medication. In addition, it was ascertained that the use of medication directly interfered with the time of treatment and with the evolution of the psychotherapy, contributing towards a less favorable diagnosis regarding the users, compared to non users of medications.
Keywords: Medication. Psychotherapy. Childhood.
RESUMEN
Esta encuesta investigó la relación entre la medicalización y el proceso psicoterapéutico de niños. Es un estudio cuantitativo, descriptivo y correlacional, desarrollado desde los análisis de los registros de 348 pacientes con edad de hasta 12 años para ambos sexos, atendidos por los internos del curso de psicología en un centro de salud en el Vale do Río Pardo/RS, entre 1998 y 2008. El análisis se llevó a cabo a través del programa estadístico SPSS, version 11.0, abarcando medias, frecuencias, porcentajes y correlación entre las variables mediante la prueba: chi-cuadrada. Como resultados, se observó una disminución en el número de niños que buscan el servicio en los últimos años y el aumento de las que hacen el uso del medicamento. Por otra parte, se encontró que el uso de medicamento interfiere directamente en el tiempo de tratamiento y la evolución de la psicoterapia, lo que contribuye a un peor pronósticso de quien hizo uso, en comparación con aquellos que no lo utilizan.
Palabras Clave: La medicalización. Psicoterapia. Infancia.
Introdução
A psicofarmacologia surge no final da década de 40 com a introdução dos primeiros psicofármacos que foram inicialmente desenvolvidos para o tratamento de transtornos mais graves. A partir de então, a psiquiatria amplia o seu estatuto de ciência, deixando de ser uma disciplina voltada exclusivamente para o tratamento da loucura e passando a medicar também os pequenos "malestares" cotidianos e a "dor de existir". Ao longo dessas décadas, observamos um consequente aumento da medicalização para as dificuldades psíquicas e emocionais (RODRIGUES, 2004).
Gaudenzi e Ortega (2012) fazem uma retomada sobre o termo medicalização, conceituando-o a partir de Illich, abordando na sua hipertrofia na modernidade, e Foucault na perspectiva do biopoder, ou seja, um poder sobre a vida exercido sobre os corpos dos sujeitos, regulando-os. O termo medicalização surge no final da década de 1960, referindo-se à apropriação dos meios de vida do homem pela medicina e da sua intervenção política no meio social que extrapola o seu campo tradicional de ação direta sobre as moléstias. Portanto, a medicalização transforma modos de existência em patologias. Sendo assim, o termo medicalização não está apenas ligado à utilização de medicamentos, pois está presente na iatrogenia da vida: produção de cuidados aos modos de viver dos sujeitos que retiram dele a sua autonomia, sua capacidade de pensar e de compor seus próprios cuidados.
Quando os primeiros psicofármacos se tornaram disponíveis, houve uma resistência bastante grande da comunidade psicanalítica em relação ao seu uso durante o tratamento, pois a medicação era vista como uma intrusão indesejada no tratamento, já que causava a supressão dos sintomas, interferia no estabelecimento da transferência e favorecia a resistência. Já por outro lado, era defendida pelos farmacologistas a ideia de que a psicoterapia além de desnecessária era também danosa, já que mantinha os pacientes em permanente preocupação quanto aos seus conflitos. (FREY, MABILDE E EIZIRIK, 2004).
Apesar dessa polêmica, destaca Montero (1994), as medicações foram se tornando centrais no tratamento dos problemas psíquicos, através da aquisição do "status" de "cura por si mesmo", e os serviços psicológicos, consequentemente, assumindo um caráter de desnecessários frente à presença da medicação, visto que, conforme Rodrigues (2004), acreditava-se que a medicação era capaz de devolver ao paciente alegria, tranquilidade e capacidade produtiva.
Tais aspectos, aliados à ideia vigente de "cura mágica" pela medicação, podem ter impulsionado os médicos à prescrição dos psicofármacos para um maior número de casos, trazendo como consequências a generalização do uso da medicação, além da popularização dos diagnósticos psiquiátricos que, com facilidade, convertem características humanas em patologia (KIMURA, 2005). Acreditava-se que, uma vez que era possível curar uma doença infecciosa por um medicamento, talvez fosse possível fazer o mesmo para os transtornos psíquicos. Tal ampliação tem tornado corriqueira a medicação de uma parte da população até então tomada com muita precaução por parte dos médicos: a infância.
Verifica-se atualmente uma grande divergência na literatura quanto à melhor forma de tratamento a ser adotada, configurando este assunto num quadro bastante polêmico. Essa polêmica perpassa a reflexão sobre a associação entre medicalização e psicoterapia. No entanto, é possível afirmar que cada uma das formas de tratamento possui diferentes efeitos, agindo também em diferentes tempos. A exemplo disso, pode-se dizer que a ênfase da ação das drogas se dá na formação dos sintomas e nas alterações afetivas, fazendo efeito mais precocemente, enquanto que a psicoterapia teria influência direta nas relações interpessoais e no ajustamento social, com um efeito mais tardio e mais prolongado. (KARASU, 1982 em FREY, MABILDE e EIZIRIK, 2004).
Apesar de o tratamento combinado ter sido amplamente difundido e defendido, atualmente as divergências se mantêm. As pesquisas têm apontado que é menos efetiva a prescrição da psicoterapia ou da medicação isoladas. Por outro lado, ressaltam também que não há grandes diferenças nos resultados quando elas são realizadas de forma não associada. Esse fato pode ser explicado pela considerável eficácia de cada uma das modalidades, possibilitando pequenas melhoras quando uma é adicionada à outra (KATZ, 2005; GABBARD, 1998 & Eells, 1999).
Calazans e Lustoza (2008, p. 3) acreditam que "a medicalização é uma proposta equivocada, pois pretende uma objetivação de algo que não é científico: o sujeito". Nesse sentido, Lefèvre (1987) expõe que o medicamento pode ser usado como uma forma de poupar a dor e o sofrimento das pessoas, fazendo desaparecer os sintomas, as dificuldades sociais e as pessoais. Ou seja, são um simulacro de cura, pois, embora os sintomas da dor e do sofrimento possam ser camuflados, eles continuam a agir de uma outra forma.
Ao fazermos uma reflexão sobre o uso de psicofármacos e da psicoterapia, verifica-se que o instrumento utilizado pela medicina difere dos recursos buscados por outras formas de tratamento, como a Psicanálise, tendo em vista que esta utiliza a palavra ao invés de psicofármacos, pois essa possui caráter terapêutico, constituindo-se, portanto, em um dispositivo de cuidados à saúde. Conforme Calderoni (2002), a palavra tem um efeito similar a um medicamento - pois tal como um fármaco, pode transformar a physis inteira, o corpo e a alma da pessoa sobre quem ela atua.
Na escuta psicanalítica, portanto, o sintoma não é um corpo estranho que deve ser eliminado, mas sim um elemento de grande importância, que contribui na compreensão de si mesmo, permitindo que se conheça melhor, ou seja, que se reconheça como um ser desejante, responsabilizando-se pelo seu desejo, independente do diagnóstico psicopatológico que venha ou não a receber (FILHO, 2005).
Porém, Sigal (2009) chama a atenção para o fato de que atualmente a medicação prevalece à análise da história, à descoberta do que não foi metabolizado na relação com o outro, à elaboração e construção, configurando-se em um atalho para amenizar as angústias. Com esse movimento, portanto, estas angústias - produzidas na interação com o meio - podem ser caladas e a subjetividade dos indivíduos triturada, limitando a sua capacidade de agir sobre si, conforme expuseram Barrio; Perron e Ouellette (2008).
Apesar disso, expõe Rodrigues (2003), o que se observa atualmente é que, entre o medo da desordem e a valorização de uma competitividade baseada unicamente no sucesso material, muitas pessoas preferem fazer o uso de substâncias químicas a falar de seus sofrimentos íntimos, vinculando-se à promessa dos atuais medicamentos de extermínio total dos sintomas em pouco tempo. O silêncio passa então a ser preferível à linguagem, fonte de angústia e vergonha, conforme Roudinesco (2000). Tal silenciamento do sintoma, muitas vezes, não dissipa o sofrimento. Como relatado em um dos prontuários: morrem as lágrimas, mas continua a dor.
Diante de tal contexto, os medicamentos, apesar de terem sido desenvolvidos inicialmente para o tratamento de sujeitos acometidos por patologias psíquicas, se popularizaram até mesmo entre pessoas "sãs". Atualmente, o medicamento, mais do que auxiliar no tratamento de patologias, vem sendo utilizado como um modo de vida, modificando, inclusive, características psíquicas e físicas dos indivíduos, conforme Mariani (1998).
Nessa persperctiva, Sigal (2009) enfatiza que nossa própria realidade pode ser vista como produtora de patologias, através do consumo desenfreado, da exigência por satisfação pulsional imediata, da falta de solidariedade, entre outros aspectos. E tudo isso, continua a autora, contribui para transformar o sujeito em objeto, atacando seus processos criativos e intelectuais, colocando-se em posição de falência. Essa evitação do mal-estar incentiva a busca de uma técnica que seja capaz de reduzir ou eliminar o sintoma psíquico, sendo este equivocadamente tratado da mesma forma que um sintoma objetivável (CALAZANS & LUSTOZA, 2008).
O que se observa é que os indivíduos, em busca da felicidade plena, não se dão mais o tempo para reavaliar suas próprias experiências, para assim elaborar seus conflitos e amadurecer. Além disso, sem tempo para estabelecer contatos humanos baseados em afeto e troca, o sujeito encontra-se com sua vida interior esvaziada, o que lhe impossibilita narrar sua própria história e sofrimento, assumindo o discurso médico para explicar os seus sofrimentos (MENDES e PRÓCHNO, 2004)
O consumo de psicofármacos é, portanto, uma tecnologia de si que se encontra intensificada e naturalizada nos corpos, a qual passou a definir as condições de saúde de uma sociedade ao silenciá-los. Esta tecnologia se consolidou como o sentido atribuído à saúde neste meio e, enquanto estes modos de vida sobreviverem, sempre haverá fluoxetinas, sertralinas, diazepams, alprazolams (NARDI, 2007, p. 15).
O aumento da prescrição, e o consequente consumo de psicofármacos por crianças, tem inquietado a sociedade. Conforme Bezerra (2008), entre 2000 e 2002, as prescrições de antidepressivos para esta faixa etária aumentaram 48% no Brasil e 68% entre as crianças britânicas.
Uma grande preocupação existente quanto ao uso de psicofármacos na infância, refere-se ao impacto que o tratamento terá no cérebro infantil, já que não há ainda respostas conclusivas pela ciência sobre o efeito desses medicamentos no sistema nervoso central. Segundo Raeburn (2009), além do suicídio, há evidências de que alguns remédios também interferem no processo de desenvolvimento e maturação do cérebro infantil. Então muitas crianças que tomam esses medicamentos conseguem alívio em curto prazo, mas mais tarde acabam desenvolvendo outros problemas psíquicos.
Sem a possibilidade de expressar simbolicamente e construir elaborações psíquicas sobre o seu sofrimento e dor, as crianças muito cedo são privadas de um enfrentamento psíquico a problemas de ordem multifatorial. A medicação indiscriminada dos desajustes na infância pode acarretar problemas físicos, devido aos diversos efeitos colaterais e promover fragilidades na relação da criança com seu corpo.
Como exemplo disso, Pundik (2009) expõe que a Ritalina (metilfenidato), medicamento utilizado para o Transtorno de Déficit de Atenção e Hiperatividade - TDAH, apresenta diversos possíveis efeitos secundários, entre eles secura na boca, vertigem, dor de cabeça, insônia, náuseas, nervosismo, palpitações, reações cutâneas, alterações da pressão arterial, apatia, isolamento social, podendo chegar inclusive a desenvolver trantornos cerebrais irreversíveis e até mesmo a morte súbita de crianças, segundo alguns estudos apresentados pelo autor. Estes também advertem que a Ritalina não deve ser consumida por crianças menores de seis anos, tendo em vista que seu uso pode gerar dependência de tipo anfetamínica.
A Agência Antidroga Norte-americana (DEA) indica que as reações à cocaína, à anfetamina ou ao metilfenidato, quando administradas em doses comparáveis, produzem efeitos quase idênticos. E é por isso que o metilfenidato, comercializado como Ritalina e Concerta, vem sendo considerado atualmente como uma das drogas mais aditivas, justificando, portanto, o fato de alguns autores que estudam o TDAH denominarem-no de "cocaína pediátrica" (PUNDIK, 2009).
Os riscos são tantos que estudos feitos por pesquisadores do centro de oncologia MD Anderson, da Universidade do Texas (EUA), detectaram alterações cromossômicas em crianças que tomaram Ritalina durante três meses. Este dado é preocupante, tendo em vista a comprovação da relação existente entre estas alterações e o desenvolvimento de câncer. Apesar de não ser possível afirmar relação direta com o desenvolvimento da doença, verificou-se através da pesquisa que a Ritalina levou ao aumento no nível de alterações cromossômicas nos casos estudados, indicando, portanto, o desenvolvimento de algum tipo de instabilidade (PEROZIN, 2005).
Sabendo-se disso, Vican (2006) questiona o motivo de ainda assim psicofármacos como esse serem recomendadas às crianças. O autor expõe também sua reflexão voltada às soluções adotadas atualmente através da medicação que, possivelmente, podem ser piores do que o problema original, o que o leva a pensar na utilização de muitas crianças como cobaias da indústria farmacêutica via psiquiatria.
De acordo com Pundik (2009), milhões de crianças de gerações anteriores, que davam trabalho aos adultos em função da sua curiosidade e intensidade de suas atividades, salvaram-se do diagnóstico de hiperatividade, talvez pelo fato de o Manual Diagnóstico e Estatístico dos Trastornos Mentais (DSM) não ter existido até 1952. Conforme o autor, desde a elaboração do Manual está cada vez mais difícil de estabelecer o limite entre "o normal" e "o anormal", tendo em vista que há tratamentos medicamentosos para cada uma de suas descrições classificatórias.
No intuito de ampliar essa discussão, a presente pesquisa teve como objetivo averiguar a relação da medicação e o processo psicoterápico de crianças de até 12 anos atendidas num serviço de saúde, no período de 1998 a 2008. Além disso, procurou-se verificar se o uso da medicação contribui ou não no prognóstico do tratamento em psicoterapia, bem como se há diferença no tempo de evolução dos pacientes em uso de medicamentos, no período de atendimento, em relação aos que não faziam uso.
Método
A pesquisa foi norteada por uma abordagem quantitativa, descritiva e correlacional, tendo como base a análise do prontuário de 348 pacientes com idade de até 12 anos de ambos os sexos, atendidos pelos estagiários do curso de Psicologia no período de 1998 a 2008.
Para a coleta dos dados, utilizou-se um roteiro estruturado, com 22 perguntas fechadas. Após esta etapa, os dados foram analisados a partir da estatística descritiva, através do programa estatístico SPSS for Windows versão 11.0, abrangendo médias, frequências, porcentagem e, para estudos de correlação entre variáveis, foi utilizado o teste do quiquadrado.
Análise e discussão dos resultados
A partir da análise dos prontuários, verificou-se que, durante o período de 1998 a 2008, foram atendidas no serviço 348 crianças, sendo 66,4% meninos e 33,6% meninas.
Analisando os sintomas apresentados pelas mesmas, evidenciou-se que entre as meninas predominou o medo e a ansiedade, já entre os meninos o mais recorrente foi a agressividade (p=0,035). O sintoma relacionado à dificuldade de concentração/atenção/aprendizagem aparece em ambos os sexos, porém de forma mais expressiva nos meninos (Figura 1).
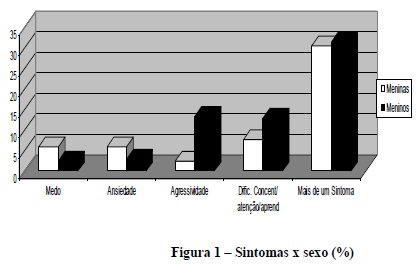
Tais resultados vão ao encontro do exposto por Bolsoni-Silva et al. (2006), ao afirmarem que os gêneros tendem a ser caracterizados de acordo com comportamentos internalizantes e externalizantes. Este primeiro, conforme os autores, é composto por atitudes relacionadas a retraimento, depressão, ansiedade e queixas somáticas, sendo mais comum e esperado entre as meninas. Já o segundo, caracteriza-se por impulsividade, agressão, agitação, características desafiantes e antissociais ocasionando conflitos com pais, professores e colegas, mais comumente apresentados por meninos.
Porém, ao contrário da naturalização dos padrões de comportamento descritos, Pick e Segal (1996) expõem que a psicanálise entende as crianças que apresentam as características de submissão, obediência, passividade e retidão como neuróticos graves. No entanto, percebe-se que a quantidade de meninas atendidas no serviço foi bem menor do que a de meninos, o que pode ser entendido pelo fato de dificilmente crianças com tais características serem vistas pela sociedade como problemáticas, pois seus sintomas são mais toleráveis, devido a sua tendência à inibição, em relação àqueles sintomas que predominam pela sua forma expressões mais visíveis (PICK e SEGAL, 1996).
Analisando o tempo médio que as crianças atendidas no serviço permaneceram em atendimento psicológico, verifica-se que a grande maioria ficou pelo período de até seis meses. Porém, quando o tempo em psicoterapia é comparado ao uso de medicação, evidencia-se uma alta significância (p=0,000), demonstrando que, das crianças que ficaram por mais tempo no serviço, a maior parte fazia uso de medicamentos (Figura 2).
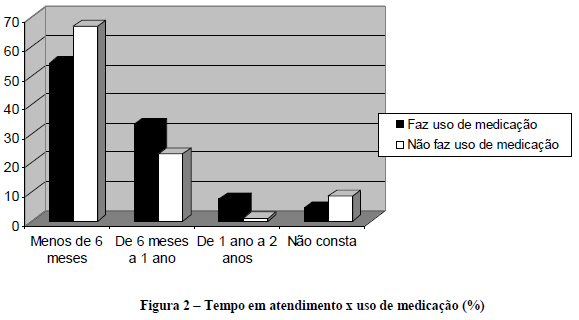
Em análise à situação da psicoterapia, comparando separadamente o grupo dos pacientes medicados e dos que não faziam uso de medicação, encontrou-se considerável relevância (p=0,020), tendo em vista que o índice de altas foi maior entre os pacientes que não faziam uso de medicação, além de o índice de permanência também ter sido menor neste grupo. Acrescentamos ainda que o abandono do tratamento foi maior nos casos de crianças que não tomavam medicação (Figura 3).
Além disso, a evolução do paciente no tratamento também foi analisada, tendo sido evidenciado que o índice de melhora predomina em relação à piora e à estabilidade no tratamento. E, quando esta informação é comparada com o uso de medicação (p=0,000), evidencia-se que o índice de melhora é maior entre os pacientes que não faziam uso, não havendo ocorrência de piora no tratamento, ao contrário do grupo que fazia uso de medicação (Figura 4).
A partir dos resultados apresentados pela amostra estudada, evidencia-se, portanto, que os pacientes que utilizavam medicação, além de ficarem mais tempo em atendimento, também tiveram índices de alta e melhora no tratamento psicoterápico mais baixos em comparação aos que não usavam. Nesta amostra estudada, ao que parece, o prognóstico do tratamento psicológico é melhor quando não há uso de medicação. Podemos pensar que alguns fatores podem influenciar nesse resultado: possivelmente os casos atendidos em psicoterapia possam ser de crianças com psicopatologias menos agudizadas ou graves ou ainda que por não estarem medicadas, há um investimento maior, por parte de pais e do paciente, no processo psicoterápico. No entanto, salientamos que precisam ser refeitas e ampliadas as pesquisas sobre esse resultado.
Nesta comparação, evidenciou-se também que 43,4% do total dos pacientes atendidos abandonaram ou desistiram da psicoterapia. Para refletir sobre este resultado, torna-se relevante a colocação de que quem sofre com o sintoma não é apenas a criança, mas também seus pais ou aquelas pessoas que com ela convive. A criança muitas vezes não tem consciência de seu sintoma, muito menos o desejo de curar-se. Geralmente, quem sofre as consequências dos atos da criança não é ela própria, mas as pessoas que convivem com ela. Desta maneira, a criança não chega a atendimento espontaneamente, mas trazida por um outro, com o intuito de suprimir os sintomas indesejáveis. Dessa forma, pode-se entender que também não parte dela a decisão da desistência ou abandono (Aberastury, 1996).
Ou seja, pode-se pensar que, no anseio de ajudar, muitas vezes os pais se fixam somente na eliminação dos sintomas apresentados pelos seus filhos, quando esses cessam ou amenizam, consideram, a partir destes pontos, desnecessário manter a psicoterapia (CARDOSO, 2009).
Nesse sentido, enfatiza Sigal (2009), a inclusão dos pais no processo psicoterápico de crianças é uma prática que deve ser considerada, tendo em vista que a sua implicação no tratamento contribui para a revalorização desse espaço e da criança no seu tratamento, impedindo que o seu cuidado seja tomado por ela como uma delegação. Ao mesmo tempo, é positivo à medida que contribui para desmascarar a crença de que o sintoma é algo que começa e termina na criança. O trabalho com os pais, portanto, ajuda a suportar os sintomas e as angústias que são provocados por eles. Enfim, aponta a autora, não estando comprometidos, mais facilmente os pais aceitarão o uso de medicação para resolver aquilo de que o remédio não dá conta: os desentendimentos, violências e os silêncios.
O cuidado ainda deve ser pensado como uma interação entre pais-criança. Do mesmo modo, o uso da medicação e o seu controle não pode substituir outras formas simbólicas e necessárias de assistência.
Além dos aspectos acima mencionados, encontrou-se uma alta significância no uso de medicação pelas crianças atendidas no serviço ao longo dos anos (p=0,000), como podemos notar na Figura 5. Do total das crianças atendidas no período de 1998 a 2008, 19,5% utilizavam medicamentos. Analisando, porém, esta comparação ano a ano, verifica-se que, além de o número de crianças atendidas ter apresentado uma queda significativa, ocorre um aumento no percentual das que chegam medicadas, conforme se observa na Figura 6.
Em 1998, primeiro ano de atendimento do serviço, foi atendido 1,4% do total da amostra. Já nos anos de 1999 e 2000 o número de crianças atendidas praticamente triplica, estabilizando na média de quarenta crianças até o ano de 2003. Já a partir de 2004, observa-se uma oscilação no número de crianças atendidas, e a partir de 2006 uma queda significativa, passando de 14,9%, para 9,2% em 2007 e 5,2% em 2008.
O que chama a atenção é que, paralelamente à diminuição do número de crianças que buscam o serviço, há um aumento na quantidade de crianças que buscam o serviço fazendo uso de medicação. Em 1998 e 1999, nenhuma criança atendida era medicada. Porém, a partir de 2003 este número começa a ser bastante significativo, e chega a aumentar para 18,2%. No ano de 2006, este percentual se repete e no ano seguinte aumenta ainda mais, chegando a 25,8% das crianças medicadas. Ou seja, ao passar dos anos o número de crianças que ingressam no serviço diminui, mas as que chegam estão sendo cada vez mais medicadas.
Embasando tal resultado, pode-se pensar na configuração que a medicação vem assumindo, como uma solução mágica para tratar "crianças-problema", tendo em vista que os pais estão cada vez mais atarefados e com menos tempo para a educação dos filhos, sendo, portanto, mais fácil medicalizar um problema de comportamento para amenizar a situação (ZERO HORA ON-LINE, 2010).
Além disso, pode-se pensar na hipótese de que não só os pais, mas também os educadores, não estão preparados para trabalhar com alunos não ideais, portanto, "medicalizar o fracasso escolar é mais fácil do que repensar a relação da escola com o aluno", (BREIA, 2005, apud PEROZIN, 2005, p. 23).
Collares e Moysés (2013) afirmam que espaço escolar, voltado para a aprendizagem, para a normalidade, para o saudável, transforma-se em espaço clínico, voltado para os erros e distúrbios (p. 31). Os problemas escolares passam a ser patologizados e medicalizados e isso não trouxe melhorias nos índices de fracasso escolar.
Porém, é de extrema importância a colocação de Sigal (2009), ao afirmar que o ato de apagar rapidamente o que incomoda, configura-se na domesticação das crianças que não apresentam comportamentos alinhados às nossas exigências.
Portanto, Perozin (2005) expõe que os remédios são intervenções que mudam as formas de comportamento, de percepção, cognição e afetividade das crianças. Mas é importante lembrar que tudo na infância é um aprendizado, inclusive erros, decepções, dificuldades, entre outros, portanto, o desejo de pais e professores de terem crianças perfeitas não pode se tornar uma doença.
Aliado a isso, Perozin (2005) expõe que atualmente há poucas informações sobre o impacto dos psicofármacos no longo prazo em um cérebro ainda em desenvolvimento, havendo o temor de que possam provocar alterações químicas, o que consequentemente provocaria mudanças no comportamento, nos sentidos e nas emoções.
A partir das constatações mencionadas, averiguou-se também a relação existente entre os sintomas apresentados pelas crianças atendidas no serviço com o uso ou não de medicação, tendo sido encontrada uma alta significância (p=0,000). Através da Figura 7, pode-se verificar que, dentre todos os sintomas, a hiperatividade possui um dos mais altos índices de pacientes medicados. Aliado a isso, verificou-se que o diagnóstico mais recorrente entre todas as crianças atendidas foi o Transtorno de Déficit de Atenção e Hiperatividade - TDAH, representando 6% da amostra. Entre todas as crianças que faziam uso de medicação, 21,2% tiveram este mesmo diagnóstico.
Através destas informações, portanto, pode-se concluir que o TDAH é o diagnóstico que se apresenta de forma bastante expressiva entre as crianças que foram atendidas pelo serviço no período analisado. Além disso, pode-se afirmar também que este diagnóstico está sendo altamente medicado. Tais constatações vêm ao encontro do levantamento realizado pelo Instituto Brasileiro de Defesa dos Usuários de Medicamentos, expondo que as vendas do metilfenidato (Ritalina), medicamento indicado para o TDAH, cresceram 940% entre 2000 e 2004. Além disso, um estudo internacional demonstrou que o consumo da referida substância triplicou desde 1993 na faixa etária dos cinco aos nove anos. (ZERO HORA ON-LINE, 2010).
Nesse sentido, torna-se relevante considerar o fato apontado por Muro (2006), informando que o TDAH atualmente configura-se num grande negócio para as empresas farmacêuticas. Em 2005, o valor bruto da produção anual de metilfedinato cresceu em média dezessete vezes mais, comparado com o ano de 1990. O medicamento, porém, pode ou não suprimir os sintomas, mas, quando o faz, condena o sujeito a viver toda a sua vida drogado, submetido ao seu poder aditivo e a seus efeitos secundários.
Considerações finais
A partir deste estudo, fica evidente que o público infantil que busca atendimento psicológico no referido serviço de saúde vem diminuindo ao longo dos anos e, em paralelo, o índice de crianças que utiliza medicação está cada vez maior. Entre os transtornos mais medicados aparece a Hiperatividade, demonstrando coerência ao alto índice encontrado de diagnósticos de TDAH.
Refletindo sobre esses resultados, entendemos que podem ser pensados como consequências da atual configuração em que vivemos, na qual o medicamento pode estar sendo utilizado para criar sujeitos sem conflitos e em condições de dar conta de forma química a todas dificuldades da existência humana. Entendemos que essa evitação do mal-estar, portanto, incentiva o uso de psicofármacos, à medida que estes podem favorecer a conversão de características da infância em psicopatologias, contribuindo também para moldar os comportamentos das crianças, que não se enquadram nos padrões desejados, ditos normais pela coletividade que imprime ideais.
Consideramos pertinente enfatizar que a ação dos medicamentos, prescritos sem a devida cautela, não ultrapassa a esfera dos sintomas, ou seja, somente contribuem para mascarar a dor e o sofrimento, obrigando o sujeito a viver sob seus efeitos.
Outro dado que nos chamou a atenção foi o alto índice de abandono e desistência da psicoterapia, pois se trata de um processo que não é instantâneo comparado ao uso da medicação. Porém, muitas vezes, configura-se num mascaramento do sintoma manifestado pela criança. Assim, no momento em que a medicação responde à "queixa revelada" pelos pais e demais pessoas do seu convívio, atribui-se que a psicoterapia não é mais necessária pelo fato de a criança já estar com o seu problema "resolvido".
Salientamos que, embora a medicação psiquiátrica na infância venha sendo indicada em muitos casos, não sejam medicadas características específicas da infância, via queixas dos pais que podem carregar fantasias de crianças ideais sem problemas. A complexidade dos casos infantis deve ser tomada de forma interdisciplinar e não calcada apenas nos sintomas, em especial ao se referir aos da esfera da saúde mental.
Referências
ABERASTURY DE PICHÓN RIVIÈRE, Arminda. Abordagem à psicanálise de crianças. Porto Alegre: Artes Médicas, 1996. [ Links ]
BARRIO, L. R.; PERRON, N., OUELLETTE, J. Psicotrópicos e saúde mental: escutar ou regular o sofrimento? In: CAMPOS R. O.; FURTADO J. P.; PASSOS, E.; BENEVIDES, R. Pesquisa Avaliativa em Saúde Mental - Desenho participativo e efeitos da narratividade. São Paulo: Aderaldo & Rothschild Editores, p. 125-151, 2008. [ Links ]
BEZERRA, M. L. M. Psicofarmacologia e psicoterapia: mitos, benefícios e interferências. In: Encontro Paranaense, Congresso Brasileiro, Convenção Brasil/Latino-América, XIII, VIII, II, 2008. Anais. Curitiba: Centro Reichiano, 2008. CD-ROM. Disponível em: <http://www.centroreichiano.com.br>. Acesso em: 11 out. 2009. [ Links ]
BOLSONI-SILVA, A. T.;MARTURANO, E. M.; PEREIRA, V. A.; MANFRINATO, J. W. S. Habilidades sociais e problemas de comportamento de pré-escolares: comparando avaliações de mães e de professores. Psicol. Reflex. Crít. vol.19, nº3, Porto Alegre, 2006. Disponível em: <http://www.scielo.br/scielo.php?pid=S0102-79722006000300015&script=sci_arttext&tlng=pt>. Acesso em: 26 maio 2010. [ Links ]
CALAZANS, R.; LUSTOZA, R. Z. A medicalização do psíquico: os conceitos de vida e saúde. Arquivos Brasileiros de Psicologia. Rio de Janeiro, v. 60, n. 1, 2008. Disponível em: <http://146.164.3.26/seer/lab19/ojs2/index.php/ojs2/article/viewArticle/140/150>. Acesso em: 01 abr. 2010. [ Links ]
CALDERONI, David (Org.). Psicopatologia: vertentes, diálogos: psicofarmacologia, psiquiatria, psicanálise. São Paulo: Via Lettera, 2002. [ Links ]
CARDOSO, D. F. Uma escuta possível. Disponível em: <http://www.fundamentalpsychopathology.org/8_cong_anais/MR_369a.pdf>. Acesso em: 26 maio 2010. [ Links ]
Collares, C. A. L.; Moysés M. A. A. A Transformação do Espaço Pedagógico em Espaço Clínico (A Patologização da Educação). Disponível em: <http://www.crmariocovas.sp.gov.br/amb_a.php?t=008>. Acesso em: 31 jul. 2013. [ Links ]
EELLS, T. D. Psychotherapy versus medication for unipolar depression. Journal of Psychotherapy. Practice and Research, vol.8, n.2, p. 170-173, 1999. [ Links ]
FILHO, Esio dos Reis. Psicanálise e Psicofármacos. Revista de Psicanálise. São Paulo, ano XVIII, n. 183, 2005. Disponível em: <http://www.sedes.org.br/Departamentos/Formacao_Psicanalise/psicanalise_psicofarmacos.htm>. Acesso em: 04 out. 2009. [ Links ]
FREY, B. N.; MABILDE, L. C.; EIZIRIK, C. L. A integração da Psicofarmacoterapia e Psicoterapia de Orientação Analítica: uma revisão crítica. Revista Brasileira de Psiquiatria, São Paulo, v. 26, n.2, 2004. Disponível em: <http://www.scielo.br/scielo.php?script=sci_ arttext&pid=S1516-44462004000200009>. Acesso em: 08 out. 2009. [ Links ]
GABBARD, Glen O. Psiquiatria psicodinâmica: baseado no DSM-IV. 2. ed. São Paulo: Editora Artes Médicas Sul Ltda, 1994. [ Links ]
GAUDENZI P. & ORTEGA F. O estatuto da medicalização e as interpretações de Ivan Illich e Michel Foucault como ferramentas conceituais para o estudo da desmedicalização. Interface - Comunicação, Saúde. ISSN 1414-3283. Interface - Comunicação, Saúde, Educação, vol. 16, núm. 40, março, 2012, pp. 21-34. Disponível em: <http://www.redalyc.org/articulo.oa?id=180122635024>. Acesso em: 31 jul. 2013. [ Links ]
KATZ, P. The role of the psychotherapies in the pratice of psychiatry. Disponível em: <www.cpa-apc.org/Publications/Position_Papers/practice.asp>. Acesso em: 27 maio 2010. [ Links ]
KIMURA, Adriana Marie. Psicofármacos e Psicoterapia: a visão de psicólogos sobre medicação no tratamento. 2005. 84 f. Trabalho de Conclusão de Curso (Formação em Psicologia) - Faculdade de Ciências Humanas e Sociais, Universidade São Judas Tadeu, São Paulo, 2005. [ Links ]
LEFÈVRE, F. A oferta e a procura de saúde imediata através do medicamento: proposta de um campo de pesquisa. Revista de Saúde Pública, v.21, n.1, p.64-67, 1987. [ Links ] MARIANI, L. I farmaci del "benessere". Farmaci e biotecnologie come strumenti diuna libera programmazione dell'uomo? Clinica Terapeutica, v.149, n.5, p. 361-363, 1998. [ Links ]
MENDES, E. D.; PRÓCHNO, C. C. Corpo e novas formas de subjetividade. Psyché, v.8, n.14, p.147-156, 2004. [ Links ]
MONTERO, F. Uso racional de psicofármacos y papel de la comunicación social. Acta Psiquiatrica y psicológica de América Latina. Buenos Aires, v.40, n.2, p. 127-137, 1994. [ Links ]
MURO, A. F. El metilfenidato, fármaco com el que se trata la hiperactividad, es uma droa adictiva e inútil que ademas al suicídio. Discovery Salud. Madrid, n. 80, 2006. Disponível em: <http://www.dsalud.com/numero80_3.htm>. Acesso em: 10 abr. 2010. [ Links ]
NARDI, H. C.; IGNÁCIO. V. T. G. A medicalização como estratégia biopolítica: um estudo sobre o consumo de psicofármacos no contexto de um pequeno município do Rio Grande do Sul. Psicol. Soc. Porto Alegre, v. 19, n.3, set./dez. 2007. [ Links ]
PEROZIN, Livia. O Ministério da Sensatez adverte: nenhum remédio educa. Revista Educação, São Paulo, ano 9, n. 104, 2005. [ Links ]
PICK, I. HANNA SEGAL, M. D. A contribuição de Melanie Klein à análise de crianças: teoria e técnica. In: GLENN, J. Psicanálise e psicoterapia de crianças. Porto Alegre: Artes Médicas, 1996. [ Links ]
PUNDIK, Juan. La medicalización en la infancia. ¿Cada vez más frecuente? Revista Formación Médica Continuada en Atención Primaria. Barcelona, vol. 16, n. 04, 2009. Disponível em: <http://www.doyma.es/revistas/ctl_servlet?_f=7064&ip=200.17.83.61&articuloid=13135511&revistaid=45>. Acesso em: 12 mar. 2010. [ Links ]
RAEBURN, Paul. Entre Riscos e Benefícios. Revista Viver Mente & Cérebro. São Paulo, Edição Especial, n. 20, p. 69-75, 2009. [ Links ]
RODRIGUES, J. T. A medicação como única resposta: uma miragem do contemporâneo. Psicologia em Estudo. Maringá, v. 8, n. 1, p. 13-22, jan/jun, 2003. [ Links ]
RODRIGUES, M. A. P. Modificações no Padrão de Consumo de Psicofármacos em uma cidade do Sul do Brasil. 2004. 133 f. Dissertação de Mestrado (Programa de Pós-Graduação em Epidemiologia da Universidade Federal de Pelotas) - Universidade Federal de Pelotas, Faculdade de Medicina. Pelotas, 2004. [ Links ]
ROUDINESCO, Elisabeth. Por que a Psicanálise? Rio de Janeiro: Jorge Zahar Ed., 163 p, 2000. [ Links ]
SIGAL, Ana Maria. Desatenção na infância: um estudo sobre a síndrome de desatenção (ADD). In:______. Escritos metapsicológicos e clínicos. São Paulo: Casa do Psicólogo, p.307-321, 2009. [ Links ]
VICAN, Pierre. Nos enfants cobayes de la psychiatrie ? enquête sur la médicalisation des problèmes de l'enfance. França: Editions Anagramme, 2006. [ Links ]
ZERO HORA ON-LINE. Porto Alegre. Uso de psicofármacos na infância é cada vez mais comum. Disponível em: <http://www.obid.senad.gov.br/portais/OBID/conteudo/web/noticia/ler_noticia.php?id_noticia=101150>. Acesso em: 22 mar. 2010. [ Links ]
Data de recebimento: 17/07/2012
Data de aceite: 30/08/2013
Sobre os autores:
Jerto Cardoso Silva é Doutor, docente e pesquisador do Curso de Psicologia da UNISC. Endereço Eletrônico: jerto@unisc.br.
Caroline Schäfer é Graduada em Psicologia (agosto/2011) pela UNISC. Endereço Eletrônico: caroline@iccila.com.br.
Mariane Silveira Bonfiglio Endereço Eletrônico: marianebon@hotmail.com.













