Serviços Personalizados
Journal
artigo
Indicadores
Compartilhar
Contextos Clínicos
versão impressa ISSN 1983-3482
Contextos Clínic vol.14 no.1 São Leopoldo jan./abr. 2021
ARTIGOS
Intervenções para autolesão não suicida: uma revisão sistemática da literatura
Interventions for non-suicidal self-injury: a systematic literature review
Daniely Fernandes Kamazaki; Ana Cristina Garcia Dias
Universidade Federal do Rio Grande do Sul
RESUMO
A autolesão não suicida (NSSI) é o dano deliberado e autoinfligido ao tecido corporal com ausência de intenção suicida e sem fins sociais ou culturalmente aceitos. A autolesão tem uma alta prevalência entre adolescentes e adultos jovens, gerando preocupações entre cuidadores e instituições nas quais esses indivíduos estão inseridos. Entretanto, no Brasil, as intervenções e tratamentos eficazes para essa condição ainda são escassos. Este estudo teve o objetivo de identificar as intervenções e abordagens psicológicas utilizadas para o tratamento da autolesão não suicida. Trata-se de uma revisão sistemática da literatura que utilizou o protocolo PRISMA e a técnica "bola de neve" para realizar o levantamento dos dados. Foram utilizadas quatro combinações de descritores para a busca nas bases: Portal de Periódicos Capes, PubMed, Lilacs, SciELO e PsycInfo. Ao total, esse estudo analisou 16 artigos. A terapia comportamental dialética e a terapia cognitivo-comportamental foram os referenciais teóricos mais utilizados, sendo o treinamento de habilidades a partir de módulos a técnica mais usada nas intervenções. Os resultados sugerem que tanto a terapia cognitivo-comportamental quanto a terapia comportamental dialética apresentam evidências moderadas de eficácia para o tratamento de autolesões.
Palavras-chave: intervenção; psicoterapia; autolesão não-suicida
ABSTRACT
Non-suicidal self-injury (NSSI) is the deliberate and self-inflicted damage to the body tissue absence of suicidal intention and without social or culturally acceptable purposes. NSSI has a high prevalence among adolescents and young adults, generating concerns among caregivers and institutions in which these individuals are inserted. However, in Brazil effective interventions and treatments for this condition are still scarce. This study aims to identify the interventions and psychological approaches used in the treatment of NSSI. This is a systematic review, which used PRIMA protocol and the snowball technique to realize the data collection. We used four combinations of descriptors to collect data in the Periódicos Capes, PubMed, Lilacs, SciELO and, PsycInfo bases. In total, this study analyzed 16 articles. Dialectical behavioral therapy and cognitive-behavioral therapy were the most widely used theoretical frameworks, with skills training based on modules being the technique most used by interventions. The results suggest that both DBT and CBT have moderate evidence of their effectiveness in treating NSSI.
Keywords: intervention; psychotherapy; non-suicidal self-injury
Introdução
Os comportamentos autolesivos não suicidas, do inglês "Non-Suicidal Self-Injury (NSSI)", podem ser definidos como ações intencionais de causar lesões ao próprio corpo sem a intenção de morrer e sem propósitos socialmente ou culturalmente aceitos (International Society for the Study of Self-Injury - ISSS, 2018). Diversas terminologias e conceitos são utilizados amplamente na literatura para definir os comportamentos autolesivos, sendo que a principal diferença conceitual sobre o fenômeno se refere à intenção suicida. Outro termo muito utilizado para descrição do fenômeno é Deliberate Self-Harm (autolesão deliberada), contudo essa terminologia não discute se há a intenção suicida ou não envolvida no comportamento autolesivo (Jacobson, Muehlenkamp, Miller, & Turner, 2008). Já o Self-Injury Behavior se constitui como uma categoria de comportamentos que abarca tanto autolesão não suicida quanto os comportamentos que apresentam a intenção suicida (Nock et al., 2006). Apesar serem condições distintas, as autolesões e as tentativas de suicídio são amplamente associadas nas pesquisas sobre os temas, sendo que a manifestação de autolesão pode ser um fator agravante e de risco para o suicídio (APA, 2014), indicando uma necessidade séria de detecção, prevenção e tratamento precoce.
A autolesão não suicida pode variar em gravidade, mas geralmente seus métodos são conhecidos por não serem letais, tais como cortes nos braços e pernas e queimaduras leves (APA, 2014). Lloyd-Richardson, Perrine, Dierker e Kelley (2007) estabelecem 11 métodos de comportamentos autolesivos: 1) cortar, 2) queimar, 3) realizar autotatuagem, 4) arranhar a pele até sangrar, 5) bater em si mesmo propositalmente, 6) arrancar os cabelos, 7) morder-se, 8) inserir objetos sob a unha ou pele, 9) provocar ferimentos/hematomas se beliscando, 10) esfolar a pele, e 11) cutucar ferimentos. Nos estudos, a gravidade das autolesões geralmente é classificada a partir da frequência com que a pessoa se autolesiona, a quantidade de métodos utilizados por ela, os episódios de autolesão ocorridos durante a vida, a duração do comportamento ao longo do ciclo vital e a necessidade de cuidados médicos para os ferimentos (Muehlenkamp, Xhunga, & Brausch, 2019; Nock et al., 2006).
Esses comportamentos são frequentemente utilizados como uma forma de aliviar afetos ou emoções negativas, constituindo-se em estratégias de enfrentamento disfuncionais diante de dificuldades de regulação emocional (APA, 2014). Uma revisão que contou com 53 trabalhos encontrou uma prevalência estimada de 7,5 a 46,5 % em adolescentes, 6 a 38% em estudantes universitários e 4 a 23% em jovens adultos (Cipriano et al., 2017). A autolesão também é associada a diversos transtornos psiquiátricos. No transtorno de personalidade borderline, tentativas de suicídio e automutilação recorrentes são consideradas critérios diagnósticos, sendo os comportamentos alvo das intervenções voltadas para esse transtorno (Linehan, 1993). As autolesões também aparecem vinculadas a outros transtornos como o transtorno pós-traumático (Cunningham et al., 2019; Forbes et al., 2019; Modrowski, Chaplo, Kerig, & Mozley, 2019), a depressão (Forbes et al., 2019), e os transtornos alimentares (Muehlenkamp, Takakuni, Brausch, & Peyerl, 2019; Sagiv et al., 2019).
Diante desse problema de saúde mental, os profissionais da saúde e terapeutas se deparam com a necessidade de "intervir", "tratar" e "recomendar" tratamentos que sejam eficazes em diminuir as chances de recaídas e/ou agravamento das autolesões (Muehlenkamp, 2006). Nesse sentido, há a necessidade do desenvolvimento de intervenções que apresentem evidências de sua eficácia, eficiência e efetividade em diminuir a frequência desses comportamentos e de recaída desses indivíduos (Emmelkamp et al., 2014).
Três entidades são responsáveis por avaliar as intervenções baseadas em evidências: as revisões Cochrane, a divisão 12 da American Psychological Association (APA) e o National Institute for Health and Clinical Excellence Guidelines (NICE Guidelines; Emmelkamp et al., 2014). A NICE Guidelines publicou duas diretrizes voltadas a profissionais sobre tratamento e cuidados a serem adotados com pessoas que se autolesionam: a CG16 (NICE, 2004) e a CG133 (NICE, 2011). As diretrizes trazem recomendações sobre o tratamento a longo prazo, mas não mencionam nenhuma intervenção em específico como padrão ouro para o tratamento dos NSSI (NICE, 2011). Mais recentemente, duas revisões Cochrane foram realizadas para avaliar autolesão, uma versava sobre intervenções com crianças e adolescentes (Hawton et al., 2016) e outra sobre intervenções para adultos (Hawton et al., 2015). Entretanto, as duas revisões foram feitas há cinco anos e não abarcam novas propostas de intervenções psicológicas. Assim, há necessidade de atualização das informações sobre as intervenções, como por exemplo, se há novas propostas de diferentes abordagens psicológicas, se a Terapia de Mentalização continua sendo a melhor evidência de eficácia e se ainda há poucas intervenções para adolescentes mesmo que a prevalência de autolesão entre eles seja mais elevada. Por isso, este estudo teve o objetivo identificar as intervenções e abordagens psicológicas utilizadas para o tratamento da autolesão não suicida.
Método
A revisão seguiu as recomendações do Prisma Statement (Galvão, Pansani, & Harrad, 2015) sobre intervenções para autolesão com a utilização da técnica de "bola de neve" que consiste em utilizar a lista de referências para encontrar artigos adicionais importantes para a análise e compreensão do fenômeno estudado. Assim, pode-se ter acesso a estudos que não foram identificados através de buscas nas bases de dados utilizadas na revisão inicial (Wohlin, 2014).
As buscas foram feitas nas bases de dados Periódicos Capes, PubMed, PsycInfo, Scielo e Lilacs. Foram utilizadas quatro combinações de descritores: 1) "intervention" AND "non-suicidal self-injury"; 2) "treatment" AND "non suicidal self-injury"; 3) "therapy" AND "non-suicidal self-injury" 4) "intervenção" AND "comportamento autolesivo não suicida", no campo título e/ou resumo. A busca foi realizada em abril de 2020 pela primeira autora. As referências (títulos e resumos) encontrados foram inicialmente lidos para identificar aqueles que seriam lidos na íntegra. Os critérios de inclusão foram: 1) ser artigo empírico, 2) relatar intervenção para comportamento autolesivo, 3) disponibilizar o texto integral online e 4) ter sido publicado em português ou inglês. Foram excluídos: 1) artigos duplicados, 2) publicações que não passaram pelo processo de revisão por pares, como teses e dissertações.
Resultados e Discussão
Foram encontradas 152 publicações a partir das quatro buscas utilizando as combinações de descritores (Tabela 1).
Foi conduzida uma primeira análise através da leitura dos títulos e resumos dos trabalhos, considerando os critérios de inclusão e exclusão. A partir dessa análise, foram excluídos 136 artigos por não se adequarem aos objetivos do estudo ou atenderem o critério de inclusão. Em uma segunda fase de análise, as 16 referências selecionadas foram lidas na íntegra, considerando novamente os mesmos critérios. Destas, nove foram excluídas por não relatarem intervenção para autolesão ou por serem artigos teóricos ou revisões de literatura sobre o tema. Por fim, sete artigos foram lidos na íntegra e selecionados para compor a amostra deste estudo. Através da análise das referências, utilizada no método "bola de neve", nove outros trabalhos foram inseridos na análise, uma vez que preenchiam os critérios de inclusão no estudo. Ao total, esse estudo analisou 16 artigos. A Figura 1 apresenta o processo de seleção dos artigos.
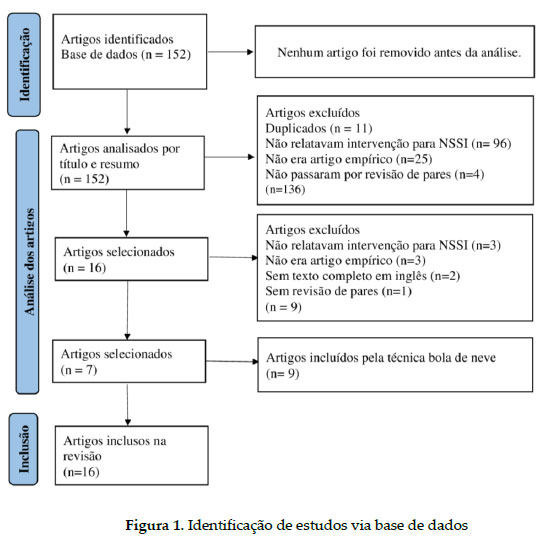
Os artigos foram analisados nas seguintes categorias: a) Referencial teórico; b) Comportamento alvo; c) Amostra; d) Pré e pós-teste; e) Formato da intervenção; e f) Estratégias e técnicas utilizadas. Estas categorias foram elaboradas a fim de caracterizar e sistematizar as intervenções encontradas (Ver Tabela 2). No que tange ao referencial teórico, seis artigos utilizaram Terapia cognitivo-comportamental (TCC), cinco a Terapia Comportamental Dialética (TCD), dois a terapias comportamental (TC), um o tratamento baseado em exposição (TBE), um a terapia de aceitação e compromisso (ACT), um a terapia de desativação de modo (TDM). Todos os artigos encontrados estavam escritos em inglês.
Embasamento teórico e características das intervenções
A TCD e a TCC foram os referencias teóricos mais utilizados para o tratamento das autolesões nos estudos identificados. Entretanto, apesar de ser encontrado menor número de intervenções com TCD se comparadas às de TCC, entre os estudos analisados nesse trabalho havia o reconhecimento da TCD como o tratamento de escolha para intervenção com NSSI. Isso foi identificado na introdução dos trabalhos ou na descrição da incorporação de elementos teóricos ou técnicos dessa abordagem na intervenção desenvolvida por outras abordagens. Observa-se que alguns elementos e técnicas da TCD, como o princípio dialético (necessidade de mudar comportamentos com a aceitação de sentimentos negativos) foram adotados e incorporados nas intervenções de TCC propostas. Em alguns trabalhos há a referência à incorporação de elementos na intervenção da TCD, contudo, não há uma descrição mais detalhada sobre o que foi incorporado (Evans et al., 1999; Tyrer et al., 2003; Kaess, et al., 2019).
Os resultados em termos de efeito encontrados através das intervenções que utilizavam princípios da TCC ou da TCD foram considerados moderados, ao se avaliar a diminuição da frequência com que o indivíduo se autolesiona quando este se encontra em um episódio de autolesões. Porém, um estudo indica que a TCD se mostrou mais eficaz em reduzir a frequência das autolesões ao longo do tempo (inclusive fora de um episódio) quando comparada a intervenção de cuidados usuais aprimorados (Mehlum et al., 2014). No que se refere às intervenções baseadas na TCC, não foram observadas diferenças significativas em seus resultados quando comparadas a outras intervenções (treatment as usual-TAU; Evans et al., 1999; Kaess et al., 2003; Tyrer et al., 2003).
Em relação ao número de sessões, o programa que teve menor número de sessões realizou de 2 a 6 sessões individuais (Evans et al., 1999), e o que teve maior contou com 24 sessões individuais e 24 sessões em grupo (Fischer & Peterson., 2015). No que se refere ao tempo médio das intervenções encontramos propostas de 60 minutos para sessão individual (Mehlum et al., 2014) a 1h50 minutos de atendimento em grupo (Gratz, & Gunderson, (2006). A duração das intervenções variou entre 3 meses (Tyrer et al., 2003) a 8-11 meses (Swart & Apsche, 2014).
Houve mais intervenções no formato individual (Andover et al., 2015; Andover et al., 2017; Evans et al., (1999); Fischer et al., 2013; Kaess et al., 2019; Swart & Apsche, 2014; Taylor et al., 2011; Tyrer et al., 2003), do que sessões em grupo (Gratz, & Gunderson, 2006). As intervenções na TCD tiveram atendimentos individuais e sessões grupais (Fischer & Peterson, 2015; Fleischhaker et al., 2011; Krüger et al., 2014; Mehlum et al., 2014; Stanley et al., 2007). Um formato híbrido de sessões individuais e em grupo pode potencializar os efeitos de ambas abordagens, contribuindo para a imersão do participante na proposta de intervenção. Entretanto, cabe ressaltar que a utilização de todas essas ferramentas pode ser inviável para pacientes que tenham restrições de recursos financeiros e/ou de tempo.
Foco da intervenção
Nota-se também que a utilização do termo 'non-suicidal self-injury' é mais frequente nos artigos mais recentes, que buscam demarcar com clareza as diferenças entre esses comportamentos e as tentativas de suicídio (ver Tabela 1). Nessa revisão, foram poucos os estudos encontrados que se direcionavam exclusivamente ao tratamento da NSSI (Andover et al, 2015; Andover et al., 2017; Kaess et al., 2019). A intervenção "Cutting down program" (Kaess et al., 2019) que foi adaptada para o tratamento de adolescentes com NSSI, mostrou-se um tratamento breve (média 10 sessões), com as reduções mais rápidas das autolesões em comparação ao tratamento usual. Esse programa pode ser um tratamento facilmente acessível e rapidamente disponível, por não ser tão intensivo (e.g. número de sessões), para pacientes com NSSI.
Diversas terminologias aparecem para definir as autolesões, além do NSSI, como self-harm, deliberate self-harm, parassuicídio, e self-injury behavior. Em consonância com a literatura, os termos mais utilizados foram deliberate self-harm e NSSI (Meszaros,
Horvath, & Balazs, 2017). A maior parte desses termos apresentam definições muito semelhantes, sendo que self-harm, deliberate self-harm, e parassuicídio descrevem tanto comportamentos sem a intenção de morrer, quanto comportamentos com intenção suicida. Nesse sentido, esses termos descrevem um espectro suicidário, no qual pode se ter desde a autolesão não suicida (NSSI) até o comportamento suicida efetivo (Evans et al., 1999). Observa-se que na descrição das intervenções, muitos autores não fazem essa diferenciação. Isso fica mais nítido quando as intervenções se voltam tanto para ideações suicidas como tentativas de suicídio, além das autolesões (Abdelkarim et al., 2016; Mehlum et al., 2014; Stanley et al, 2007).
Amostra utilizada
Embora a literatura aponte que a prevalência de autolesão é maior entre adolescentes e diminua na idade adulta (Swannell et al., 2014), a população alvo dos estudos foi balanceada, sendo encontrados oito artigos com intervenções para adultos (Andover et al., 2015; Andover et al., 2017; Andreasson 2015; Evans et al., 1999; Gratz, & Gunderson, 2006; Krüger et al., 2014; Stanley et al, 2007; Tyrer et al., 2003) e oito artigos com intervenções para adolescentes (Fischer et al., 2013; Fischer, & Peterson., 2015; Fleischhaker et al, 2011; Kaess et al., 2019; Kaess et al., 2019; Mehlum et al., 2014; Swart & Apsche, 2014; Taylor et al., 2011).
Esses resultados são diferentes dos resultados sugeridos por Hawton et al. (2015) que encontraram um menor número de intervenções desenvolvidas para adolescentes, em sua revisão. Possivelmente, muitas pesquisas ainda não sejam direcionadas a adolescentes pois há maiores dificuldades em se desenvolver intervenções voltadas a este público. Outra dificuldade nos trabalhos analisados foi a participação de cuidadores quando havia atividades para pais, como terapia familiar e treinamento de habilidades para pais (Fischer & Peterson, 2015; Taylor et al., 2011). Além dessas, outras dificuldades são comuns ao trabalhar com essa população, como questões éticas referentes à idade e família, impulsividade, e maior probabilidade de abandonar o tratamento ou não aderir a ele mesmo que compareça às sessões.
Em relação ao tamanho da amostra de adolescentes, a intervenção com menor número foi a que utilizava a TCD com 10 participantes (Fischer & Peterson., 2015) e a que teve maior número foi a TCC com 80 participantes (Fischer et al., 2013). As amostras de adultos foram maiores variando entre 12 participantes na terapia comportamental (Andover et al., 2015) e 480 participantes para a TCC (Tyrer et al., 2003).
A adesão a intervenções por adolescentes descrita nos artigos variou de 64% (Taylor et al., 2011) a 100% (Kaess et al., 2019). Entretanto, não foram todos os estudos que reportaram as taxas de abandono ou os motivos que levaram os participantes a deixarem a intervenção. No estudo conduzido por Fleischhaker et al. (2011), foi relatado que alguns participantes abandonaram o tratamento após terem diminuído as autolesões e acreditarem que não precisavam mais da intervenção. Outro motivo destacado foi que um dos participantes deixou a intervenção pois apresentava um quadro de bulimia que necessitava tratamento específico que não era o foco da intervenção do estudo. Já no estudo de Taylor et al. (2011), o único preditor para o abandono foi a idade dos participantes, sendo que os mais velhos estavam mais propensos a abandonar o tratamento do que os mais novos. Os autores sugerem que o manual poderia estar mais adequado para os participantes mais jovens (Taylor et al., 2011). Os demais estudos não descreveram os motivos do abandono da intervenção.
Já para adultos a adesão variou de 66, 7% (Andover et al., 2017) a 97,3% (Krüger et al., 2014). Os motivos para o abandono descritos nos artigos foram: dificuldades de viajar para o local do tratamento (Andover et al., 2015; Andover et al., 2017); dificuldades de agendamento das sessões devido o ingresso em um novo emprego (Andover et al., 2017); não moravam na cidade onde era realizado o tratamento (Evans et al., 1999); ou o paciente não conseguiu participar de uma parte realizada em grupo (Stanley et al, 2007).
Quatro estudos tinham como foco a autolesão e o comportamento suicida (Fischer et al., 2013; Mehlum et al., 2014; Stanley et al., 2007; Swart & Apsche, 2014) e seis apresentavam como foco as autolesões, os comportamentos suicidas e traços ou sintomas do transtorno de personalidade borderline (Fleischhaker et al., 2011; Gratz & Gunderson, 2006; Krüger et al., 2014; Stanley et al., 2007). Além do comportamento suicida e sintomas de transtorno de personalidade borderline, alguns participantes também apresentavam outros transtornos do eixo I (DSM-IV), a exemplo da depressão, transtornos alimentares, transtorno de estresse pós-traumático (Fischer et al., 2013; Fleischhaker et al., 2011; Gratz & Gunderson, 2006; Krüger et al., 2014; Mehlum et al., 2014; Stanley et al., 2007).
Estudos mostram que, de fato, os comportamentos autolesivos estão presentes em indivíduos que apresentam muitas comorbidades psiquiátricas (Cunningham et al., 2019; Forbes et al., 2019; Modrowski, Chaplo, Kerig, & Mozley, 2019; Muehlenkamp, Takakuni, Brausch, & Peyerl, 2019; Sagiv et al., 2019). Esses estudos demonstram as dificuldades em se abordar em uma intervenção apenas os comportamentos autolesivos, sem considerar outros sintomas ou transtornos. Por exemplo, o trabalho da TCD, foi desenvolvido para pacientes borderline, sendo seu foco inicial na redução de comportamentos parassuicidas como as autolesões. Apenas posteriormente são abordados os traços de personalidade (Linehan, 1993). Entretanto, cabe lembrar que a autolesão não suicida, vem sendo proposto como um fenômeno transdiagnóstico, e não apenas um sintoma do transtorno de personalidade borderline, sendo associado a outros transtornos ou ocorrendo sozinho (Bentley, Nock, & Barlow, 2014). Por isso, é necessária uma intervenção especializada para o NSSI, de mais fácil acesso, agindo de forma preventiva antes do agravamento das autolesões e repetição dos episódios (Kaess et al., 2019). Assim, uma intervenção para NSSI pode focar nas dificuldades intrapessoais e interpessoais do fenômeno, e nos motivos que levam o indivíduo a se ferir e não no funcionamento global do transtorno de personalidade borderline (Bentley et al., 2014).
Avaliação das Intervenções
Todos os 16 artigos encontrados tratavam de ensaios clínicos randomizados. Onze trabalhos tiveram pré-teste, pós-teste e follow-up (Andover et al., 2015; Andover et al., 2017; Andreasson 2015; Fischer et al., 2013; Fischer & Peterson., 2015; Fleischhaker et al., 2011; Kaess et al., 2019; Krüger et al., 2014; Mehlum et al., 2014; Taylor et al., 2011; Tyrer et al., 2003), quatro realizaram pré-teste e pós-teste (Gratz & Gunderson, 2006; Kaess et al., 2019; Stanley et al., 2007; Swart & Apsche, 2014) e um artigo realizou pré-teste e follow-up (Evans et al., 1999).
Para avaliação das autolesões, diversos instrumentos foram utilizados como: a) The NSSI Severity Questionnaire (Kaess et al., 2019); b) Deliberate Self-Harm Questionnaire (Fischer & Peterson, 2015); c) Severe Behaviour Dyscontrol Interview (Krüger et al., 2014); d) Self-Injurious Thoughts and Behaviors Interview (Fischer et al., 2013; Kaess et al., 2019); e) Functional Assessment of Self-Mutilation (Andover et al., 2017); f) Time Line Follow Back (Andover et al., 2015; Andover et al., 2017); g) The Lifetime Parasuicide Count interview (Fleischhaker et al, 2011; Gratz, & Gunderson, 2006; Mehlum et al., 2014); e h) Self-injury inventory (Taylor et al., 2011). Outros estudos avaliaram as autolesões por outros métodos que não eram escalas. Por exemplo, Stanley et al. (2007) avaliaram os impulsos para autolesão, episódios de autolesão, ideação suicida e sofrimento subjetivo utilizando cartões diários, como parte tanto da avaliação como do tratamento, utilizando o princípio de linha de base para avaliação. Andreasson (2015), por sua vez, avaliou a presença de autolesões em conjunto aos sintomas do transtorno de personalidade borderline, através de uma entrevista baseada nos critérios diagnósticos do DSM-IV. Todos os instrumentos utilizados para avaliar autolesão foram os mesmos no pré-teste, pós-teste e follow-up.
Para realização de diagnóstico foi utilizado a Structured Clinical Interview from DSM-IIIR/DSM-IV (Andover et al., 2015; Andover et al., 2017; Andreasson, 2015, Fischer & Peterson, 2015; Fischer et al., 2013; Fleischhaker et al, 2011; Gratz, & Gunderson, 2006; Kaess et al., 2019; Krüger et al., 2014; Stanley et al., 2007), e CID-10 (Evans et al., 1999; Tyrer et al., 2003), o Mini-International Neuropsychiatric Interview for children and adolescents (M.I.N.I- KID) (Fischer et al., 2013; Kaess et al., 2019), o Child Behavior Checklist (CBCL) (Fleischhaker et al., 2011; Mehlum et al., 2014; Swart & Apsche, 2014), o KIDSCREEN-27 questionnaire for children and adolescents (Kaess et al., 2019); Schedule for Affective Disorders-Present and Lifetime version (K-SADS-PL) (Fleischhaker et al., 2011; Mehlum et al., 2014); Children's Global Assessment Scale (C-GAS) (Mehlum et al., 2014); Clinical Global Impression (CGI) (Fleischhaker et al., 2011); Symptom-Checklist-90-Revised (SCL-90-R) (Fleischhaker et al., 2011);
Foi avaliado também transtorno alimentar através da Eating Disorder Examination (EDE; Fischer, & Peterson., 2015) e transtorno pós-traumático através de Clinician Administered PTSD Scale (Krüger et al., 2014). Outras medidas foram utilizadas para avaliar traços de personalidade borderline como McLean Screening Instrument for Borderline Personality Disorders (MSI-BPD; Andover et al., 2015; Andover et al., 2017), Borderline Symptom List (BSL; Mehlum et al., 2014); Revised Diagnostic Interview for Borderlines (Gratz & Gunderson, 2006); Borderline evaluation of severity over time (Gratz & Gunderson, 2006). A ideação suicida, por sua vez, foi investigada por Suicidal Ideation Questionnaire (Gratz & Gunderson, 2006; Mehlum et al., 2014; Swart & Apsche, 2014) ou pelo Modified Scale for Suicidal Ideation (MSSI) Andover et al., 2015).
Para os estudos que avaliaram sintomas depressivos foram utilizados o Beck Depression Inventory (BDI; Andover et al., 2015; Fischer & Peterson, 2015; Fischer et al., 2013; Kaess et al., 2019; Krüger et al., 2014; Stanley et al., 2007; Swart & Apsche, 2014), a Depression Rating Scale (Mehlum et al., 2014) ou o Depression Inventory for Children and Adolescents (Fleischhaker et al., 2011). Naqueles que se avaliou ansiedade utilizou-se o State-Trait Anxiety Inventory (STAI; Taylor et al., 2011) ou o Beck Anxiety Inventory (BAI; Andover et al., 2015). Alguns estudos ainda avaliaram sintomas de ansiedade e depressão em conjunto através da Depression Anxiety Stress Scales (DASS; Gratz, & Gunderson., 2006) ou do Hospital Anxiety and Depression Scale (Evans et al., 1999; Tyrer et al., 2003). Para a mensuração da desesperança foi usada a Beck Hopelessness Scale (Mehlum et al., 2014; Stanley et al., 2007, Tyrer et al., 2003).
Alguns estudos ainda procuraram avaliar a satisfação dos participantes com a intervenção. Quando isso ocorreu, foi utilizado o Patient Satisfaction Questionnaire (Andover et al., 2015; Andover et al., 2017; Fischer et al., 2013; Kaess et al., 2019). Outras medidas utilizadas nos estudos foram: State-Trait Anger Expression Inventory-2 (Swart & Apsche, 2014); Childhood Experience of Care and Abuse (CECA; Fischer et al., 2013); Short Mood and Feelings Questionnaire (SMFQ; Mehlum et al., 2014, Taylor et al., 2011); Level of Expressed Emotion scale (Taylor et al., 2011); Inventory of Life Quality in Children and Adolescents (ILC; Fleischhaker et al., 2011); Treatment History Interview (Gratz, & Gunderson, 2006); Difficulties in Emotion Regulation Scale (Gratz, & Gunderson, 2006); Acceptance and action questionnaire (Gratz, & Gunderson, 2006); Self-rated social function using the social functioning questionnaire (Tyrer et al., 2003); positive and negative future thinking (Tyrer et al., 2003).
Doze intervenções utilizaram estratégias de treinamentos de habilidades, foram: TCD (Andreasson, 2015; Fischer, & Peterson., 2015; Fleischhaker et al., 2011; Mehlum et al., 2014, Stanley et al., 2007), a Treatment for Self-Injurious Behaviors (T-SIB) (Andover et al., 2015; Andover et al., 2017), "Cutting down program" (Fischer et al., 2013; Kaess et al., 2019; Taylor et al., 2011) e o Manual assisted cognitive behaviour therapy (MACT) (Evans et al., 1999; Tyrer et al., 2003). Em algumas intervenções o treinamento de habilidades é ensinado como estratégia de regulação emocional (Andreasson, 2015; Fischer, & Peterson., 2015; Fleischhaker et al., 2011; Mehlum et al., 2014, Stanley et al., 2007), de busca por efetividade interpessoal (Andover et al., 2015; Andover et al., 2017, Andreasson, 2015; Fischer, & Peterson., 2015; Fleischhaker et al., 2011; Mehlum et al., 2014, Stanley et al., 2007), para obtenção de tolerância ao mal-estar (Andover et al., 2015; Andover et al., 2017; Andreasson, 2015; Fischer, & Peterson., 2015; Fleischhaker et al., 2011; Mehlum et al., 2014, Stanley et al., 2007; Evans et al., 1999; Tyrer et al., 2003), distorções cognitivas (Andover et al., 2015; Andover et al., 2017; Evans et al., 1999; Tyrer et al., 2003), de solução de problemas (Evans et al., 1999; Fischer et al., 2013; Kaess et al., 2019; Taylor et al., 2011; Tyrer et al., 2003), de prevenção de recaída (Evans et al., 1999; Fischer et al., 2013; Kaess et al., 2019; Taylor et al., 2011; Tyrer et al., 2003).
Observa-se, então, através das intervenções propostas para indivíduos com comportamentos autolesivos, que o trabalho com o desenvolvimento de habilidades é essencial. As pessoas que se engajam em NSSI apresentam altos níveis de desregulação emocional e dificuldades interpessoais significativas, bem como déficits em suas estratégias de enfrentamento para lidar com as dificuldades vivenciadas (Nock et al., 2006). Nesse sentido, ensinar diversas habilidades contribui tanto para o autoconhecimento desses indivíduos como para uma melhoria nas suas estratégias de enfrentamento. Além disso, se faz necessária a identificação das razões para a autolesão, identificação de gatilhos e comportamentos alternativos (Andover et al., 2015, Andover et al., 2017), para que o indivíduo consiga identificar o que o leva a querer se machucar, podendo adotar comportamentos mais adaptativos.
Algumas intervenções utilizaram estratégias de solução de problemas (Evans et al., 1999; Mehlum et al., 2014; Stanley et al., 2007; Taylor et al., 2011; Tyrer et al., 2003), que visam ajudar o indivíduo a lidar com as dificuldades vivenciadas que geram estresse e o levam a uma estratégia desadaptativa como a autolesão. Indivíduos que se autolesionam apresentam dificuldades de selecionar comportamentos adaptativos como forma de lidar com dificuldades interpessoais, por exemplo (Bentley et al., 2014). Gerenciar emoções e pensamentos negativos também se mostra importante, uma vez que esses indivíduos experimentam desregulação emocional e de pensamentos (Nock, 2009). Além desses aspectos, é importante um trabalho de prevenção de recaída uma vez que pacientes que se autolesionam tendem a apresentar múltiplos métodos (Evans et al., 1999; Taylor et al., 2011; Tyrer et al., 2003).
Considerações finais
Este estudo apresenta as características das intervenções para autolesão a partir de publicações internacionais. Nota-se que não foram encontrados estudos no Brasil, sendo necessário que haja uma intervenção com amostras brasileiras, adaptação ou criação de protocolos para essa população. Após a análise dos 16 estudos que satisfaziam os critérios de inclusão, constatou-se que as definições para autolesão são diversas e abarcam diferentes comportamentos. Além disso, as intervenções não abordavam apenas autolesão sendo comum intervenções para transtorno ou traços de personalidade borderline e outros transtornos em conjunto, ideação e tentativas de suicídio.
Ainda é modesta a literatura sobre tratamentos para comportamentos autolesivos empiricamente, porém, alguns estudos demonstram que algumas propostas podem oferecer melhores resultados que outras. O treinamento de habilidades se mostrou um recurso muito utilizado por diversas intervenções, tendo como objetivo lidar com déficits de habilidades de enfrentamento. O foco em solução de problemas também é importante para ajudar o indivíduo a lidar com as dificuldades encontradas no dia a dia. Além disso, é essencial identificar quais são os gatilhos para a autolesão e quais comportamentos adaptativos poderiam ser adotados por eles ao invés de se ferirem. A prevenção de recaída é essencial, uma vez que geralmente os indivíduos apresentam episódios múltiplos de autolesão.
Como direcionamento futuro, sugere-se que mais estudos devem ser conduzidos para melhorar intervenções, nos aspectos que contribuem para o engajamento e viabilidade do tratamento para os pacientes, diminuindo a taxa de abandono, principalmente quando se trata de adolescentes. Estudos mais recentes têm demonstrado a importância de tratar a autolesão ainda na adolescência antes que haja um agravamento, através de intervenções inovadoras como é a proposta de uma intervenção online (Kaess et al., 2019). Porém, essas propostas ainda não receberam investigação empírica, mas se mostram promissoras.
Considera-se como limitação deste estudo que as buscas foram realizadas utilizando o termo "Non-Suicidal Self-Injury". Assim, embora tenha-se encontrado artigos utilizando outros termos, pode-se ter perdido artigos que utilizam outras terminologias para a autolesão, mas que não foram encontrados nas buscas em bases de dados devido a utilização do nosso descritor. Cabe ressaltar também que as buscas se limitaram a apenas 5 bases de dados e há outras que não foram consultadas. Ainda, foram selecionados apenas manuscritos nos idiomas inglês e português o que pode ter limitado o acesso a publicações relevantes.
Referências
American Psychiatric Association. (2014). DSM-5: Manual diagnóstico e estatístico de transtornos mentais. Artmed Editora. [ Links ]
Andover, M. S., & Morris, B. W. (2014). Expanding and clarifying the role of emotion regulation in nonsuicidal self-injury. The Canadian Journal of Psychiatry, 59(11),569-575. doi: 10.1177/070674371405901102 [ Links ]
Andover, M. S., Schatten, H. T., Morris, B. W., & Miller, I. W. (2015). Development of an intervention for nonsuicidal self-injury in young adults: An open pilot trial. Cognitive and behavioral practice, 22(4),491-503. doi: 10.1016/j.cbpra.2014.05.003 [ Links ]
Andover, M. S., Schatten, H. T., Morris, B. W., Holman, C. S., & Miller, I. W. (2017). An intervention for nonsuicidal self-injury in young adults: A pilot randomized controlled trial. Journal of consulting and clinical psychology, 85(6),620. doi: 10.1037/ccp0000206 [ Links ]
Andreasson, K. (2015). Dialectical behaviour therapy with skills training seems to be more effective in reducing non-suicidal self-injury. Evidence-based mental health, 18(4),e10-e10. doi: 10.1136/eb-2015-102139 [ Links ]
Bentley, K. H., Nock, M. K., & Barlow, D. H. (2014). The four-function model of nonsuicidal self-injury: Key directions for future research. Clinical Psychological Science, 2(5),638-656. doi: 10.1177/2167702613514563 [ Links ]
Cunningham, K. C., Grossmann, J. L., Seay, K. B., Dennis, P. A., Clancy, C. P., Hertzberg, M. A., ... & Calhoun, P. S. (2019). Nonsuicidal Self-Injury and Borderline Personality Features as Risk Factors for Suicidal Ideation Among Male Veterans With Posttraumatic Stress Disorder. Journal of traumatic stress, 32(1),141-147. doi: 10.1002/jts.22369 [ Links ]
Emmelkamp, P. M., David, D., Beckers, T., Muris, P., Cuijpers, P., Lutz, W., ... & Berking, M. (2014). Advancing psychotherapy and evidence-based psychological interventions. International Journal of Methods in Psychiatric Research, 23(S1),58-91. doi: 10.1002/mpr.1411 [ Links ]
Evans, K., Tyrer, P., Catalan, J., Schmidt, U., Davidson, K., Dent, J., ... & Thompson, S. (1999). Manual-assisted cognitive-behaviour therapy (MACT): a randomized controlled trial of a brief intervention with bibliotherapy in the treatment of recurrent deliberate self-harm. Psychological medicine, 29(1),19-25. doi: 10.1017/S003329179800765X [ Links ]
Fischer, G., Brunner, R., Parzer, P., Resch, F., & Kaess, M. (2013). Short-term psychotherapeutic treatment in adolescents engaging in non-suicidal self-injury: a randomized controlled trial. Trials, 14(1),294. doi: 10.1186/1745-6215-14-294 [ Links ]
Fischer, S., & Peterson, C. (2015). Dialectical behavior therapy for adolescent binge eating, purging, suicidal behavior, and non-suicidal self-injury: A pilot study. Psychotherapy, 52(1),78. doi: 10.1037/a0036065 [ Links ]
Fleischhaker, C., Böhme, R., Sixt, B., Brück, C., Schneider, C., & Schulz, E. (2011). Dialectical behavioral therapy for adolescents (DBT-A): a clinical trial for patients with suicidal and self-injurious behavior and borderline symptoms with a one-year follow-up. Child and adolescent psychiatry and mental health, 5(1),3. doi: 10.1186/1753-2000-5-3 [ Links ]
Forbes, C. N., Tull, M. T., Richmond, J. R., Chapman, A. L., Dixon-Gordon, K. L., & Gratz, K. L. (2019). Motives for Nonsuicidal Self-Injury in Individuals with Lifetime Depressive Disorders and Posttraumatic Stress Disorder. Journal of Psychopathology and Behavioral Assessment, 41(4),652-661. doi: 10.1007/s10862-019-09739-w [ Links ]
Gratz, K. L., & Gunderson, J. G. (2006). Preliminary data on an acceptance-based emotion regulation group intervention for deliberate self-harm among women with borderline personality disorder. Behavior therapy, 37(1),25-35. doi: 10.1016/j.beth.2005.03.002 [ Links ]
Hawton, K., Witt, K. G., Salisbury, T. L. T., Arensman, E., Gunnell, D., Townsend, E., ... & Hazell, P. (2015). Interventions for self-harm in children and adolescents. Cochrane database of systematic reviews,(12). doi: 10.1002/14651858.CD012013 [ Links ]
Hawton, K., Witt, K. G., Salisbury, T. L. T., Arensman, E., Gunnell, D., Hazell, P., ... & van Heeringen, K. (2016). Psychosocial interventions for self-harm in adults. Cochrane Database of Systematic Reviews, (5). doi: 10.1002/14651858.CD012189 [ Links ]
International Society for the Study of Self-injury. (2018, May). What is self-injury? Retrieved from: https://itriples.org/about-self-injury/what-is-self-injury. [ Links ]
Jacobson, C. M., Muehlenkamp, J. J., Miller, A. L., & Turner, J. B. (2008). Psychiatric impairment among adolescents engaging in different types of deliberate self-harm. Journal of Clinical Child & Adolescent Psychology, 37(2),363-375. doi: 10.1080/15374410801955771 [ Links ]
Kaess, M., Edinger, A., Fischer-Waldschmidt, G., Parzer, P., Brunner, R., & Resch, F. (2019). Effectiveness of a brief psychotherapeutic intervention compared with treatment as usual for adolescent nonsuicidal self-injury: a single-centre, randomised controlled trial. European child & adolescent psychiatry, 11,1-11. doi: 10.1007/s00787-019-01399-1 [ Links ]
Kaess, M., Koenig, J., Bauer, S., Moessner, M., Fischer-Waldschmidt, G., Mattern, M., ... & Koelch, M. (2019). Self-injury: Treatment, Assessment, Recovery (STAR): online intervention for adolescent non-suicidal self-injury-study protocol for a randomized controlled trial. Trials, 20(1),425. doi: 10.1186/s13063-019-3501-6 [ Links ]
Krüger, A., Kleindienst, N., Priebe, K., Dyer, A. S., Steil, R., Schmahl, C., & Bohus, M. (2014). Non-suicidal self-injury during an exposure-based treatment in patients with posttraumatic stress disorder and borderline features. Behaviour research and therapy, 61,136-141. doi: 10.1016/j.brat.2014.08.003 [ Links ]
Linehan, M. M. (1993). Skills training manual for treating borderline personality disorder. Guilford Press. [ Links ]
Lloyd-Richardson, E. E., Perrine, N., Dierker, L., & Kelley, M. L. (2007). Characteristics and functions of non-suicidal self-injury in a community sample of adolescents. Psychological medicine, 37(8),1183-1192. doi: 10.1017/S003329170700027X [ Links ]
Mehlum, L., Tørmoen, A. J., Ramberg, M., Haga, E., Diep, L. M., Laberg, S., ... & Grøholt, B. (2014). Dialectical behavior therapy for adolescents with repeated suicidal and self-harming behavior: a randomized trial. Journal of the American Academy of Child & Adolescent Psychiatry, 53(10),1082-1091. doi: 10.1016/j.jaac.2014.07.003 [ Links ]
Meszaros, G., Horvath, L. O., &Balazs, J. (2017). Self-injury and externalizing pathology: a systematic literature review. BMC psychiatry, 17(1),160.doi: 10.1186/s12888-0171326-y [ Links ]
Modrowski, C. A., Chaplo, S. D., Kerig, P. K., & Mozley, M. M. (2019). Trauma exposure, posttraumatic overmodulation and undermodulation, and nonsuicidal self-injury in traumatized justice-involved adolescents. Psychological trauma: theory, research, practice, and policy. 11(7),743-750. doi: 10.1037/tra0000469 [ Links ]
Muehlenkamp, J. J. (2006). Empirically supported treatments and general therapy guidelines for non-suicidal self-injury. Journal of Mental Health Counseling, 28(2),166-185. doi: 10.17744/mehc.28.2.6w61cut2lxjdg3m7 [ Links ]
Muehlenkamp, J. J., Xhunga, N., & Brausch, A. M. (2019). Self-injury age of onset: A risk factor for NSSI severity and suicidal behavior. Archives of suicide research, 23(4),551-563. doi: 10.1080/13811118.2018.1486252 [ Links ]
National Institute for Health and Care Excellence. (2004). Self-harm in over 8s: short-term management and prevention of recurrence (CG16). Clinical Guideline. Disponível em: https://www.nice.org.uk/guidance/cg16 [ Links ]
National Institute for Health and Clinical Excellence (2011). Self-harm: longer-term management (CG133). Clinical guideline. Disponível em: http://guidance.nice.org.uk/CG133. [ Links ]
National Institute for Health and Clinical Excellence (2022). Self-harm: assessment, management and preventing recurrence (GID-NG10148). Clinical guideline. Disponível em: https://www.nice.org.uk/guidance/indevelopment/gid-ng10148 [ Links ]
Nock, M. K. (2009). Why do people hurt themselves. New Insights into the nature and function of self-injury. Current directions in psychological science, 18(2),78-83 doi: 10.1111/j.1467-8721.2009.01613.x [ Links ]
Nock, M. K., Joiner Jr, T. E., Gordon, K. H., Lloyd-Richardson, E., & Prinstein, M. J. (2006). Non-suicidal self-injury among adolescents: Diagnostic correlates and relation to suicide attempts. Psychiatry research, 144(1),65-72. doi: 10.1016/j.psychres.2006.05.010 [ Links ]
Sagiv, E., Hadlaczky, G., Sheetrit, N., Gur, E., Horesh, N., & Gvion, Y. (2019). The Fear of Losing-Nonsuicidal Self-Injury as a Protective Mechanism in Eating Disorders. Frontiers in psychiatry, 10. doi: 10.3389/fpsyt.2019.00825 [ Links ]
Silva, A. C., & Botti, N. C. L. (2018). Uma investigação sobre automutilação em um grupo da rede social virtual Facebook. SMAD Revista Eletrônica Saúde Mental Álcool e Drogas (Edição em português), 14(4),203-210. doi: 10.11606/issn.1806-6976.smad.2018.000355 [ Links ]
Stanley, B., Brodsky, B., Nelson, J. D., & Dulit, R. (2007). Brief dialectical behavior therapy (DBT-B) for suicidal behavior and non-suicidal self-injury. Archives of Suicide Research, 11(4),337-341. doi: 10.1080/13811110701542069 [ Links ]
Swart, J., & Apsche, J. (2014). A comparative study of mode deactivation therapy (MDT) as an effective treatment of adolescents with suicidal and non-suicidal self-injury behaviors. International Journal of Behavioral Consultation and Therapy, 9(3),47. doi: 10.1037/h0101640 [ Links ]
Taylor, L. M., Oldershaw, A., Richards, C., Davidson, K., Schmidt, U., & Simic, M. (2011). Development and pilot evaluation of a manualized cognitive-behavioural treatment package for adolescent self-harm. Behavioural and cognitive psychotherapy, 39(5),619-625. doi: 10.1017/S1352465811000075 [ Links ]
Tyrer, P., Jones, V., Thompson, S., Catalan, J., Schmidt, U., Davidson, K., ... & POPMACT group. (2003). Service variation in baseline variables and prediction of risk in a randomised controlled trial of psychological treatment in repeated parasuicide: the POPMACT study. International Journal of Social Psychiatry, 49(1),58-69. doi: 10.1177/0020764003049001148 [ Links ]
Tyrer, P., Thompson, S., Schmidt, U., Jones, V., Knapp, M., Davidson, K., ... & Byrne, G. (2003). Randomized controlled trial of brief cognitive behaviour therapy versus treatment as usuais in recurrent deliberate self-harm: the POPMACT study. Psychological medicine, 33(6),969-976. doi: 10.1017/S0033291703008171 [ Links ]
Westbrook, D., Kennerley, H., & Kirk, J. (2011). An introduction to cognitive behaviour therapy: Skills and applications. Sage. [ Links ]
Wohlin, C. (2014, May). Guidelines for snowballing in systematic literature studies and a replication in software engineering. In Proceedings of the 18th international conference on evaluation and assessment in software engineering (pp. 1-10). doi: 10.1145/2601248.2601268 [ Links ]
Galvão, T. F., Pansani, T. D. S. A., & Harrad, D. (2015). Principais itens para relatar Revisões sistemáticas e Meta-análises: A recomendação PRISMA. Epidemiologia e Serviços de Saúde, 24,335-342. doi: 10.5123/S1679-49742015000200017 [ Links ]
 Correspondência para:
Correspondência para:
Daniely Fernandes Kamazaki
R. Ramiro Barcelos, 2600 - Santa Cecilia
Porto Alegre - RS, 90035-003
E-mail: kamazaki.psi@gmail.com
Submetido em: 17.06.2020
Aceito em: 03.05.2021
Agradecimento: o presente trabalho foi realizado com apoio da Coordenação de Aperfeiçoamento de Pessoal de Nível Superior - Brasil (CAPES) - Código de Financiamento 001 e com o apoio do Conselho Nacional de Desenvolvimento Científico e Tecnológico (Bolsa Produtividade 1-D)














