Serviços Personalizados
Journal
artigo
Indicadores
Compartilhar
SMAD. Revista eletrônica saúde mental álcool e drogas
versão On-line ISSN 1806-6976
SMAD, Rev. Eletrônica Saúde Mental Álcool Drog. (Ed. port.) vol.16 no.1 Ribeirão Preto jan./mar. 2020
https://doi.org/10.11606/issn.1806-6976.smad.2020.160754
ARTIGO ORIGINAL
Características de usuários com diagnóstico de Transtorno Depressivo atendidos em um Centro de Atenção Psicossocial
Características de los usuarios diagnosticados con trastorno depresivo atendidos en un centro de atención psicosocial
Lorraine Garbellini Barbosa LimaI ; Ariana Elite dos SantosII
; Ariana Elite dos SantosII ; Bruna Lopes Cardoso dos SantosI
; Bruna Lopes Cardoso dos SantosI ; Luiz Jorge PedrãoI
; Luiz Jorge PedrãoI
IUniversidade de São Paulo, Escola de Enfermagem de Ribeirão Preto, Centro Colaborador da OPAS/OMS para o Desenvolvimento da Pesquisa em Enfermagem, Ribeirão Preto, SP, Brasil
IIUniversidade Federal da Paraíba, Departamento de Fonoaudiologia, João Pessoa, PB, Brasil
RESUMO
OBJETIVO: descrever o perfil de usuários diagnosticados com transtorno depressivo atendidos em um centro de atenção psicossocial de um município do interior do estado de São Paulo, Brasil.
MÉTODO: quantitativo, descritivo, exploratório, de natureza epidemiológica. Os dados foram extraídos do prontuário de usuários atendidos dentro do período selecionado, compilados em planilha do Microsoft Excel 2016 e analisados no software estatístico Stata 16.
RESULTADOS: prevalência do sexo feminino, idade média de 48 anos, sem companheiro (a), sem variação significativa do histórico familiar, um nível de escolaridade que permite o seu ingresso no mercado de trabalho, sem comorbidades, que não utilizam substâncias químicas e sem variação significativa à ideação suicida.
CONCLUSÃO: com a análise das variáveis, foi possível compreender melhor as características dos usuários, o que poderá contribuir para planejamentos assistenciais mais adequados a essa população.
Descritores: Enfermagem Psiquiátrica; Psiquiatria; Saúde Mental; Transtorno Depressivo.
RESUMEN
OBJETIVO: describir el perfil de usuarios diagnosticados con Trastorno Depresivo atendidos en un Centro de Atención Psicosocial en una ciudad del interior del estado de São Paulo, Brasil.
MÉTODO: cuantitativo, transversal, descriptivo, exploratorio, epidemiológico. Los datos se extrajeron de los registros médicos de los usuarios atendidos dentro del período seleccionado, se compilaron en una hoja de cálculo de Microsoft Excel 2016 y se analizaron con el software estadístico Stata 16.
RESULTADOS: fue una prevalencia de mujeres, edad media 48 años, sin pareja, sin variación significativa en la historia familiar, un nivel de educación que les permite ingresar al mercado laboral sin comorbilidades, el uso de productos químicos y ninguna variación significativa en la ideación suicida.
CONCLUSIÓN: a través del análisis de las variables, fue posible comprender mejor las características de los usuarios, lo que puede contribuir a una planificación de la atención más adecuada para esta población.
Descriptores: Enfermería Psiquiátrica; Psiquiatría; Salud Mental; Transtorno Depressivo.
Introdução
Os transtornos mentais integram um quadro de doenças crônicas não transmissíveis. Apresentam-se como um problema de saúde global e uma ameaça ao desenvolvimento humano(1). Conforme a quinta edição do "Manual Diagnóstico e Estatístico de Transtornos Mentais" (DSM-V), o transtorno mental é definido como um padrão comportamental que ocorre em um indivíduo e está associado a um risco significativo aumentado do sofrimento e/ou incapacitação em sua vida. Ou seja, os indivíduos que venham a sofrer de algum transtorno podem adquirir incapacidades que gerarão consequências negativas, tanto no âmbito profissional como no pessoal(2).
O DSM-V oferece descrições claras dos diagnósticos e a "Classificação Internacional de Doenças" (CID 10), publicada pela Organização Mundial de Saúde (OMS), divide os transtornos em categorias e subcategorias. Juntos, eles conseguem direcionar profissionais e pesquisadores da área de saúde mental quanto a estudos e planejamentos dos cuidados necessários para o seu público alvo(3-4).
Como uma das divisões proporcionadas pelo CID 10, o humor se configura como um estado prolongado que influencia a personalidade da pessoa e o seu funcionamento na vida. Algumas variações que ocorrem com o humor fazem parte da existência humana(5). O problema surge quando o humor de um indivíduo se encontra anormal uma vez que interfere negativamente em outros componentes de sua vida. Sendo assim, o transtorno do humor e/ou afetivo é aquele cujo principal sintoma é o de alteração no humor de uma pessoa de forma prejudicial à saúde física e/ou mental(5).Os fatores que podem desencadear esse transtorno variam entre dimensões biológicas, psicológicas e socioculturais e é importante salientar a identificação de aspectos psicossociais que antecederam o quadro clínico(6).
O risco de um indivíduo apresentar o transtorno em questão é de 8% durante a sua vida e alguns relatos mostraram que até 48% dos norte-americanos tiveram um ou mais episódios de alterações de humor em algum momento, o que pode causar impacto sobre a produção e desenvolvimento de um país, pois, entre os norte-americanos, aqueles diagnosticados com humor depressivo tiveram 7,7 vezes maior comprometimento no desempenho funcional social, familiar e profissional do que os que não tinham sinais depressivos(7).
A OMS afirma que, atualmente, a depressão se configura como um problema importante de saúde pública, sendo considerado um transtorno grave, recorrente e que leva o indivíduo a uma perda importante de sua funcionalidade. Em nível mundial, estima-se que mais de 300 milhões de pessoas vivem com depressão (um aumento de mais de 18% entre 2005 e 2015). Nas Américas, o número de pessoas afetadas é de cerca de 50 milhões, sendo considerando como a quarta doença que mais causa incapacidade por gerar consequência de perda na qualidade de vida(8).
No Brasil, em meados da década de 70, ganhou força o processo de Reforma Psiquiátrica cuja meta era superar o modelo manicomial vigente da época e buscar por melhoras nas condições de assistência a pessoas com transtornos mentais. Novos dispositivos foram e têm sido criados a cada dia para contribuir na construção de novos lugares que não sejam focados no modelo manicomial(9).
A Política Nacional de Saúde Mental (PNSM), apoiada na lei 10.216/02, consolida um modelo de atenção à saúde mental aberto e de base comunitária para garantir a livre circulação das pessoas com transtornos mentais pelos serviços e pelas comunidades e oferecer cuidados baseados nos recursos oferecidos por elas(10).
Surge, então, a criação dos Centros de Atenção Psicossocial (CAPs), que representam a principal estratégia para a organização dos serviços de Saúde Mental, pois ampliam o conceito de clínica e fortalecem os processos de socialização dos usuários já que utilizam o próprio ambiente como espaço de convívio social para poderem ter o desenvolvimento diversificado diferindo da prática do consultório(11).
Segundo a Portaria nº 336/GM, estabelecida em 2002 pelo Ministério da Saúde, os CAPs são constituídos por modalidades de serviço de acordo com a abrangência populacional e eles atendem diariamente a população de seu território, prestando acompanhamento clínico e reabilitação psicossocial aos sujeitos em sofrimento mental. Contam com uma equipe multidisciplinar que prestam cuidados por meio de atendimentos individuais e/ou grupais, oficinas terapêuticas, visitas domiciliares, atendimento da família, atividades comunitárias, entre outros serviços(12).
A Organização Mundial de Saúde (OMS) preconiza que para tornar o atendimento em saúde mental mais adequado deve-se investir na produção de dados concretos sobre os serviços e recursos existentes com o objetivo de definir e elaborar estratégias públicas, ou seja, é necessário investir em estudos epidemiológicos já que se trata de uma ferramenta de grande utilidade e os resultados desses estudos contribuem para que o manejo da assistência avance em aspectos de acessibilidade, humanização e promoção à saúde(3,13).
Os estudos epidemiológicos voltados para os transtornos mentais nos últimos tempos têm proporcionado uma compreensão mais ampla de sua ocorrência e vem contribuindo para uma avaliação das possíveis consequências diretas e indiretas das doenças e do prejuízo no funcionamento individual, familiar e social(14).
O conhecimento epidemiológico dos transtornos de humor complementa a investigação clínica, o que confere amplitude e dimensão temporal ao quadro clínico. Tal informação é de extrema importância para a adequada compreensão da história natural da depressão. Além disso, fornece informações sobre outros aspectos das doenças depressivas, tais como fatores de risco e prognósticos e de tendências históricas(13).
Sendo assim, é notável a importância do estudo dos transtornos depressivos, uma vez que analisando as características dos usuários que frequentam o serviço, é possível oferecer contribuições para um melhor direcionamento quanto ao tipo de assistência em saúde mental que pode ser prestada e ainda para futuras pesquisas, especialmente relacionada aos Centros de Atenção Psicossocial (CAPs).
Desse modo, o presente estudo teve como objetivo descrever o perfil de usuários de um Centro de Atenção Psicossocial de um município do interior do Estado de São Paulo.
Método
Trata-se de um estudo quantitativo, transversal, descritivo, exploratório e de natureza epidemiológica. Esse desenho utiliza a abordagem quantitativa, por meio de métodos estatísticos que preveem distribuição relativa dos dados obtidos e uma análise descritiva que possibilita a redução, o resumo e a organização das informações(14).
A escolha do desenho não experimental justifica-se pela necessidade de se coletar descrições sobre as variáveis que possibilitem uma avaliação sociodemográfica, bem como compreender a relação entre as variáveis estudadas.
O Centro de Atenção Psicossocial (CAPS) III "Dr. André Santiago" foi escolhido pelo fato de se constituir em um serviço que atende toda a área de abrangência do município em questão, sendo mais consolidado na questão da assistência à saúde mental do local. Além disso, considera-se o serviço como o mais adequado à proposta de reabilitação psicossocial que é tão difundida no Movimento da Reforma Psiquiátrica.
O CAPs III realiza atendimento a pessoas em crises psicóticas, dando-lhes meios de recuperação através do atendimento multiprofissional. A unidade funciona em regime intensivo, 24 horas por dia, atendendo toda a área de abrangência do município. Apresenta dois elementos de fluxo: a Unidades Básicas Distritais de Saúde e às outras Unidades de Saúde Mental com suas especificidades. Os usuários atendidos no local são referenciados para o hospital, objetivando internação por período integral mais prolongada, apenas se o quadro não oferecer condição de controle e manutenção com os recursos existentes no serviço.
No serviço, há cinco leitos de permanência por sete dias contínuos ou dez descontínuos. São ofertadas oficinas para inclusão social e reabilitação de pacientes com problemas mentais em necessidade de regime mais intensivo, atividade de Escola da Família para integração das famílias nos tratamentos e para abordagem das dificuldades enfrentadas com o transtorno, atendimento externo e referenciado às Unidades Básicas e Distritais de Saúde para a avaliação de casos psiquiátricos enquadrados no sistema de urgência, suporte a Central de Regulação Médica para acompanhamento dos casos regulados nas Distritais ou com indicação para internação psiquiátrica, acompanhamento ambulatorial para os pacientes que passaram por regime intensivo que não tenham ainda retorno nas unidades de referência regionalizadas.
O presente estudo trata-se de uma emenda do projeto intitulado "Características de usuários atendidos em um Centro de Atenção Psicossocial nível III (CAPs III) no município de Ribeirão Preto", apreciado e aprovado pelo Comitê de Ética Envolvendo Seres Humanos da Escola de Enfermagem de Ribeirão Preto da Universidade de São Paulo (CEP/EERP/USP), sob o protocolo CAAE 71050617.8.0000.5393. Neste projeto, a amostra foi composta por prontuários dos usuários do CAPs III, localizado na cidade de Ribeirão Preto, estado de São Paulo, atendidos no local dentro do período de maio de 2013 a Maio de 2015.
Foram selecionados os prontuários por meio de uma lista disponibilizada pelo serviço com todos os números de identificação HYGIA (trata-se de um número único de identificação do prontuário do usuário interligando todas as unidades da rede de atendimento assistencial entre municípios e estados) dos usuários que entraram no serviço no período escolhido para fazer a coleta. Após a disponibilização da lista, foi elaborado um formulário para os registros dos dados em que constavam as seguintes informações: número HYGIA, nome completo, data de nascimento, sexo, estado civil, escolaridade, profissão, histórico familiar de doença psiquiátrica, diagnóstico, comorbidades, uso de substâncias químicas, ideação suicida, presença e tempo de acolhimento noturno no serviço, referência e área de abrangência. Os dados foram coletados por alunos vinculados à Escola de Enfermagem de Ribeirão Preto, sendo uma pós-graduanda em nível de doutorado e três graduandas, em cinco períodos distribuídos nos dias da semana, em sala apropriada para esse fim no próprio local até a conclusão da referida coleta de dados nos prontuários selecionados, colocados posteriormente à disposição para análise.
Do total de 2.000 usuários com número disponibilizado por meio de uma lista entregue pelo serviço, foram localizados 1.594 prontuários. O motivo da não localização de 406 prontuários deu-se pelo fato de o serviço ainda não ter aderido ao sistema de informatização referente aos prontuários eletrônicos, o que dificultou a localização dos referidos prontuários mesmo com a ajuda dos funcionários do serviço em questão.
Além disso, por se tratar de análise de prontuários que continha, em sua estrutura, questionários de múltipla escolha e descrições realizadas por diversos profissionais, além de limitações nas informações, não foi possível fazer buscas mais aprofundadas.
Sendo assim, este projeto foi desenvolvido a partir dos dados coletados do projeto maior e foi submetido, por meio de uma emenda, ao CEP/EERP/USP, em atendimento às normas estabelecidas pela Resolução 466/12 do Conselho Nacional de Saúde. Como não eram esperados riscos provenientes de todo o procedimento estabelecido, pois se tratava de buscas em prontuários, foi solicitada a dispensa do uso do Termo de Consentimento Livre e Esclarecido.
Como risco mínimo, podem ser considerados a identificação do usuário e o extravasamento das informações presentes em seu prontuário, mas, como o manejo foi realizado com todos os cuidados éticos e de sigilo quanto à identidade do usuário, esse risco pode ser desconsiderado. Ainda assim, no caso de algum extravasamento de informações, as condutas corretivas foram tomadas após serem discutidas entre os pesquisadores envolvidos, o orientador da pesquisa e o diretor do Centro de Atenção Psicossocial III (CAPs III).
Quanto aos benefícios, os resultados desta pesquisa pretendem direcionar um atendimento mais apropriado às necessidades dos usuários do local diagnosticados com transtorno depressivo, com contribuição para uma melhora na assistência e ainda para futuras pesquisas relacionadas ao tema e ao local do estudo.
Para a análise dos resultados foi criado um banco de dados em planilha elaborada no Microsoft Excel 2016, específico para esse fim, com todas as variáveis citadas anteriormente. Os dados obtidos foram transferidos para esse banco com os devidos cuidados, para evitar erros relativos a esse procedimento. Os dados obtidos foram analisados por meio do Software Stata 16 e foram selecionadas as variáveis: pacientes diagnosticados com transtorno depressivo (F32, F32.1, F32.2 F32.3, F32.8 E F32.9), data de nascimento (idade), sexo, estado civil, escolaridade, profissão, histórico familiar de doença psiquiátrica, comorbidades, uso de substância química e ideação suicida.
Essas variáveis foram escolhidas por terem se mostrado, por meio dos artigos e pesquisas, como principais fatores para associação e descrição da população que é atingida pelo transtorno depressivo.
Dos 1.594 mil prontuários selecionados, 344 (≅21,58%) compuseram a amostra final. Entre estes, 80 apresentaram ter apenas o transtorno depressivo como único diagnóstico de transtorno mental, contudo, o presente estudo trabalhou com os 344 prontuários dos usuários, uma vez que o transtorno depressivo pode estar interligado com outros transtornos mentais e/ou até mesmo fazer com que o usuário desenvolva outro(s) transtorno(s) mental(is)(15).
Resultados
Os resultados mostraram que, nos prontuários consultados dos usuários do CAPS III com transtorno depressivo, a prevalência foi do sexo feminino; com idade média de 48 anos, sendo a idade mínima de 17 anos e a máxima de 78 anos; maioria com características de não estarem se relacionando com alguém no período em que foi realizada a consulta; com nível de escolaridade que permite ao usuário ingressar e se manter ativo no mercado de trabalho; sem variação significativa sobre histórico de familiares diagnosticados com algum transtorno metal, e, por fim; sem variação significativa sobre ideação suicida. Esses dados são apresentados, de forma mais detalhada, na Tabela 1.

A maioria dos usuários do serviço não apresentava comorbidades clínicas (Figura 1). No prontuário, foi utilizada a palavra "comorbidade", entretanto, não foi possível obter a informação de por quanto tempo tais usuários apresentavam esse diagnóstico e se ele veio antes ou depois do diagnóstico de transtorno depressivo. Assim, não foi possível fazer uma associação se o referido transtorno depressivo teve colaboração para o surgimento de outros diagnósticos médicos ou até mesmo o oposto.

Nos prontuários consultados, as perguntas se apresentavam de forma objetiva: isto é, apenas com opções de assinalar "Sim", caso apresentasse uma determinada comorbidade ou "Não", caso não apresentasse. Dessa forma, um usuário que afirmasse sua condição de portador de hipertensão arterial sistêmica poderia estar incluso também na contagem de portadores de diabetes melitus, caso isso ocorresse, e, da mesma maneira com as demais comorbidades. Como consequência, o usuário poderia tanto estar acometido por apenas uma das comorbidades, como também estar acometido por duas delas ou em todas as descritas nos prontuários como opções. Esses dados são apresentados na Figura 1.
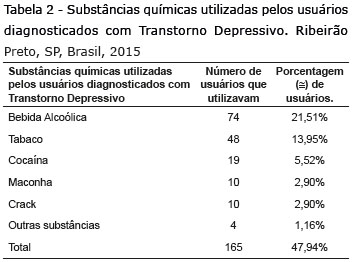
Quanto à utilização de substância química, o questionário foi feito da mesma forma que o de comorbidade clínica, ou seja, o usuário pode ter afirmado utilizar ou não alguma substância química e ter respondido utilizar uma ou mais substâncias. Desse modo, o usuário pode tanto estar presente em apenas uma das substâncias químicas perguntadas como também estar presente em todas que foram citadas. Conforme o prontuário, 121 (≅35,17%) usuários informaram o uso de alguma substância química, 155 (≅45,05%) informaram o não uso e 68 (≅13,76%) não informaram. As substâncias químicas utilizadas pelos usuários diagnosticados com Transtorno Depressivo estão descritas na Tabela 2.
Discussão
Os estudos epidemiológicos contribuem para um melhor conhecimento sobre o perfil de usuários de CAPs, o que favorece o desenvolvimento de estratégias direcionadas a esses usuários e também futuras pesquisas, especialmente as relacionadas aos referidos centros.
Por meio de levantamentos bibliográficos, pesquisadores explicam que existem alguns fatores de risco para o desenvolvimento do Transtorno Depressivo, tais como: histórico de depressão na família, ser do sexo feminino, elevado número de eventos estressantes, baixo suporte social e nível intelectual, problemas de saúde, técnica reduzida de enfretamento para situações estressoras, excessiva dependência pessoal e fatores genéticos, dentre outros fatores(16-18).
Importante salientar que a composição amostral apresenta-se com uma limitação e deve ser levada em consideração por serem dados coletados de apenas um local pelo período de dois anos.
Os resultados deste estudo apontam que houve maior prevalência do sexo feminino (≅68,31%), o que está de acordo com várias pesquisas já feitas(15-16). Sugere-se que o sexo feminino possui uma sensibilidade maior por causa das alterações hormonais que começam no início da menarca e que aumentam sua vulnerabilidade diante de estressores psicológicos, ambientais e fisiológicos durante a vida(16). Em mulheres que se apresentam mais suscetíveis, esses estressores desencadeiam a alteração de um estado já vulnerável para a manifestação de um transtorno do humor(16-18).
Um estudou feito por meio de entrevistas psiquiátricas, mostrou que a média da prevalência de depressão no decorrer da vida foi de 14,6% para as mulheres e 5,5% para os homens em dez países de alta renda e 11,1% para mulheres e 5,9% para os homens em oito países de média e baixa renda. No Brasil, no estado de São Paulo, a prevalência foi de 18,4% para as mulheres e 10,4% para os homens(17). Desse modo, os dados mostram que as mulheres têm duas vezes mais chance de ter depressão do que os homens(18).
No que se refere aos usuários com histórico familiar com algum transtorno mental, pesquisas relatam que o risco de parentes em primeiro grau não afetados representativos da população geral é cerca de 5% para episódios depressivos. Quando comparado esse risco com o dos parentes em primeiro grau de pacientes com depressão, observa-se que, para episódios depressivos, o risco aumenta aproximadamente três vezes(19-20), ou seja, o -transtorno depressivo é prevalente entre pessoas com alto grau de parentesco. Entretanto, na amostra não houve grande variação entre os usuários que apresentaram histórico familiar (≅32,84%) e os que não apresentaram (≅32,55%).
Segundo a OMS, foi identificada uma forte relação entre a depressão e outras doenças. O transtorno depressivo aumenta o risco do desenvolvimento de doenças como diabetes e cardíacas e o oposto também podem ocorrer, o que significa que as pessoas com outras patologias têm um maior risco de desenvolverem esse transtorno, uma vez que as doenças crônicas podem apresentar limitações como na mobilidade, alimentação, atividade física e na realização de atividades cotidianas, sociais e no trabalho(15).
O presente estudo mostrou que grande parte dos usuários do local não apresentava alguma comorbidade. Mas é preciso reforçar que, diante do quadro epidemiológico de várias pesquisas, foi constatada uma forte associação entre o transtorno depressivo e as doenças crônicas e que pessoas com depressão apresentam piores desfechos no quadro clínico. É essencial que os profissionais e os serviços de saúde estruturem políticas e ações específicas para esse contingente populacional(21-22).
A OMS incentiva o investimento em saúde mental, pois beneficia o desenvolvimento econômico de um país. Cada dólar investido no tratamento para depressão tem um retorno de US$ 4 em uma melhor saúde e capacidade de trabalho(8). De acordo com um estudo conduzido pela OMS, os baixos níveis de reconhecimento e acesso a cuidados para a depressão resultam em uma perda econômica global de um trilhão de dólares americanos a cada ano(8). As perdas acontecem tanto nas famílias como nos empregadores e no governo. As famílias perdem financeiramente quando as pessoas não podem trabalhar, os empregadores sofrem quando os funcionários se tornam menos produtivos e são incapazes de trabalhar e os governos têm de pagar despesas mais elevadas de saúde e bem-estar(15).
Conforme os resultados, os usuários apresentaram um nível de escolaridade que pode levar a pessoa a realizar um curso técnico ou uma especialização com grandes chances, portanto, de ingresso no mercado de trabalho. Isso foi confirmado, já que ≅48,83% estão ativos no mercado de trabalho (levando em consideração que ≅6,10% estão aposentando, ou seja, que contribuíram no passado). Importante salientar que, além de ser importante o investimento na área de saúde mental para o desenvolvimento econômico do país, também há o beneficio na qualidade de vida dessas pessoas.
Pesquisas(19-21) trazem que pessoas diagnosticadas com transtorno depressivo tendem a ter um maior consumo de álcool e que mesmo sendo mais prevalente nas mulheres, os homens apresentam maior consumo de bebidas alcoólicas e/ou uso de drogas quando eles se sentem deprimidos, o que demonstra que os homens utilizam estratégias de enfrentamento exteriorizando, enquanto as mulheres tendem a interiorizar os sintomas e a expressarem tristeza da maneira padrão (retraindo-se, esquivando-se das situações sociais e chorando). No estudo, ≅45,05% dos usuários não faziam uso de alguma substância química, entretanto, ≅35,17% dos usuários afirmaram utilizar alguma substância; ≅21,51% afirmaram fumar tabaco e ≅13,95% ingerir substâncias alcoólicas.
Em relação à ideação suicida, a OMS trás que a depressão é um fator de risco. Como a depressão é caracterizada por tristeza persistente e uma perda de interesse por atividades que a pessoa normalmente gosta, acompanhada por uma incapacidade de realizar atividades diárias, leva ao aparecimento dos seguintes sintomas; perda de energia, alterações no apetite, menos ou mais horas de sono do que o costume, ansiedade, sentimentos de inutilidade, culpa e desesperança, pensamentos de autolesão e, por fim, pode levar ao suicídio(15). Os resultados desta pesquisa trazem que ≅40,40% informaram nunca terem pensando e/ou realizado tentativa de suicídio e ≅37,5% informaram já terem pensando e/ou tentado o suicídio.
Esse número, apesar de não ser a maioria, está de acordo com o que a OMS trás e a importância do investimento em pesquisas que tracem o perfil, a incidência e a recorrência de transtornos de humor para que tenha a construção de programas com apoios e tratamentos adequados para a população diagnosticada.
Conclusão
O presente estudo revelou que o perfil de usuários do CAPS III de Ribeirão Preto apresentou prevalência de pessoas do sexo feminino, com idade média de 48 anos, solteiros ou divorciados/separados, sem histórico familiar de transtorno mental, com nível de escolaridade considerado relativamente bom e que eram ativos no mercado de trabalho. Além disso, a maioria não apresentava comorbidades clínicas (contudo os que apresentavam tiveram como maior número a Hipertensão Arterial Sistêmica) e quanto aos usuários que utilizavam alguma substância, o tabaco foi citado, e logo em seguida, as bebidas alcoólicas. Quanto à ideação suicida, mesmo não sendo a maioria, houve um número elevado de usuários que afirmaram que "sim" tanto na tentativa como na cogitação do ato.
Através dos anos, a OMS vem afirmando que é necessário um aumento de investimento financeiro no campo de saúde mental. Em muitos países existe pouco apoio disponível para pessoas com transtornos mentais e mesmo em países de alta renda, quase 50% das pessoas com depressão não recebem tratamento.
Mesmo os dados sendo coletados em apenas um serviço de saúde mental, é esperado que os resultados do presente estudo ofereçam contribuições para uma melhor compreensão dos usuários diagnosticados com transtorno depressivo que passaram por atendimento em Centros de Atenção Psicossocial ou em serviços de assistência psiquiátrica semelhantes. Por meio da análise das variáveis, é possível que o serviço faça um direcionamento de atendimentos mais apropriados às necessidades desses usuários, contribuindo, desse modo, para uma melhora na assistência prestada.
Referências
1. Reis L, Simplicio J, Gherardi-Donato E, Zanetti A. The probabilities of psychiatric hospitalization of mental health clinic patients. SMAD, Rev. Eletrônica Saúde Mental Álcool Drog. [Internet]. 2015;11(2):61-9. [cited Oct 29 2017]. Available from: <https://www.revistas.usp.br/smad/article/view/104738> [ Links ].
2. American Psychiatric Association. DSM-V-TR - Manual Diagnóstico e Estatístico de Transtornos Mentais. 5.ed. Porto Alegre: Artmed; 2014. 976 p. [ Links ]
3. Ministério da Saúde (BR). DATASUS - Departamento de informática do SUS. F30-F39 Transtornos do humor [afetivos] [Internet]. Brasília; 2008. Secretaria - Executiva/MS. [Acesso 29 out 2017]. Disponível em: <http://www.datasus.gov.br/cid10/V2008/cid10.htm> [ Links ].
4. Araújo Á, Lotufo F Neto. A Nova Classificação Americana para os Transtornos Mentais - o DSM-5. RBTCC, Rev Bras Ter Comport Cogn. [Internet]. 2014;16(1):67-2. [Acesso 29 out 2017]. Disponível em: <http://www.usp.br/rbtcc/index.php/RBTCC/article/view/659> [ Links ].
5. Stuart GW, Laraia MT. Enfermagem Psiquiátrica: princípios e prática. 6. ed. São Paulo: Artmed; 2001. 960 p. [ Links ]
6. Demétrio FN, Minatogawa-Chang TM. Curso de capacitação em saúde mental: modulo III: transtornos do humor. [Internet]. São Luis: Universidade Federal do Maranhão, UNASUS/UFMA; 2013. [Acesso 24 out 2017]. Disponível em: <https://ares.unasus.gov.br/acervo/handle/ARES/2044> [ Links ].
7. Dubovsky SL, Dubovsky AN. Transtornos de Humor. Porto Alegre: Artmed; 2004. 328 p. [ Links ]
8. Organização Pan-Americana da Saúde, Organização Mundial da Saúde. Tema do Dia Mundial da Saúde de 2017 - depressão é debatida por especialistas. [Internet]. 2017. [Acesso 24 out 2017]. Disponível em: <http://www.paho.org/bra/index.php?option=com_content&view=article&id=5391:tema-do-dia-mundial-da-saude-de-2017-depressao-e-debatida-por-especialistas-em-evento-na-opas-oms&Itemid=839> [ Links ].
9. Feitosa KMA, Silva T, Silveira MFA, Santos HPO Junior. (Re)construção das práticas em saúde mental: compreensão dos profissionais sobre o processo de desinstitucionalização. Psicol Teor Prat. [Internet]. 2012;14(1),40-54. [Acesso 24 out 2017]. Disponível em: <http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S1516-36872012000100004&lng= pt&tlng=pt> [ Links ].
10. Lei nº. 10.216, de 6 de abril de 2001 (BR). Dispõe sobre a proteção e os direitos das pessoas portadoras de transtornos mentais e redireciona o modelo assistencial em saúde mental. [Internet]. 2001. [Acesso 29 out 2017]. Disponível em: <http://www.planalto.gov.br/ccivil_03/leis/leis_2001/l10216.htm> [ Links ].
11. Onocko Campos, RT, Pereira Furtado J, Passos E, Ferrer AL, Miranda L, Pegolo da Gama, CA. Avaliação da rede de centros de atenção psicossocial: entre a saúde coletiva e a saúde mental. Rev Saúde Pública. [Internet]. 2009;43(1):16-22. [Acesso 29 out 2017]. Disponível em: <http://www.redalyc.org/articulo.oa?id=67240181004> [ Links ].
12. Ministério da Saúde (BR). Portaria nº. 336, de 19 de fevereiro de 2002. Dispõe sobre a proteção e os direitos das pessoas portadoras de transtornos mentais e redireciona o modelo assistencial em saúde mental. [Internet]. 2002. [Acesso 29 out 2017]. Disponível em: <http://bvsms.saude.gov.br/bvs/saudelegis/gm/2002/prt0336_19_02_2002.html> [ Links ].
13. Carvalho ER, Rocha HAL. Estudos epidemiológicos. Site do Módulo de Epidemiologia e Bioestatística [Internet]. Fortaleza: Universidade Federal do Ceará: Faculdade de Medicina; 2008. [Acesso 29 out 2017]. Disponível em: <http://www.epidemio.ufc.br/files/05estudosepidemiologicos.pdf> [ Links ].
14. Lima MS de. Epidemiologia e impacto social. Rev Bras Psiquiatr. [Internet]. 1999;21(Suppl1):1-5. [Acesso 29 out 2017]. Disponível em: <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1516-44461999000500002&lng=en> [ Links ].
15. Baptista MN, Baptista ASD, Oliveira MG de. Depressão e gênero: por que as mulheres deprimem mais que os homens?. Temas Psicol. [Internet]. 1999;7(2):143-56. [Acesso 29 out 2017]. Disponível em: <http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S1413-389X1999000200005&lng=pt> [ Links ].
16. Zinga D, Phillips SD, Born L. Depressão pós-parto: sabemos os riscos, mas podemos preveni-la?. Rev Bras Psiquiatr. [Internet]. 2005;27(Suppl2):s56-s64. [Acesso 29 out 2017]. Disponível em: <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1516-44462005000600005&lng=en> [ Links ].
17. Bromet E, Andrade LH, Hwang I, Sampson NA, Alonso J, Girolamo G, et al. Cross-national epidemiology of DSM-IV major depressive episode. BMC Med. [Internet]. 2011;9(1):1-54. [cited Oct 24 2017]. Available from: <https://bmcmedicine.biomedcentral.com/articles/10.1186/1741-7015-9-90> [ Links ].
18. Martin D, Cacozzi A, Macedo T, Andreoli SB. Significado da busca de tratamento por mulheres com transtorno depressivo atendidas em serviço de saúde público. Interface. (Botucatu) [Internet]. 2012;16(43):885-99. [Acesso 29 out 2017]. Disponível em: <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1414-32832012000400003&lng=pt> [ Links ].
19. Lima IVM, Sougey EB, Vallada FHP. Genética dos transtornos afetivos. Rev Psiquiatr Clín. [Internet]. 2004;31(1):34-9. [Acesso 24 out 2017]. Disponível em: <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0101-60832004000100006&lng=en> [ Links ].
20. Lafer B, Vallada FHP. Genética e fisiopatologia dos transtornos depressivos. Rev Bras Psiquiatr. [Internet]. 1999;21(Suppl1):12-17. [Acesso 24 out 2017]. Disponível em: <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1516-44461999000500004&lng=en> [ Links ].
21. Andrade TMR, Argimon IIL. Sintomas depressivos e o uso de substâncias psicoativas durante a vida em adolescentes. Rev Bras Terap Cognitivas. [Internet]. 2006;2(1):95-104. [Acesso 24 out 2017]. Disponível em: <http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S1808-56872006000100010&lng =pt&tlng=pt> [ Links ].
22. Perez GH, Nicolau JC, Romano BW, Laranjeira R. Depressão e síndromes isquêmicas miocárdicas instáveis: diferenças entre homens e mulheres. Arq Bras Cardiol. [Internet]. 2005;85(5):319-26. [Acesso 24 out 2017]. Disponível em: <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0066-782X2005001800004&lng=en> [ Links ].
 Autor correspondente:
Autor correspondente:
Lorraine Garbellini Barbosa Lima
E-mail:lorrainegbl@hotmail.com
Recebido: 05.08.2019
Aceito: 11.09.2019
Contribuição dos autores: Concepção e planejamento do estudo: Lorraine Garbellini Barbosa Lima, Ariana Elite Dos Santos, Luiz Jorge Pedrão. Obtenção dos dados: Lorraine Garbellini Barbosa Lima, Ariana Elite Dos Santos, Bruna Lopes Cardoso Dos Santos. Análise e interpretação dos dados: Lorraine Garbellini Barbosa Lima, Ariana Elite Dos Santos, Luiz Jorge Pedrão. Redação do manuscrito: Lorraine Garbellini Barbosa Lima. Revisão crítica do manuscrito: Lorraine Garbellini Barbosa Lima, Ariana Elite Dos Santos, Luiz Jorge Pedrão.
Todos os autores aprovaram a versão final do texto.
Conflito de interesse: Os autores declaram não haver conflito de interesse.














