Serviços Personalizados
Journal
artigo
Indicadores
Compartilhar
Salud & Sociedad: investigaciones en psicologia de la salud y psicologia social
versão On-line ISSN 0718-7475
Salud & Sociedad vol.4 no.3 Antofagasta 2013
ARTÍCULO
Estigma hacia problemas de salud mental entre profesionales de la salud en adiestramiento en Puerto Rico
Stigma towards mental health problems among healthcare professionals in Puerto Rico
Norka Polanco-FronteraI,1; Isabel Cajigas-VargasI,2; Eliut Rivera-SegarraI,3; Nelson Varas-DíazII,4; Axel Santos-FigueroaI,5; Ernesto Rosario-HernándezI,6
IEscuela de Medicina y Ciencias de la Salud. Ponce, Puerto Rico.
IIUniversidad de Puerto Rico
Dirección para correspondencia
RESUMEN
El estigma hacia personas viven con problemas de salud mental ha sido identificado como una barrera en la búsqueda y adherencia a tratamiento. Según la literatura, los/as profesionales de la salud manifiestan actitudes estigmatizantes hacia esta población. Los estudios en Puerto Rico que documenten esta problemática son escasos. El objetivo de este estudio fue: (1) explorar los niveles del estigma que un grupo de Profesionales de la Salud en Adiestramiento (PSA) tiene o manifiesta hacia quienes presentan problemas de salud mental , (2) explorar si existen diferencias en los promedios obtenidos en la escala de estigma entre las diversas disciplinas (Psicología Clínica [PC], Trabajo Social [TS], Medicina [MD]) y (3) explorar si existen diferencias significativas en los promedios obtenidos en la escala de estigma de acuerdo al género de los/las participantes. Se administró la Escala de Estigma y Salud Mental (EESMPR) a 146 PSA. Los análisis de MANOVA revelaron que los/as PSA de MD obtuvieron las puntuaciones promedio más altas (27.8). El puntaje obtenido en la prueba de Wilks' Lambda de .016 resultó significativo, F (2, 144) = 9.328, p <.05, sugiriendo que los promedios varían de acuerdo a la profesión. Las puntuaciones de los PSA de MD fueron significativamente mayores con un tamaño de efecto grande en comparación con los PSA de PC y moderado con los de TS. Sin embargo, los resultados no revelaron diferencias significativas entre el género y la escala general (EESMPR), Wilk's Lambda (Wilk's Λ) = .940 F (2, 138) = 2.938, p > .05. aunque, si se identificaron diferencias significativas entre género masculino y en la sub-escala (DS), F (2, 138) = 6.860, p < .05 eta parcial, = .047. Estos hallazgos documentan la necesidad de desarrollar intervenciones para reducir el estigma hacia personas que sufren de problemas de salud mental en PSA.
Palabras clave: Estigma, Salud Mental, Profesionales, Puerto Rico.
ABSTRACT
Stigmatization of people who live with mental health problems has been identified as a barrier in the seeking of, adherence to, and outcomes of, treatment. Scientific literature has documented how health professionals hold stigmatizing attitudes towards this population, but few studies in Puerto Rico have documented this issue. The three-fold objective of this study is to (1) explore levels of stigmatization of people with mental health problems in a sample of health professionals in training , (2) explore differences among disciplines (psychology, social work and medicine) and (3) discover whether or not there are significant differences according to gender. The Mental Health Stigma Scale (MHSS) was administered to 146 professionals in training. A MANOVA analysis revealed that medical students obtained the highest mean scores in the scale (27.8). Scores on the Wilks' Lambda of .016 were significant, F (2, 144) = 9.328, p <.05, suggesting that mean scores vary according to the profession. The score for the medical professionals in training was significantly higher and with a larger effect size in comparison to clinical psychologists in training. It was moderate in comparison to social workers in training. Nevertheless, the analysis revealed that the relation between gender and the general scale (MHSS) was not significant. Wilk's Lambda (Wilk's Λ) = .940 F (2, 138) = 2.938, p > .05. However, significant differences were found between gender and the social distance subscale. ) F (2, 138) = 6.860, p < .05 eta partial, = .047. These findings document the need to develop within professional training interventions against the stigmatization of those suffering mental health problems
Key words: Stigma, Mental Health, Health Professionals, Puerto Rico.
INTRODUCCIÓN
Las condiciones de salud mental constituyen uno de los problemas de salud más prevalentes en el mundo (Kessler, et al., 2009). Se estima que en los Estados Unidos solamente, más del 25% de la población que vive con alguna condición de salud mental y que más del 50% desarrollará alguna durante el transcurso de sus vidas (Centers for Disease Control and Prevention [CDC], 2011; Kessler, et al., 2006). Esto ha permitido que la Organización Mundial de la Salud identifique los problemas de salud mental como un área prioritaria en su agenda de trabajo a nivel global (World Health Organization [WHO], 2011). Sin embargo, a pesar del avance y el desarrollo en las áreas de especialidad de la medicina y las ciencias de la salud para tratar las diferentes condiciones, el estigma asociado a los problemas de salud mental es un factor que continúa en aumento (Babic, 2010; Pescosolido, 2013; Sartorius & Schulze, 2005).
La literatura científica ha documentado cómo el estigma impide que las personas puedan disfrutar de una vida plena, ya que les expone a manifestaciones estigmatizantes en los diferentes espacios de su vida cotidiana, como por ejemplo en el escenario laboral (Russinova, Griffin, Bloch, Wewiorski & Rosoklija, 2011), en el contexto educativo (WHO, 2010), así como en el núcleo familiar y de amistades (Thornicroft, Brohan, Rose, Sartorius & Leese, 2009). De igual forma, el estigma hacia personas que viven con problemas de salud mental ha sido documentado en los escenarios en donde precisamente reciben servicios de salud (Chee, Ng & Kua, 2006; Link, Castille & Stuber, 2008; Verhaeghe & Bracke, 2008). Debido a esto, el estigma ha sido reconocido como un determinante social que mantiene las inequidades en salud siendo el obstáculo principal para la búsqueda de tratamiento, adherencia y recuperación de personas que viven con alguna condición de salud mental (Beldie et al., 2012; Hatzenbuehler, Phelan, & Link, 2013; Rivera-Segarra & Ramos-Pibernus, 2013; U.S. Department of Health and Human Services, 1999).
Según Ervin Goffman (1963), el estigma es un atributo profundamente desacreditante para quien lo posee, lo que lleva a que la persona sea considerada como casi inhumana. En su trabajo, Goffman identificó tres tipos de estigma: (1) las abominaciones corpóreas, (2) las manchas del carácter y (3) las asociaciones tribales. Las primeras se encuentran asociadas a formas de deformidad física de una persona. Las segundas se refieren a la voluntad de la persona o a su forma de ser. Las terceras, están relacionadas al linaje o al grupo de pertenencia de la persona. De estas tres categorías del estigma, los problemas de salud mental han estado generalmente asociados a las manchas del carácter. Hinshaw (2007) indica que típicamente la persona que sufre un problema de salud mental es señalada como que no posee suficiente control de su voluntad. Estos atributos desacreditantes, traen consigo consecuencias detrimentales tanto para la persona que sufre de la condición, como para su familia y la sociedad en general (Babic, 2010). Por tal razón, la literatura científica ya se ha dado a la tarea de identificar las manifestaciones y consecuencias de los procesos de estigma, específicamente en la población en general. Estigmatización de los problemas de salud mental por la sociedad en general
Las manifestaciones del estigma han sido documentadas en la población en general, la cual ha desarrollado y mantenido actitudes y creencias usualmente basadas en el miedo y la falta de información acerca de las condiciones de salud mental (Hinshaw, 2007; Overton & Medina, 2008; Wesselman & Graziano, 2010). Por ejemplo, los problemas de salud mental pueden ser vistos por un sector de la población como resultado de una conducta inmoral (Wesselman & Grazziano, 2010), mientras que las personas que viven con estos padecimientos pueden ser vistas como impredecibles (Angermeyer & Dietrich, 2006) o incapaces de sostener un empleo (Russinova, Griffin, Bloch, Wewiorski & Rosoklija, 2011). De igual forma, son más vulnerables a sufrir de rechazo y exclusión social (Martínez, Piff, Mendoza-Denton & Hinshaw, 2011). Sin embargo, una de las percepciones más prevalentes acerca de las personas que viven con problemas de salud mental es el verlas como personas peligrosas y violentas (Link et al., 1999). Aunque la literatura señala que esta percepción varía dependiendo del tipo de condición de salud mental, se ha documentado que en la mayor parte de los casos las personas con problemas de salud mental son más propensas a sufrir de actos violentos que de perpetrarlos (Gaebel, Zäske, Baumann, 2006; Stuart, 2003). Sin embargo, Link et al., (1999) señalan que esta percepción de peligrosidad en vez de disminuir ha ido aumentando en los Estados Unidos desde la década de los 50 a pesar de los esfuerzos y campañas educativas que se han llevado a cabo.
Estas concepciones han sido enfatizadas por los medios de comunicación masivos, quienes además de presentar a estas personas como violentas, se han enfocado en exponerlas como incompetentes e impredecibles (Dickens, 2008). Estas representaciones tienen un impacto negativo para las personas que viven con problemas de salud mental ya que dificulta el proceso de adaptación social, reduce las redes de apoyo, lacera la autoestima e impacta negativamente en la adherencia al tratamiento (Harrison & Gill, 2010). De igual forma se convierte en una barrera que impide que las personas acepten su condición y puedan comunicarle a otros/as de la misma (Scheffer, 2003). Estas consecuencias empeoran más aún cuando provienen de sectores de la sociedad que son de vital importancia para las personas que viven con problemas de salud mental como lo son los/as profesionales de la salud (Rao et. al., 2008).
Estigmatización de los problemas de salud mental por profesionales de la salud
La literatura científica ha documentado las concepciones que sostienen los y las profesionales de la salud con respecto a los problemas de salud mental (Chin & Balon, 2006; Hinshaw, 2007). Esta literatura ha encontrado que las concepciones de la población en general y la de profesionales de la salud no difieren significativamente (Lauber, 2008; Nordt, Rössler & Lauber, 2006). Por ejemplo, se ha evidenciado que los/as profesionales tienden a ver a las personas que viven con problemas de salud mental como propensas a la violencia (Dixon, Roberts, Lawrie, Jones & Humphreys, 2008), a manifestar un mayor distanciamiento social (Nordt, Rössler & Lauber, 2006) y a dudar sobre su adaptación social y la efectividad de su tratamiento (Paksoy Erbaydar & Cilingiroglu, 2010). Más aún, en profesionales en adiestramiento estas creencias y actitudes se van fortaleciendo y aumentando a medida que avanzan en su adiestramiento formal (Paksoy Erbaydar & Cilingiroglu, 2010). En base a esta evidencia, algunos autores/as plantean que es un error asumir que los/as profesionales de la salud mental generalmente tienen actitudes más positivas hacia las personas que sufren problemas de salud mental (Nordt, Rössler & Lauber, 2006). Las consecuencias de estas actitudes y creencias son detrimentales ya que el estigma funciona como un mecanismo de exclusión social que determina si reciben o no servicios de salud así como la calidad y expectativas de vida de estas personas (Corrigan, et. al. 2010; Harrison & Gill, 2010; Hatzenbuehler, Phelan, & Link, 2013; Rivera-Segarra & Ramos-Pibernus, 2013).
Sin embargo, a pesar de las consecuencias negativas del estigma por parte de los/as profesionales hacia quienes viven con problemas de salud mental, la mayor parte de las investigaciones se han enfocado en el conocimiento, las actitudes y las manifestaciones conductuales provenientes de la población general y no de los/as profesionales (Chin & Balon, 2006; Hinshaw, 2007). Más aún, la mayor parte de esta literatura se ha desarrollado en contextos Europeos o Anglosajones, lo que ha llevado a una escasez de trabajos sobre el estigma hacia los problemas de salud mental en América Latina y el Caribe (Piza Peluso & Blay, 2004). No obstante, en Puerto Rico ya se han comenzado a llevar a cabo estudios para documentar este fenómeno entre profesionales de la salud en adiestramiento (Varas-Díaz, et. al., 2012). Estos trabajos son cónsonos con la literatura reciente que señala la importancia de identificar y evaluar las manifestaciones del estigma entre profesionales de la salud en adiestramiento (Ay, Save & Fidanoglu, 2006; Chin & Balon, 2006; Lysaker, Buck & Lintner, 2009).
A tales efectos, los objetivos de este estudio fueron: 1) explorar los niveles del estigma que un grupo de Profesionales de la Salud en Adiestramiento (PSA) tiene o manifiesta hacia quienes viven con problemas de salud mental 2) explorar si existen diferencias en los promedios de la escala de estigma hacia problemas de salud mental entre diversas disciplinas (Psicología Clínica [PC] Trabajo Social [TS], Medicina [MD]) y 3) explorar si existen diferencias significativas en los promedios obtenidos en la escala de estigma de acuerdo al género de los/las participantes.
MÉTODO
Todos los procedimientos del estudio fueron aprobados por el Comité Institucional para la Protección de Sujetos Humanos de la Universidad de Puerto Rico y de la Escuela de Medicina y Ciencias de la Salud de Ponce.
Participantes
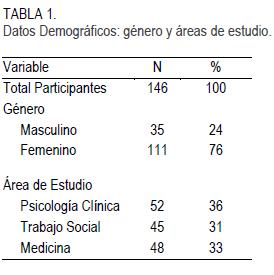
En nuestro estudio participaron 146 Profesionales de la Salud en Adiestramiento (PSA) a nivel graduado de las siguientes disciplinas: Psicología Clínica (PC) (n=52), Trabajo Social (TS) (n=45) y Medicina (MD) (n=48); una persona no especificó su área de estudio. La literatura sobre estigma indica que los/as profesionales que ofrecen tratamiento a personas que viven con problemas de salud mental también manifiestan actitudes y comportamientos estigmatizantes que pueden afectar los servicios que brindan. Por esta razón, seleccionamos profesionales de algunas disciplinas que están en contacto directo con personas que viven con problemas de salud mental. La edad promedio fue de 25 años y la mayor parte de los/as participantes fueron mujeres (n=111). (Tabla 1).
Instrumentos
Se utilizó la Escala sobre Estigma y Salud Mental en Puerto Rico (EESMPR) (Varas- Díaz, et. al., 2012). La misma está compuesta por 12 reactivos que se responden utilizando una escala Likert de 5 puntos, con valores que varían desde totalmente en desacuerdo (1) hasta totalmente de acuerdo (5), (Ver tabla 2). La EESMPR está subdividida en tres subescalas: Distancia Social (DS), Atribuciones Caracterológicas Negativas (ACN) y Problemas de Autosuficiencia (PA). La subescala DS investiga la necesidad de distanciarse físicamente de personas que viven con problemas de salud mental, así como también, la preocupación al momento de interactuar con personas que viven con problemas de salud mental. Mientras que la sub-escala de ACN explora la percepción del/la participante sobre descripciones que presentan a las personas que viven con problemas de salud mental como: violentas, con poca voluntad para mejorarse de sus problemas o que sufren las consecuencias de tener poca disciplina en su vida. Por último, la sub-escala de PA contiene reactivos que describen a las personas que viven con problemas de salud mental como incapaces de cuidarse a sí mismas o a terceras personas
Conceptualmente la escala se construyó basado en la definición de problema de salud mental como un desorden caracterizado por una alteración clínicamente significativa en la cognición de un individuo, la regulación de la emoción, o comportamiento, que refleja una disfunción de los procesos psicológicos, biológicos o del desarrollo que subyacen el funcionamiento mental (Asociación Americana de Psicología,2013). Es importante señalar que esta definición utilizada de problemas de salud mental no hace distinción entre la severidad de los distintos diagnósticos. El término problemas de salud mental utilizado en la EESCA engloba los diversos trastornos que pudiera presentar una persona con problemas de salud mental sin diferenciar diagnóstico o severidad. De igual forma es importante señalar que los reactivos están dirigidos a explorar manifestaciones de estigma hacia adultos que viven con problemas de salud mental. En la EESMPR las manifestaciones de estigma hacia personas que viven con problemas de salud mental varían de acuerdo a tres niveles (bajo, moderado y alto). Puntuaciones menores de 28 sugieren un nivel de estigma bajo, mientras que puntuaciones entre 29 y 34 sugieren niveles de estigma moderado. Asimismo, puntuaciones mayores a 35 puntos sugieren un nivel de estigma alto. Los coeficientes de confiabilidad de las tres sub-escalas fluctúan entre 0.67 y 0.74 (Varas-Díaz et al., 2012). De acuerdo a De Vellis (2012) estos coeficientes de confiabilidad se encuentran en un rango aceptable. Henerson, Morris y Fitz-Gibbon (1987) señalan que para las escalas de actitudes es aceptable un alfa menor de .70 siempre y cuando no sea menor de .60.
Procedimiento
Las personas fueron invitadas a participar a través de diferentes escuelas profesionales en Puerto Rico. Estas invitaciones se hicieron a través de sus programas académicos y de forma individual. La participación fue voluntaria y se aseguró la confidencialidad de los resultados. Las personas completaron un cuestionario en formato de papel en momentos de su mayor conveniencia y los mismos fueron entregados a miembros del equipo de investigación.
Análisis
Se realizaron análisis multivariados de varianza (MANOVA) con la finalidad de evaluar si las manifestaciones de estigma en la EESMPR variaban de acuerdo al género y la profesión.
RESULTADOS
Uno de los objetivos de este estudio fue examinar si las puntuaciones promedio obtenidas en la escala EESMPR y sus dimensiones variaban de acuerdo a la profesión en adiestramiento (PC, TS, MD). Los resultados evidencian que los promedios en la EESMPR y sus dimensiones varían de acuerdo a la profesión. Las respuestas de los/as participantes reflejaron niveles de estigma moderado en la EESMPR (40.4%) y en sus sub-escalas (DS=87%, ACN=70.5%, PA=76.7%) (Ver tabla 3). Los PSA de MD obtuvieron la puntuación promedio más alta (M=27.8), seguido por los PSA de TS (M=25.5) y por los de PC (M=24.5). Sin embargo las puntuaciones obtenidas por TS y PC no resultaron significativas (Ver figura 1). Los análisis de MANOVA revelaron que los PSA de MD obtuvieron una puntuación significativa Wilk's Lambda (Wilk's Λ) = .016 F (2, 144) = 9.328, p <.05. Se realizaron varias pruebas post hoc a través de la prueba de contrastes múltiples de Scheffé para auscultar cuáles grupos diferían entre sí. Los resultados sugieren que el grupo de PSA de MD obtuvo puntuaciones significativamente mayores a los de PC y TS en el EESMPR donde se obtuvo un tamaño de efecto que se considera como grande y otro como moderado (Cohen, 1988).
Por otro lado, el análisis de los resultados de acuerdo las sub-escalas también se encontró que los/as PSA de MD obtuvieron puntuaciones significativamente mayores que los PC y TS en la sub-escala de DS y los tamaños de efecto se consideran uno grande y otro moderado. En la sub-escala de ACN los/as PSA de MD obtuvieron puntuaciones significativamente mayores a los PSA de PC en donde el tamaño de efecto fue moderado, pero no se encontraron diferencias con los PSA de TS. Por último, se encontró que en la sub-escala de PA los PSA de PC obtuvieron puntuaciones significativamente más altas que los PSA de TS, teniendo un tamaño de efecto que se considera como moderado.
En cuanto a los niveles de estigma por factor, los resultados revelan que ACN obtuvo puntuaciones promedio más altas para todos los/as profesionales bajo estudio (MD = 14, TS 13.8 y PC = 13.1), siendo estas significativas Wilk's Lambda (Wilk's Λ) = .016 F (2, 144) = 3.420, p <.05. El segundo factor con puntuaciones promedio más alta fue el DS (MD = 8.2, TS = 6.3 y TS =5.2), igualmente significativas Wilk's Lambda (Wilk's Λ) = .016 F (2, 144) = 19.516, p <.05. Referente al factor PA, los/as participantes obtuvieron las siguientes puntuaciones promedio (MD = 5.6, TS = 5.4 y PC = 6.1) que también resultaron significativas Wilk's Lambda (Wilk's Λ) = .016 F (2, 144) = 4.430, p <.05 (Ver figura 2).

El análisis detallado indica que los PSA de MD sí presentaron manifestaciones de estigma significativas en la sub-escala de DS al compararse con los PSA de PC (p=.000) y con los PSA de TS (p=.020). Del mismo modo, en la sub-escala ACN los PSAde MD presentaron manifestaciones de estigma significativas al ser comparados con los PSA de PC (p=.053). Por otra parte, al comparar las puntuaciones promedio de los PSA de PC con los de TS se identifican manifestaciones de estigma en la subescala PA; siendo esta significativa para los PSA de PC (p=.020) (Tabla 4).

Los resultados no revelan diferencias significativas entre el género y la escala general (EESMPR), Wilk's Lambda (Wilk's Λ) = .940 F (2, 138) = 2.938, p > .05. Sin embargo, se identifican diferencias significativas entre género masculino y en la sub-escala (DS), F (2, 138) = 6.860, p < .05 eta parcial, = .047. En cuanto al tamaño del efecto, 4% de la varianza multivariada del género está asociado con la sub-escala DS (Tabla 5).

También examinamos si existían diferencias entre las manifestaciones de estigma hacia las personas que viven con problemas de salud mental cuando se interaccionaban el género y la profesión. Los resultados evidencian que no existen diferencias significativas para esta interacción. Los análisis de MANOVA no resultaron significativos Wilk's Lambda (Wilk's Λ) =. 966, F (5, 140) = .807, p>.05. (Ver tabla 6).

DISCUSIÓN
El objetivo de este estudio fue examinar las manifestaciones de estigma en un grupo de profesionales en adiestramiento e identificar si existían diferencias en los niveles de estigma de acuerdo a la disciplina de estudio y al género. Al examinar los hallazgos se puede observar que las manifestaciones de estigma y el nivel de éstas, variaron de acuerdo al tipo de profesión en adiestramiento (i.e medicina, trabajo social y psicología clínica). Estos datos concuerdan con la literatura que documenta que los/as profesionales de la salud en general no están exentos de estigmatizar a los pacientes con los que trabajan. (Guimón, 2010; Horsfall, Cleary & Hunt, 2010; Rao, Mahadevappa, Pillay, Abraham & Luty, 2009; Sadow & Ryder, 2008). Por lo tanto, los hallazgos de este estudio señalan la importancia de considerar el tipo de adiestramiento que reciben los/as profesionales y la profesión que estudian al momento de pensar en intervenciones de reducción de estigma.
Es importante identificar si aún los currículos de enseñanza en los centros de adiestramiento dirigidos a profesionales de la salud asumen que los/as profesionales que trabajan directamente con personas que viven con problemas de salud mental no estigmatizan a estos/as. Esta idea pudiera reflejar la falta de conocimiento sobre el tema de estigma y salud mental. Esta creencia es contraria a lo que plantea la literatura científica, la cual resalta la importancia de reconocer que los/as profesionales de la salud mental pueden presentar menos manifestaciones de estigma en comparación con otros/as profesionales y la población en general, sin embargo, aún existe el potencial de que presenten manifestaciones estigmatizantes en algún momento (Sadow & Ryder, 2008). Por consiguiente, estos hallazgos representan implicaciones relevantes para el campo de investigación de estigma en los/as profesionales de la salud mental. Esto ya que señalan la importancia de entender las diferencias en las manifestaciones observadas entre los grupos evaluados para así integrarlas a los procesos de adiestramiento de los diversos/as profesionales de la salud.
En este estudio el grupo de PSA de Medicina fue el único que obtuvo puntuaciones significativas en la escala total. Se han identificado factores tales como las diferencias sociodemográficas, la especialidad (Kassam, Papish, Modgil & Patten, 2012) y el tipo de adiestramiento que reciben como posibles variables que pudieran explicar por qué este grupo obtiene puntuaciones más altas al ser comparados con otros/as profesionales de la salud mental. En general, la especialidad y el adiestramiento que los PSA de la Medicina reciben durante sus años de formación se caracteriza por ser diferente a la de los/as trabajadores/as sociales y a la de los/as psicólogos/as, enfocándose en una división marcada entre situaciones corpóreas y psicológicas. Igualmente, reciben menos adiestramiento sobre las dimensiones sociales que también determinan los problemas de salud mental. Igualmente, el modelo de adiestramiento comúnmente utilizado para adiestrar profesionalmente a los/as profesionales de la salud de la Medicina general adopta frecuentemente etiquetas diagnósticas psiquiátricas que tienen como objetivo la identificación de síntomas y su clasificación, con menos énfasis en las condiciones sociales que las provocan. Este formato de enseñanza, que ha prevalecido en las escuelas de medicina, hace más relevante el desarrollo de intervenciones que consideren el tipo de adiestramiento. La literatura científica relacionada a manifestaciones de estigma por parte de los/as profesionales de la salud señala que el adiestramiento que deben recibir los PSA de Medicina debe tener integrado en su currículo la enseñanza el manejo adecuado de las personas que viven con problemas de salud mental (Smith & Craig, 2010).
Otro hallazgo identificado señala que los/as PSA del área de Psicología presentaban respuestas que indicaban manifestaciones de estigma relacionadas a problemas de autosuficiencia. Estas respuestas sugieren una percepción de los/as personas que viven con problemas de salud mental como dependientes y con poca capacidad de autogestión. La literatura sobre estigma en profesionales de la salud mental indica que muchos/s profesionales se vuelven pesimistas sobre las capacidades de las personas que viven con problemas de salud mental porque las asocian a los efectos negativos a largo plazo que estas condiciones pueden provocar (Smith & Cashwell, 2010). Este ha sido un fenómeno que ha presentado dificultades para ser atendido y reducido con efectividad. Resultados de un estudio que puso a prueba un programa de reducción de estigma en profesionales de Medicina en adiestramiento identificó que el factor optimismo hacia los efectos del tratamiento a largo plazo fue la única variable en la que no se logró incrementar (Paksoy & Cilingiroglu, 2009).
Al igual que ocurre con los PSA de Medicina, es necesario revisar cómo es el adiestramiento que los/as PSA de PC reciben. Generalmente, el modelo de adiestramiento que reciben los PSA de Psicología Clínica tiende a ser uno orientado a la psicopatología. No obstante, los modelos centrados en la persona y orientados a la esperanza y la recuperación han sido identificados como necesarios para reducir el estigma asociado a personas que viven con problemas de salud mental (Horsfall, Cleary & Hunt, 2010).
Por otra parte, en este estudio las respuestas ofrecidas por los PSA de Trabajo Social reflejaron manifestaciones de estigma a nivel bajo. Estos resultados son contrarios a un estudio en donde se identificó en los que los/as estudiantes presentaban manifestaciones de estigma asociados a los factores de peligrosidad y a asociar la identidad de la persona con la condición de salud mental (Covarrubias & Han, 2011). Si comparamos el adiestramiento recibido por los/as PSA de Trabajo Social con los/as PSA de Medicina o Psicología Clínica, el enfoque de este grupo es considerado menos médico o enfocado en la psicopatología. Los/as participantes del estudio pertenecientes a este grupo eran de una escuela graduada diferente a los/as participantes de Psicología y Medicina. Incluso, dicha escuela graduada se encuentra en el campus de una universidad general a diferencia de las otras dos escuelas graduadas que se encuentran en un campus con enfoque biomédico. Por lo tanto, los adiestramientos recibidos en los grupos son diferentes. Según los datos obtenidos en este estudio, impresiona que en el caso de los/as estudiantes de Trabajo Social la diferencia se debe tanto a la formación por su profesión como a la universidad de origen. Los estudiantes de Medicina y Psicología Clínica aunque se adiestran en la misma institución, reciben una formación diferente. Futuras investigaciones deben explorar cómo varían los niveles de estigma entre profesionales de salud de la misma profesión pero de diversas universidades o escuelas de adiestramiento.
Contrario a lo esperado, cuando se evaluaron diferencias por género en la puntuación general de la EESMPR, no se encontraron diferencias significativas entre los grupos. Sin embargo, encontramos diferencias por género en la subdimensión de DS donde el género masculino obtuvo una puntuación más alta. Este hallazgo parece replicar los resultados obtenidos en un estudio en el que se evaluaron manifestaciones de estigma entre profesionales de Medicina en adiestramiento, VIH y género. En este estudio se observó que los varones reportaron niveles más altos de estigma y se discutió la importancia de evaluar en futuras investigaciones cómo la socialización de los varones puede influenciar el desarrollo de manifestaciones de estigma. Por ello, estos resultados sugieren la necesidad de evaluar en estudios futuros o en el desarrollo de intervenciones para la reducción del estigma, cómo el género puede influir en la frecuencia o el tipo de manifestación de estigma que se presenta entre los/as profesionales en adiestramiento (Varas- Díaz, Neilands, Cintrón-Bou, Santos- Figueroa, Rodríguez-Madera & Santiago- Negrón, 2012).
Por otra parte, cabe señalar que nuestro estudio presenta limitaciones metodológicas, principalmente el tamaño reducido de la muestra. Entendemos que estudios futuros deben incluir mayor variedad de profesionales de la salud en adiestramiento en un número mayor de participantes. Además, es importante comparar cómo varían las manifestaciones de estigma entre profesionales en adiestramiento de una misma profesión pero de distintas universidades. La inclusión de este tipo de muestra permitiría ampliar la investigación hacia la evaluación de los currículos de diversas escuelas con el propósito de identificar sí se trabaja directamente el tema de pacientes de salud mental y cómo se integra a través del currículo. Este tipo de estudio permitiría evidenciar la necesidad de integrar en los currículos adiestramiento formal temáticas sobre estigma y salud mental. Futuros estudios deben tomar en consideración cómo la falta de adiestramiento sobre temas de salud mental puede aumentar los niveles de estigma en los profesionales de la salud.
De igual forma, nuestro estudio evaluó los niveles del estigma que un grupo de PSA tenía o manifestaba hacia quienes presentan problemas de salud mental en general. Tomando en cuenta que las manifestaciones de cada condición son diferentes, es importante que futuros estudios exploren si los niveles de estigma entre los/as profesionales varían de acuerdo a una condición de salud mental en particular.
No obstante, nuestro estudio representa una contribución importante a la investigación de las manifestaciones de estigma en la comunidad de PSA en Puerto Rico. Actualmente existe una ausencia en nuestro contexto de investigaciones que documenten tal problemática. Ésta investigación representa el inicio de estudios posteriores que podrán ampliar el conocimiento sobre esta área de investigación.
REFERENCIAS
American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders (5th ed.). Arlington, VA: American Psychiatric Publishing. [ Links ]
Angermeyer, M. C., & Dietrich, S. (2006). Public beliefs about and attitudes towards people with mental illness: a review of population studies. Acta Psychiatrica Scandinavica, 113 (3), 163-179. [ Links ]
Ay, P., Save, D., & Fidanoglu, O. (2006). Does stigma concerning mental disorders differ through medical education? A survey among medical students in Istanbul. Social of Psychiatry and Psychiatric Epidemiology, 41, 63-67. [ Links ]
Babic, D. (2010). Stigma and mental illness. Materia Socio Médica, 22, 43-46. [ Links ]
Beldie, A., den Boer, J. A. Brain, C., Constant, E., Figueira, M. L., Filipcic, I., …Wancata, J. (2012). Fighting stigma of mental illness in midsize European countries. Social Psychiaty and Psychiatric Epidemiology, 47, 1-38.
Bos, A. E., Kanner, D., Muris, P., Janssen, B., & Mayer, B. (2009). Mental illness stigma and disclosure: consequences of coming out of the closet. Issues in Mental Health Nursing, 30 (8), 509–513.
Centers for Disease Control and Prevention. (2011). Mental Illness Surveillance Among Adults in the United States. Retrieved from: http://www.cdc.gov/mmwr/pdf/other/su6003.pdf [ Links ]
Chee, C., Ng, T. & Kua, E. (2005). Comparing the Stigma of Mental Illness in a General Hospital with a State Mental Hospital: A Singapore Study. Social Psychiatry and Psychiatric Epidemiology, 45, 648-653. [ Links ]
Chin, S. H., & Balon R. (2006). Attitudes and perceptions toward depression and schizophrenia among residents in different medical specialties. Academic Psychiatry, 30 (3), 262-263. [ Links ]
Corrigan, P., Morris, S., Larson, J., Rafacz, J.,Wassel, A., Michaels, P., … Rüsch, N. (2010). Self-stigma and coming out about one's mental illness. Journal of Community Psychology, 38 (3), 259-275.
Covarrubias, I & Han, M. (2011). Mental health stigma about serious mental health among MSW students: social contact and attitude. National Association of Workers, 56 (4), 317-3. [ Links ]
Dickens, G. (2008). Portrayal of mental illness and special hospitals in the UK press. British Journal of Nursing, 17 (16), 1058- 1061. [ Links ]
DeVellis, R.F. (2012). Scale development: Theory and applications. California: Sage. Second Edition. [ Links ]
Dixon, R., Roberts, L., Lawrie, S., Jones, L. & Humphreys, M. (2008). Medical students' attitudes to psychiatric illness in primary care. Medical Education 42, 1080-1087. [ Links ]
Gaebel, W., Zäske, H. & Baumann, A. (2006). The relationship between mental illness severity and stigma. Acta Psychiatr Scand, 113, 41-45. [ Links ]
Goffman, E. (1963). Estigma: la identidad deteriorada. Madrid: Amorrortu Editores. [ Links ]
Guimón, J. ( 2010). Prejudice and realities in stigma. International Journal of Mental Healt, 39 (3), 20-43. [ Links ]
Harrison, J. & Gill, A. (2010). The experience and consequences of people with mental health problems, the impact of stigma upon people with schizophrenia: a way forward. Journal of Psychiatric and Mental Health Nursing, 17, 242-250. [ Links ]
Hatzenbuehler, M., Phelan, J. & Link, B. (2013). Stigma as a Fundamental Cause of Population Health Inequalities. American Journal of Public Health, 103 (5), 813-821. [ Links ]
Henerson, M. E., Morris, L. L. y Fitz-Gibbon, C. T. (1987). How to Measure Attitudes. California: SAGE Publications. [ Links ]
Hinshaw, S. (2007). The mark of shame: stigma of mental illness an agenda for change. New York: Oxford University Press. [ Links ]
Horsfall, J., Cleary, M. & Hunt, G. (2010). Stigma in Mental Health: Clients and Professionals. Mental Health Nursing, 31, 450-455. [ Links ]
Kassam, A. Glozier, N., Leese, M. , Loughran, J. & Thornicrof, G. (2011). A controlled trial of mental illness related stigma training for medical students. BMC Medical Education, 11 (51),1-10. [ Links ]
Kessler, R.C., Aguilar-Gaxiola, S., Alonso, J., Chatteriji, S., Lee, S. Ormel, J., …Wang, P.S. (2009). The Global Burden of Mental Disorders: An Update from the WHO World Mental Health (WMH) Surveys. Epidemiol Psichiatr Soc. 18(1), 23-33.
Kessler, R.C., Chiu, W.T., Colpe, L., Demler, O., Merikangas, K.R., Walters, E.E., & Wang, P.S. (2006). The prevalence and correlates of serious mental illness (SMI) in the national comorbidity survey replication (NCS-R). En Manderscheid, R.W. Mental Health United States, 2004. Rockville, MD: Substance Abuse and Mental Health Services Administration. [ Links ]
Lauber, C. (2008). Stigma and discrimination against people with mental illness: a critical appraisal. Epidemiologia e Psichiatria Sociale, 17 (1), 10-13. [ Links ]
Link, B., Castille, D. & Stuber, J. (2008). Stigma and coercion in the context of outpatient treatment for people with mental illnesses. Social Sciences & Medicine, 67, 409-419. [ Links ]
Link, B.G., Phelan, J.C., Bresnahan, M., Stueve, A. & Pescosolido, B.A. (1999). Public conceptions of mental illness: labels, causes, dangerousness and social distance. American Journal of Public Health. 89 (9), 1328-1333. [ Links ]
Lysaker, P. H., Buck, K. D., & Lintner, J. I. (2009). Addressing recovery from severe mental illness in clinical supervision of advanced students. Journal of Psychosocial Nursing & Mental Health Services, 47, 36–42.
Martínez, A., Piff, P., Mendoza-Denton, R. & Hinshaw, S. (2011). The power of a label: mental illness diagnoses, ascribed humanity, and social rejection. Journal of social and clinical psychology. 30 (1) 1-23. [ Links ]
Nordt, C., Rössler, W., & Lauber, C. (2006). Attitudes of mental health professionals toward people with schizophrenia and major depression. Schizophrenia Bulletin, 32(4), 709-714. [ Links ]
Overton, S. L., & Medina, S. L. (2008). The Stigma of Mental Illness. Journal of Counseling & Development, 86, 143-151. [ Links ]
Paksoy Erbaydar, N. & Çilingiroglu, N. (2010). Does medical education influence the attitudes of medical students towards individuals with mental health problems? Turkish Journal of Psychiatry, 1-11. [ Links ]
Pescosolido, B. (2013). The Public Stigma of Mental Illness: What Do We Think; What Do We Know; What Can We Prove? Journal of Health and Social Behavior, 54, (1) 1-21. [ Links ]
Piza Peluso, É. & Blay, S. (2004). Community perceptions of mental disorders: A systematic review of Latin American and Caribbean studies. Social Psychiatry and Psychiatric Epidemiology, 39, 955-961. [ Links ]
Rao, H., Mahadevappa, H., Pillay, P., Sessay, M., Abraham, A. & Luty, J. (2009). A study of stigmatized attitudes towards people with mental health problems among professionals. Journal of Psychiatric and Mental Health Nursing, 16, 279-284. [ Links ]
Rivera-Segarra, E. & Ramos-Pibernus, A. (2013). Stigma as a Social Determinant of Health: A Fundamental Cause Theory Perspective. In A. Trimboli, et al. (Eds.). Social Inclusion Trough Interdisciplinary Interventions (pp. 1027-1030). Buenos Aires: World Federation for Mental Health. [ Links ]
Russinova, Z., Griffin, S., Bloch, P., Wewiorski, N. & Rosoklija, I. (2011). Workplace prejudice and discrimination toward individuals with mental illnesses. Journal of Vocational Rehabilitation, 35, 227-241. [ Links ]
Sadow, D. & Ryder, M. (2008). Reducing Stigmatizing attitudes held by future health professionals: The person is the message. Psychological Services, 5 (4), 362-372. [ Links ]
Sartorius, N. & Schulze, H. (2005). Reducing the stigma of mental illness. Cambridge: Cambridge University Press. [ Links ]
Scheffer, R. (2003, May). Addressing stigma: Increasing public understanding of mental illness. Presented to the standing senate committee on social affairs, science and technology, Canada. [ Links ]
Smith, A. & Cashwell, C. (2010). Stigma and mental illness: Investigating attitudes of mental health and non mental health professionals and trainees. Journal of Humanistic Counseling, Education and Development, 49, 189-202. [ Links ]
Stuart, H. (2003). Violence and mental illness: An overview. World Psychiatry, 2, 121-124. [ Links ]
Thornicroft, G., Brohan, E., Rose, D. Sartorius, N. & Leese, M. (2009). Global pattern of experiences and anticipated discrimination against people with schizophrenia: a cross sectional survey. Lancet, 373, 408-415. [ Links ]
U.S. Department of Health and Human Services, Substance Abuse and Mental Health Services Administration, Center for Mental Health Services, National Institutes of Health, National Institute of Mental Health. (1999). Mental Health: A report of the Surgeon General. Retrieved from: http://profiles.nlm.nih.gov/ps/retrieve/ResourceMetadata/NNBBHS [ Links ]
Varas-Díaz, N., Santos-Figueroa, A., Polanco- Frontera, N., Cajigas-Vargas, I., Rivera- Díaz, M., Lugo-Candelas, C., Rivera- Segarra, E. (2012). Desarrollo de una Escala para Medir el Estigma Relacionado a Problemas de Salud Mental en Puerto Rico. Revista Puertorriqueña de Psicología. 23, 107-118. [ Links ]
Varas-Díaz, N., Neilands,T., Cintrón-Bou, F.,Santos-Figueroa, A., Rodríguez-Madera, S. & Santiago-Negrón,S. (2012). The role of gender on HIV/AIDS stigma among medical students in Puerto Rico: Implications for training and service delivery. Puerto Rico Health Sciences Journal, 31 (4). 221-222. [ Links ]
Verhaeghe, M. & Bracke, P. (2008). Ward features affecting stigma experiences in contemporary psychiatric hospitals: a multilevel study. Social Psychiatry and Psychiatric Epidemiology, 43, 418-428. [ Links ]
Wesselmann, E. & Graziano, W. (2010). Sinful and/or possessed? Religious beliefs and mental illness stigma. Journal of Social and Clinical Psychology, 29 (4), 402-437. [ Links ]
World Health Organization (2010). Mental Health and Development: Targeting people with mental health conditions as a vulnerable group. World Health Organization. Geneva, Switzerland. [ Links ]
World Health Organization (2011). Mental Health Atlas 2011. Retreived from: www.who.int [ Links ]
 Dirección para correspondencia:
Dirección para correspondencia:
Dr. Nelson Varas-Días
Universidad de Puerto Rico,
Centro de Investigaciones Sociales, PO
Box 23345, San Juan, PR 00931-3345.
E-mail: nvaras@mac.com
Recibido: 10 de Junio del 2013
Aceptado: 10 de Diciembre del 2013
1E-mail: norka.pf@gmail.com;
2E-mail: icajigas7@gmail.com;
3E-mail: elirivera@stu.psm.edu;
4E-mail: nvaras@mac.com;
5E-mail: asantos@psm.edu;
6E-mail: erosario@psm.edu













