Serviços Personalizados
Journal
artigo
Indicadores
Compartilhar
Boletim - Academia Paulista de Psicologia
versão impressa ISSN 1415-711X
Bol. - Acad. Paul. Psicol. vol.33 no.85 São Paulo dez. 2013
TEORIAS, PESQUISA E ESTUDOS DE CASO
Transtorno de Estresse Pós-Traumático (TEPT) na infância e na adolescência e sua relação com a violência familiar
Post traumatic stress disorder (PTSD) in childhood and adolescence and their relation towards family violence
Trastorno de Estrés Post-Traumático (TEPT) en la infancia y en la adolescencia y su relación con la violencia familiar
Maiara Pereira Cunha1; Lucienne Martis Borges2
Universidade Federal de Santa Catarina – UFSC
RESUMO
O presente artigo, de natureza teórica sobre o Transtorno de Estresse Pós- Traumático (TEPT) na infância e adolescência, tem como objetivo apresentar observações que enfatizam os seguintes aspectos: prevalência do TEPT na infância e adolescência, relação da violência familiar versus TEPT e comorbidades. O TEPT é classificado como um transtorno de ansiedade, e sua prevalência é de 6,5% na população brasileira. A violência familiar e - seja ela física, psicológica, sexual ou negligência - e suas diferentes expressões, podem desencadear o TEPT em crianças e em adolescentes. Além disso, quando se desenvolve o referido transtorno, pode-se apresentar comorbidades, sendo as mais frequentes: transtornos do humor, transtornos de ansiedade e o transtorno de déficit de atenção (TDA) e de comportamento diruptivo (TDACD). Com base nessas observações, é imprescindível refletir sobre as orientações destinadas a crianças e adolescentes na tentativa de minimizar o impacto e sua possível cronificação.
Palavras-chave: TEPT, infância, adolescência.
ABSTRACT
The present theoretical article about Post Traumatic Stress Disorder (PTSD) in childhood and adolescence aimed to present observations which emphasize the following aspects: prevalence of PTSD in childhood and adolescence, relation of family violence X PTSD and comorbidities. The PTSD is classified as an anxiety disorder and its prevalence is of 6,5% in the Brazilian population. Family violence and its different expressions, be it physical, psychological, sexual and/or negligence can initiate PTSD on children and adolescents. Furthermore, when the referred disorder is developed, they may show comorbidities, being the most frequent: Mood Disorders, Anxiety Disorders and Attention Deficit and Diruptive Behavior Disorders. From these observations it is indispensable to think about the necessary referrals destined to children and adolescents in the attempt of minimizing the impact and its possible chronicity.
Keywords: PTSD, childhood, adolescence.
RESUMEN
El presente artículo de tipo teórico, sobre el Trastorno de Estrés Postraumático (TEPT) en la infancia y la adolescencia; tiene como objetivo presentar algunas observaciones que enfatisan los siguientes aspectos: la prevalencia del TEPT en la infancia y la adolescencia, la relación de la violencia familiar versus el TEPT y los trastornos co-mórbidos. El TEPT es clasificado como un trastorno de ansiedad, y su prevalencia es del 6,5% en la población brasileña. La violencia familiar - ya sea física, psicológica, sexual o por negligencia- y sus diferentes expresiones puede desencadenar el TEPT en niños y adolescentes. Por otra parte, cuando se desarrolla el trastorno se puede presentar co-morbilidad, siendo las más comunes: trastornos del estado de ánimo, trastornos de ansiedad y el trastorno de déficit de atención (TDA) y de conducta disruptiva (TDACD). Con base en estas observaciones, es esencial reflexionar sobre las orientaciones a estos niños y adolescentes con el intento de minimizar el impacto y la posibilidad que pueda convertirse en un trastorno de tipo crónico.
Palabras claveS: TEPT, infancia, adolescencia.
Introdução
O histórico do Transtorno de Estresse Pós-Traumático (TEPT) possui suas raízes vinculadas a Hermann Oppenheim (⋆1858 / †1919), neurologista alemão. Ele foi o primeiro especialista a cunhar o termo "neurose traumática", com significação organicista, defendendo que a lesão funcional era o principal desencadeador da síndrome em questão. Assim, a etiologia da "neurose traumática" esteve atrelada a pequenas mudanças moleculares, que ocorriam no sistema nervoso central em decorrência de trauma (Schestatsky, Shansis, Ceitlin, Abreu, & Hauck, 2003; Holdorff, 2011).
Posteriormente, Pierre Janet (⋆1859 / †1947) foi o primeiro a mencionar que a vivência de um trauma tende a ser dissociada psicologicamente. Isto significa que a pessoa, por não conseguir lidar conscientemente com ele, dissocia-o da consciência. No entanto, em alguns momentos da vida, as lembranças traumáticas podem reaparecer, seja na consciência, seja no corpo por meio de paralisias, conversões, entre outras. O trauma torna-se parte constituinte da pessoa que o experienciou, tendo em vista um estado constante de alerta que algumas pessoas podem vivenciar (Van der Kolk, Brown & Van der Hart, 1989).
Mas, afinal, o que vem a ser o trauma, de acordo com essas concepções? Ele não tem origem orgânica e é causado por alguma surpresa, susto, dor física ou vergonha que, dependendo das características pessoais do sujeito, tendem a converter-se naquele sintoma. A representação da palavra trauma remete-se a uma quebra, ou ruptura, a qual é bem esclarecida por Meshulam-Werebe, Andrade e Delouya (2003, p.39), ao afirmarem que o trauma se apresenta e não se representa. Desta maneira, é conceituado como uma dificuldade por parte do sistema psíquico, o qual não consegue, por meio do pensamento associativo, ou reação motora, dar vazão à impressão ou à vivência de dor ao sofrimento emocional.
Na sequência, Sigmund Freud (⋆1856 / †1939) também desenvolveu os conceitos de neurose, neurose traumática e neurose de guerra. No que tange à primeira a que nos interessa, esta é definida com base em um acontecimento impactante, externo à pessoa, com perigo iminente de morte, em que a noção de acidentalidade e de singularidade são imprescindíveis para compreensão do conceito. A noção de acidentalidade está atrelada a algo que não é esperado, e o quesito singularidade faz alusão à pessoa, ou seja, algumas podem ser confrontadas com eventos traumáticos e não o enfrentam (Uchitel, 2011a; Uchitel, 2011b; Borges, 2012).
Anos mais tarde, no início da década de 1970, os psiquiatras americanos Chaim Shatan e Robert J. Lifton realizaram encontros com pacientes que haviam retornado da guerra do Vietnã (Schestatsky e outros, 2003). Em paralelo, leram as obras dos sobreviventes do holocausto e de pacientes que tinham sofrido queimaduras, e elencaram 27 sintomas comuns dos quadros observados de neurose traumática. Em seguida, fundamentados nos prontuários dos pacientes que estavam atendendo (n= 700), ou seja, advindos da guerra do Vietnã, compararam os sintomas aos da neurose traumática.
Pode-se dizer que Schestatsky e outros (2003) sistematizaram os primeiros indícios dos critérios do diagnóstico de TEPT para o DSM-III (1980). Neste diagnóstico não existia ainda a definição de trauma tal como no DSM-IV-TR (2002), bem como não havia a definição de duração entre a exposição e o evento traumático e o desenvolvimento do TEPT. Para ser diagnosticada, a pessoa deveria apresentar um sintoma de reexperienciação, um de sintomas inespecíficos e dois referentes ao embotamento emocional.
Tomando em conta o referido acima, o TEPT pertence à categoria dos transtornos de ansiedade e caracteriza-se pelo quadro clínico que surge após a exposição a um evento traumático, o qual desencadeia sintomas de medo intenso, horror ou impotência (transtornos de ansiedade). O evento traumático pode ter sido vivenciado ou testemunhado, ao envolver morte, ferimento, ameaça real à vida, ou ainda ameaça à integridade física do outro. Sendo assim, Associação de Psiquiatria Americana (APA, 2002) definiu alguns critérios com base em três grandes grupos de sintomas, para o diagnóstico do TEPT, a saber, (1) Revivência do evento traumático, (2) Esquiva persistente aos estímulos que lembrem o evento traumático, e (3) Excitabilidade aumentada.
Por meio do critério (1) - Revivência do evento traumático - citam-se recordações com medo intenso, sonhos aflitivos e episódios de flashbacks, no qual a pessoa sente ou age como se estivesse experienciando novamente o evento traumático. No (2) - Esquiva persistente aos estímulos que lembrem o evento - a pessoa tenta evitar sentimentos, pensamentos, conversas, inclusive locais e pessoas que remetam ao trauma, dificuldades para recordar alguns aspectos significativos, assim como a sensação de se afastar das pessoas e o sentimento de abreviação do futuro. Já com (3) - Excitabilidade aumentada - a pessoa apresenta hipervigilância, dificuldade para ter e manter o sono, irritabilidade ou, ainda, surtos de raiva e dificuldade em se concentrar. Para caracterizar o TEPT, é imprescindível que os sintomas estejam ocorrendo há mais de um mês e causem prejuízo em áreas importantes da vida da pessoa.
Tendo em vista o diagnóstico do TEPT já explicitado, na infância há algumas peculiaridades. A criança pode manifestar, após a exposição a um evento traumático, medo intenso, horror ou impotência e apresentará comportamento agitado ou desorganizado. No critério (2) - sobre a esquiva - o adulto geralmente tem sonhos aflitivos e episódios de flashbacks com o evento. Entretanto, a criança ao sonhar, poderá não identificar o conteúdo do mesmo e os flashbacks são substituídos pela reencenação do evento traumático, por intermédio de brincadeiras com conteúdo recorrentes. Assim como nos adultos, nem todas as crianças que passaram por algum evento traumático, necessariamente, desenvolveram o TEPT. Isto porque fatores ambientais, contextuais, bem como a trajetória de vida da criança, contribuem para o não desenvolvimento do transtorno. Nestes casos, caracterizam-se como crianças resilientes, as quais, embora estivessem em situação de risco, conseguem enfrentá-lo sem apresentar comprometimento psicológico (Marsh & Graham, 2007).
Retornando ao diagnóstico do TEPT, a APA (2002) esclarece o conceito de evento traumático e cita alguns fatores desencadiantes: ataque físico, sexual, assalto à mão armada, roubo, ser tomado como refém, sequestro, tortura, ataque terrorista, ser prisioneiro, desastres naturais, receber diagnóstico de uma doença grave e ou vivenciar acidentes graves, de automóveis, ferimentos, acidentes que aconteceram com pessoas da família ou alguém significativo, morte de ente querido. Podem ser eventos que acontecem com outras pessoas, mas que impactam quem fica a par da situação. Dependendo da proximidade do estressor e da intensidade do mesmo, há mais chances do desenvolvimento do quadro psicopatológico.
Um dos eventos estressores e de importancia, que pode ocasionar o TEPT para as crianças e que será discorrido ao longo do presente artigo é a violência familiar (Borges & Dell'Aglio, 2009; Habigzang, Corte, Hatzenberger, Stroeher & Koller, 2008). Essa é definida como
uso intencional de força física ou poder, sob a forma de ameaça ou real, contra outra pessoa ou contra um grupo ou comunidade, que resulta ou tem grande possibilidade de resultar em dano, morte, prejuízo psicológico, mal desenvolvimento ou privação (Ministério da Saúde, 2002, p.5).
Em 2011, 5.632 casos de violência – de 100 mil atendimentos de crianças e adolescentes na faixa etária entre um a 19 anos de idade, em Santa Catarina – foram notificados ao Sistema de Informação de Agravos e Notificação (SINAN). A região sul apresentou o total de 19.959 notificações, ficando à frente apenas da região sudeste com 46.322. Com base em Waiselfisz (2012), o sexo feminino é o mais atingido pela violência, e o principal local em que o ato ocorre é na residência da vítima. Com relação aos tipos de violência que merecem destaque, 40,5% (n= 21.279) dos casos são de violência física, 20% (n= 10.425) sexual, 17% (n= 8.948) psicológica e 16% (n= 8.275) negligência.
Com base nos apontamentos iniciais e tendo em vista que a relação entre violência familiar e TEPT é pouco estudada no Brasil, o presente artigo torna-se relevante ao trazer essa temática à tona para a produção de novo conhecimento científico. Por isso, serão apresentados os dados da literatura que enfatizam os seguintes aspectos: prevalência do TEPT na infância e adolescência, relação da violência familiar versus o quadro psicopatológico do TEPT e suas comorbidades. Cabe destacar que as pesquisas que serão apresentadas neste artigo são decorrentes de busca nas bases de dados Bireme, Pepsic, Redalyc, Ebsco e Scopus com as palavras-chaves: neurose traumática, estresse pós-traumático, TEPT e criança, TEPT e infância referentes às publicações dos últimos 10 anos. Constatou-se uma produção vertiginosa nos artigos internacionais, sobretudo de pesquisas com enfoque quantitativo. Entretanto, no Brasil, os estudos encontrados com TEPT na infância são incipientes, totalizando-se o total de sete artigos condizentes com o escopo desta pesquisa, sendo que o enfoque quantitativo também é mais encontrado nos estudos brasileiros.
Prevalência do TEPT na infância e adolescência
Para Ximenes, Oliveira e Assis (2009), Borges, Zoltowski, Zucatti e Dell'Aglio (2010), a prevalência da população, em geral, de apresentar alguma vez na vida o TEPT é de aproximadamente 6,5%. Nesta pesquisa, os estudos acerca da prevalência foram organizados da seguinte maneira: a) Eventos intencionais provocados pelo homem (abuso sexual e guerra), b) Eventos não intencionais, provocados pelo homem (acidente de carro e queimaduras intencionais) e c) Eventos provocados pela natureza (furacão, terremoto e tsunami).
No caso do abuso sexual, Borges e Dell'Aglio (2008) focalizaram sintomas tanto emocionais quanto comportamentais, presentes no TEPT e em suas comorbidades. O número de participantes estudados por eles, foi de 16 meninas vítimas de abuso sexual, pertencentes à faixa etária dos 7 aos 13 anos. Enurese (n=7), comportamento sexualizado (n=7), pesadelos (n=7), choro frequente (n=9), medos (n=9) e dificuldades de concentração (n=11), foram os principais sintomas referidos pelas mães e ou cuidadores. Com relação à prevalência do diagnóstico, 10 meninas, ou seja, 62,5% delas responderam aos critérios necessários para o diagnóstico de TEPT; as outras seis apresentavam alguns sintomas, porém insuficientes para que um diagnóstico pudesse ser estabelecido. O critério que se sobressaiu foi a excitabilidade fisiológica aumentada, sobretudo nos sintomas de dificuldade de concentração, hipervigilância, irritabilidade e insônia.
Outro estudo que avaliou a presença de TEPT em meninas, vítimas de abuso sexual, dividiu-as em dois grupos: o primeiro era composto por um grupo entre 9 e 16 anos, e o segundo, de 7 a 13 anos. Os instrumentos utilizados para compreender tal fenômeno, foram: uma entrevista estruturada baseada no DSMIV, denominada de Structured Clinical Interview for DSM Disorders (SCID) (Grupo I, n=40), e o Schedule for Affective Disorders and Schizophrenia for School Aged- Children, Kiddie – Sads (K-SADS-PL) (Grupo II, n=15). Foi possível observar que no Grupo I, 29 crianças foram acometidas pelo transtorno e no Grupo II, 11 meninas apresentaram TEPT, encontrando em ambos os grupos a presença de TEPT em 70% (Habigzang, Borges, Dell'Aglio & Koller, 2010).
Um segundo tópico a ser abordado, de acordo com os eventos intencionais provocados pelo homem, é a guerra. Catani e outros (2009) realizaram um estudo no Afeganistão, precisamente na cidade de Dashti Barchi. O Afeganistão foi governado por 25 anos pelo regime do Talibã, sendo que a insegurança e a violência eram constantes, tornando, por sua vez, as crianças um grupo vulnerável. Os autores investigaram escolares de 7 a 13 anos, os eventos traumáticos aos quais as crianças tinham sido expostas e a prevalência de TEPT. Com relação aos eventos traumáticos, os meninos conviveram diretamente com a guerra, ao presenciarem espancamentos e ao verem corpos massacrados pela cidade. Além disso, foram expostos à violência familiar por meio de agressões físicas e psicológicas e a prevalência de TEPT nesse grupo foi de 26,1%. Catani e outros (2009) inferem que os meninos são os mais atingidos, pois a própria cultura propicia a eles maior liberdade. Já as meninas, cuja prevalência de TEPT é de 14,1%, ficam cerceadas ao entorno da casa, não se expondo tanto quanto os meninos aos eventos traumáticos.
Não só a guerra, mas outros fatores de riscos não intencionais podem culminar no TEPT na infância. No estudo de Stallard, Salter e Velleman (2004), por exemplo, 75 meninos e 83 meninas entre 7 e 18 anos sofreram acidente de carro; após quatro semanas, 46 deles (29,1%) preencheram os critérios para TEPT. As meninas foram mais propensas a desenvolver o transtorno do que os meninos. A maneira como ocorreu o acidente e as consequências dele, tais como: quebrar um osso, ficar vários dias hospitalizados, passar por alguns raios-x, não foram preditoras de TEPT.
Na sequência, Young, Kenardy, Cobham e Kimble (2012) investigaram préescolares, que sofreram queimaduras, a fim de conhecer os impactos decorrentes em crianças entre um e seis anos de idade. Os pais ou cuidadores mencionaram que ao longo do tratamento algumas situações geraram mais impacto para a criança em detrimento de outras, tais como: a dor, trocas de curativos, longa permanência no hospital e, quando necessário, intervenções cirúrgicas. Os autores tentaram mensurar a recuperação das crianças e para isso avaliaram-nas no primeiro mês de internação e as reavaliaram seis meses depois. Desta forma, dividiram-nas em quatros grupos, entre os quais tem-se: I) Resilientes (em nenhum momento apresentaram TEPT); II) Recuperadas (apresentaram sintomas de TEPT apenas no primeiro mês de internação); III) Crônico (casos em que a criança obteve os critérios diagnósticos de TEPT entre o primeiro e sexto mês); e IV) Início Tardio (o TEPT só foi diagnosticado após seis meses do evento estressor).
Sendo assim, no grupo I, as crianças demonstraram características de resiliência em 72% (n= 90); no grupo II, embora tenham apresentado sintomas de TEPT no primeiro mês de internação, quando reavaliadas 18% (n= 22) deixaram de apresentá-los. No grupo III, em 8% (n= 10) o diagnóstico de TEPT perdurou, e no grupo IV 2% (n= 3) apresentaram o diagnóstico tardiamente, ou seja, seis meses após o evento. Os autores concluem que os pré-escolares, vítimas de queimaduras, demonstraram vulnerabilidades, as quais geraram impacto para o seu desenvolvimento. Portanto, percebe-se a importância de avaliar a presença do TEPT em hospitais que atendem essa população, e propor estratégias de intervenção às crianças do grupo III e IV.
Por fim, encontram-se os eventos provocados pela natureza, ou seja, crianças que passaram por situações de desastres naturais, tais como: terremoto, furacão, tsunami e também tenderam a desenvolver TEPT. Demir T., Demir D.E., Alkas, Copur, Dogangun e Kayaalp (2010) investigaram 321 crianças e adolescentes expostas a dois terremotos consecutivos na Turquia, um em agosto e outro em novembro de 1999. Os participantes foram divididos em três grupos por faixas etárias: a) até 6 anos de idade, b) 6 a 12 anos, c) adolescentes acima de 12 anos. No grupo a) observou-se menos o TEPT e mais Transtornos de Adaptação, enquanto no grupo b) e c) houve prevalência do TEPT. Este último diagnóstico foi encontrado principalmente em crianças e adolescentes que residiam nos locais mais próximos ao terremoto e que tiveram suas casas destruídas ou perderam algum familiar ou amigo.
Outro desastre natural investigado foi o furacão Katrina, o qual ocorreu no ano de 2005, em New Orleans, nos Estados Unidos da América. Devido à força do vento, os diques que protegiam a cidade romperam-se, alagando-a. Alguns moradores conseguiram sair a tempo da cidade, mas a maioria, não. Em 2006, um ano após a passagem do furacão, Scheeringa e Zeanah (2008) investigaram 70 crianças entre três e seis anos, vítimas diretas ou indiretas do desastre. Com relação ao grupo de crianças que permaneceu na cidade, 62,5% (n= 24) 319 apresentaram o quadro clínico de TEPT. As que saíram de suas casas também desenvolveram TEPT em 43,5% (n= 46) dos casos. Na tentativa de compreender a alta frequência de TEPT nas crianças que deixaram suas casas, os autores mencionaram o quesito saída e regresso ao lar, isto porque, devido ao incidente, pais e filhos saíram de suas casas e muitos dos filhos ficaram sob os cuidados de parentes. Ao regressarem às suas casas, as crianças se depararam com a vizinhança devastada, suas casas e seus brinquedos destruídos.
Ainda com relação aos desastres naturais, em dezembro de 2004, na Ásia, ocorreu um tsunami e aproximadamente 200 mil pessoas morreram. Pesquisadores do Centro de Estudos de Violência e Estresse Pós-traumático da Noruega souberam que algumas famílias norueguesas haviam presenciado o tsunami, o que os levou as investigar o impacto psicológico advindo do mesmo. Ao total, 183 pais ou cuidadores e 319 crianças participaram do estudo de Dyb, Jensen e Nygaard (2011). Quando observados a respeito dos eventos aos quais foram expostos, 311 crianças e 153 pais estiveram nas áreas atingidas pelo tsunami, 162 crianças e 112 cuidadores presenciaram pessoas feridas; 153 crianças tiveram sua integridade física em risco, enquanto 112 familiares estavam expostos às situações perigosas. Esse estudo sinaliza que os pais que não desenvolveram TEPT ou que apresentaram alguns sintomas do quadro, souberam manejá-lo, e conseguiram proteger suas crianças, não as expondo aos altos níveis de estresse. No entanto, pais e filhos que foram expostos às situações traumáticas, sem que os primeiros apresentassem recursos para lidar com elas, consequentemente viram seus filhos tornaram-se mais propensos ao TEPT.
Conclui-se que os estudos apresentados acerca da temática prevalência devem ser examinados com cautela, pois, de acordo com Mash e Graham (2007), são necessários alguns cuidados, tais como: investigar qual será o transtorno psicológico pesquisado, a idade, a classe social e o sexo dos participantes. Os autores enfatizam a importância da escolha do método e da técnica, já que o resultado pode variar de acordo com o recurso utilizado. Em especial, no caso do TEPT, devem-se ter ressalvas ao interpretar os dados dos artigos, os quais apresentam diferentes eventos traumáticos e, consequentemente, prevalências distintas. Sbardelloto, Schaefer, Justo e Kristensen (2011) ressaltam que os critérios diagnósticos do TEPT são recentes e que estão em constantes reformulações, dificultando estabelecer precisão da prevalência deste quadro clínico.
Relação da violência familiar versus TEPT
A violência é considerada, sobretudo no Brasil, um problema de saúde pública, cujos custos perpassam o sistema de segurança pública, o sistema prisional e o próprio setor da saúde, (Minayo, 2001). É caracterizada como um fenômeno multifacetado e por tal característica deve ser compreendida e abordada de maneira interdisciplinar.
De acordo com Krug, Dahlberg, Mercy, Zwi e Lozano (2002), a violência, para ser estudada e compreendida, foi divida em diversas categorias, entre elas: auto infligida, coletiva e interpessoal. Na primeira, a pessoa direciona a violência a si mesma, como nos casos de ideação e tentativa de suicídio, inclusive contemplando o auto abuso, no qual se encontram as auto mutilações. Em contrapartida, a violência coletiva ocorre por meio de atos violentos políticos e econômicos, pertencentes ao contexto macro-social. Por violência interpessoal, segundo o Ministério da Saúde no Brasil entende-se como (2002), intrafamiliar e a comunitária. Na intrafamiliar, o agressor não precisa ter consanguinidade com a vítima. Prejudica o bem-estar físico, psicológico e a liberdade da vítima. Já a violência comunitária se dá no contexto social, atingindo conhecidos e desconhecidos.
Tendo em vista o conceito de violência intrafamiliar, Minayo (2001) divide-a em quatro tipos de expressões, sendo elas: física, sexual, psicológica e a negligência. Com maior importância circunscreve-se nesses tipos a violência à infância e à adolescência, cuja medida é objeto de analise, na presente pesquisa. Baseia-se este posicionamento na afirmação de Rocha e Moraes (2011) que, para eles, a fragilidade da criança e sua dependência dos demais estará sujeita a ser objeto de agressividade.
No ano de 2011, Waiselfisz (2012) constatou que a violência física é o tipo mais frequente, e atinge crianças e adolescentes entre 01 e dezenove anos. Da amostra de 100 mil atendimentos, 21.279 deles são de violência física, correspondendo a 40,5% do total. As meninas são as principais vítimas, sobretudo as de um a quatro anos de idade. Os principais agressores são os pais, compreendidos pelo pai e ou padrasto, mãe e ou madrasta. Na violência física, o uso da força física objetiva causar desde uma leve sensação de dor e ou ferimento até a tentativa de assassinato. O Ministério da Saúde do Brasil (2002) afirma que na violência física a relação de poder entre agressor e vítima tende a ocorrer por meio de chutes, mordidas, socos, queimaduras, tapas, obrigarem a vítima a ingerir alimentos, álcool e substâncias ilícitas e atingindo até estrangulamento.
Nessa mesma vertente, Martins e Mello-Jorge (2009) já considerava que o principal agressor, no caso da violência física, é o pai, bem como as principais vítimas são as do sexo feminino. Esse estudo menciona que crianças, entre quatro a seis anos, sofrem muito com a violência física paterna e, ao se tornarem adolescentes, o tipo de violência praticada pelo pai tende a mudar. Uma das explicações dos autores refere-se ao fato de que o adolescente adquire força e geralmente desenvolve alternativas para se proteger do adulto, o que não é possível quando se é criança.
Cabe ressaltar que a violência física, muitas vezes, é utilizada pelos familiares para repreender a criança pelo mau comportamento. Pais que sofreram violência física na infância geralmente a reproduzem em seus filhos; além disso, há outros fatores concomitantes que podem facilitar a prática de tal violência, tais como: pais rígidos, abuso de substância lícita e/ou ilícita por parte deles e também da vulnerabilidade social (Sagim, 2008; Frota, Martins, Gonçalves, Filho & Casimiro, 2011).
Segundo Minayo (2001), outro tipo de violência observada é a sexual. Esta se caracteriza por todo jogo sexual ou ato, entre um ou mais adultos, e envolve uma criança ou adolescente. E de natureza heterossexual ou homossexual, com o objetivo de estimular a vítima sexualmente, assim como, conseguir estímulo para si ou outra pessoa. Destaca-se que uma das formas de violência sexual, que atinge crianças e adolescentes de maneira impactante para o seu desenvolvimento, é o abuso sexual. De acordo com Krug e outros (2002), ele ocorre quando uma criança ou adolescente pratica atividade sexual; porém, em decorrência de seu precário desenvolvimento cognitivo, é incapaz de compreender e autorizar a situação. O adulto, geralmente, estabelece com a criança uma relação de confiança e até mesmo de força, com intuito de obter gratificação sexual.
O abuso sexual pode acontecer em dois contextos distintos: extrafamiliar ou familiar. No âmbito extrafamiliar, o agressor, por vezes, é alguém conhecido, mas na grande maioria dos casos é desconhecido para vítima. Todavia, o abuso que acontece com mais frequência se dá na esfera familiar, e o agressor pode ter parentesco com a vítima ou não. O abuso sexual geralmente não vem sozinho, ou seja, com ele outros tipos de violência interatuam (Machado, Lueneberg, Régis & Nunes, 2005; Habigzang & Koller, 2011).
As autoras supracitadas continuam afirmando que o abuso intrafamiliar é cometido predominantemente, pelo padrasto ou pai biológico, e na casa da família. Um ano é, geralmente, o tempo que transcorre entre o abuso até o relato da criança para alguém de confiança. As meninas, de cinco a dez anos de idade, são as principais vítimas e geralmente procuram suas mães para pedir ajuda. As crianças que passam por essa situação em geral, desenvolvem transtornos psicológicos. Entre esses se destacam: transtorno do humor, diruptivos ou de ansiedade. Para Habigzang e outros, (2008), Borges e Dell'Aglio (2009), Serafim e outros (2011), crianças vítimas de abuso sexual que passaram por avaliação psicológica tendem a apresentar desde alguns sintomas até o quadro clínico completo de TEPT.
Kugler e outros, (2012) complementam a aformação anterior, que crianças que sofreram abuso sexual tendem a apresentar mais sintomas de somatização do que outras que passaram por abandono, negligência, violência física e ou psicológica. Os sintomas somáticos referidos pelos autores em seu estudo, foram: tontura, nervosismo, dores no peito, tremor, sensação de estranhamento, inquietação, dores estomacais, coração acelerado, suor e mãos trêmulas.
Kugler e outros (2012) investigaram 161 participantes entre oito e 17 anos, residentes em um abrigo. As crianças eram avaliadas entre o terceiro e sexto mês após sua chegada a instituição, sendo utilizados os instrumentos: Checklist dos Sintomas Traumáticos para Crianças (TSCC) e Escala Multidimensional de Ansiedade para Crianças e Inventário de Depressão Infantil (CDI). Os principais resultados sinalizam que as meninas (n=72) apresentaram mais tonturas e dores estomacais, e os meninos (n=89) mais inquietação. Em 95,2% dos casos, as crianças mencionaram, pelo menos, um sintoma somático. Tais sintomas foram correlacionados positivamente, com a pontuação total do CDI, e com as subescalas de ansiedade do TSCC para estresse pós-traumático, depressão, raiva e dissociação.
Beltran (2009) dividiu em cinco grupos as possíveis consequências, a médio prazo, do abuso sexual para crianças, a saber: 1ª Problemas emocionais, 2ª Problemas cognitivos e rendimento acadêmico, 3ª Problemas de relacionamento, 4ª Problemas funcionais e 5ª Problema de conduta. No primeiro conjunto de problemas, engloba sintomas de estresse pós-traumático, de depressão e ansiedade, além de somatizações e baixa auto estima. No segundo, em muitos casos, afeta a capacidade de a criança manter a atenção e, consequentemente, dificulta a evocação dos conteúdos escolares. Com o terceiro conjunto, há a presença de dificuldades de relacionamento com adultos e até mesmo entre pares, em decorrência da ruptura na confiança com outras pessoas, além de tendência ao isolamento social. Já no quarto grupo, estão relacionados às causas físicas que se manifestam na alimentação, no sono e na perda do controle dos esfíncteres. Com o quinto e último grupo de problemas, a vítima tende a demonstrar comportamento sexualizado, não condizente com sua idade e / ou agressividade.
Por sua vez, Beltran (2010) investigou as consequências, a longo prazo, do abuso sexual. Constatou, a presença do Transtorno de Ansiedade, sobretudo o TEPT, transtornos do humor; (depressão e bipolaridade); transtornos da alimentação; (bulimia e anorexia nervosa) (Paraventi e outros, 2011); incluiram transtornos somatoformes (somático e conversivo); transtorno dissociativo, transtorno relacionado a substâncias; abuso delas e dores pélvicas.
Com relação à violência psicológica, esta pode ocorrer nos momentos em que há ações ou até mesmo omissões, as quais podem lhe causar dificuldades à auto estima, ao seu desenvolvimento e à sua identidade. Entre o rol de ações que caracterizam a violência psicológica encontram-se: humilhação, desvalorização, isolamento dos amigos e familiares, ameaça, ridicularização, entre outros. A violência psicológica, por não deixar marcas visíveis no corpo das crianças; tornase, na maioria dos casos, difícil de ser identificada e a percepção por parte da criança de que esteja sofrendo violência psicológica é bastante dificultosa (Ministério da Saúde do Brasil, 2001). Consequentemente, o diagnóstico ou o número de notificações acerca desse tipo de violência é bastante reduzido. A mãe é considerada a principal agressora nos episódios de violência psicológica e física. Um das explicações seria o fato de ela permanecer mais tempo com seus filhos pequenos e são expostas a um maior nível de estresse e descontrole. Por conseguinte, ameaças, tapas e gritos são utilizados pela mãe, como forma de solucionar conflitos familiares (Rocha & Moraes, 2011).
Outro tipo de violência também deletério para crianças e adolescentes, e cometido na sua grande maioria pelas mães, é a negligência. Essa ocorre quando há omissão de cuidados, negando-se à criança condições básicas e imprescindíveis para o seu desenvolvimento, seja no âmbito da educação, moradia, saúde ou afeto (Krug e outros, 2002). Para Graham-Bermann, e outros, (2012), préescolares entre quatro e seis anos, que conviveram com a violência dentro de casa, apresentaram mais chances de desenvolver sintomas e diagnóstico de TEPT, ou seja, sintomas de ansiedade, medo e regressão nos comportamentos aprendidos. Quando as crianças, além de presenciarem a violência familiar, são expostas a outros eventos traumáticos, tais como o abuso sexual, acidentes graves de carro e assalto, o risco de desenvolver TEPT aumenta.
Ximenes, Oliveira e Assis (2009), em consonância com as autoras supracitadas, reforçam o impacto da violência sobre o desenvolvimento infantil, sobretudo quando há acúmulo de situações traumáticas que, por conseguinte, aumentam as chances de surgirem sintomas relativos ao TEPT. A violência severa e a agressão verbal cometidas pela mãe ao filho, bem como a violência severa do pai para com a mãe são tidas como eventos traumáticos familiares, que podem contribuir para o desenvolvimento do transtorno. Por fim, as autoras compararam famílias de crianças com rede de apoio externa à família, e famílias com a ausência dessa rede. Constataram que as famílias de crianças com sintomas de TEPT tendem a apresentar uma rede de apoio fragilizada, caracterizada pela falta de amigos e vizinhos.
Por tais razões, Costa e Bigras (2007), Habigzang e outros, (2011) apontam para a importância das redes de apoio no contexto da violência familiar. O fato de a família ouvir e levar em consideração o discurso da criança, realizar a denúncia e afastar a vítima do agressor resulta em estratégias salutares à pequena. Por meio das políticas públicas, outras redes de combate à violência podem ser ativadas, tais como: a escola, o conselho tutelar, o serviço de saúde, a promotoria e juizado da infância e o abrigo. Contudo, há carência de coesão entre as estratégias dos diversos setores implicados, no que diz respeito à diminuição do tempo entre gestos violentos, o aparecimento de sintomas e o atendimento às vítimas.
Comorbidades
De acordo Marcelli (1998/ 2007, p. 229), a comorbidade é compreendida como a "associação a outros tipos de psicopatologias". Desta maneira, na tabela abaixo encontram-se estudos acerca do TEPT na infância, com seus respectivos autores como também, objetivos, metodologias, participantes e comorbidades.
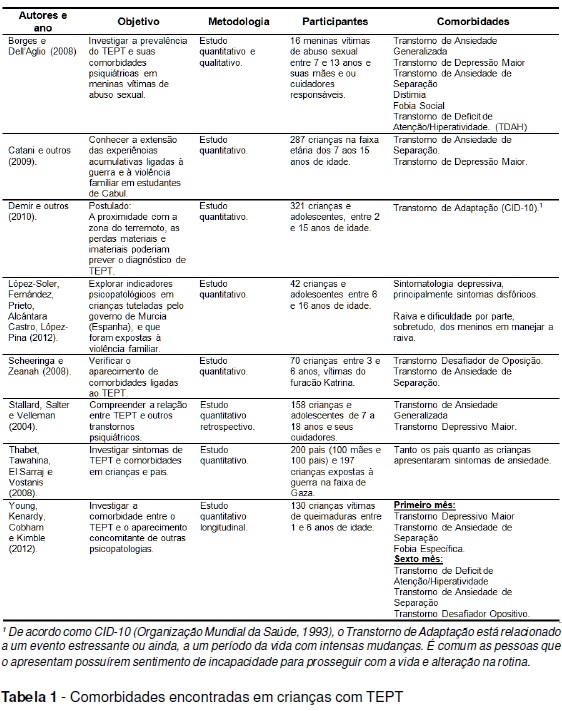
Portanto, com base na tabela 1, observa-se concentração de estudos com metodologias quantitativas com objetivos e participantes diferentes, tendo, em comum a investigação das comorbidades como consequência do TEPT. Entre essas, as mais citadas estão relacionadas aos Transtornos do Humor, Transtornos de Ansiedade e o Transtorno de Deficit de Atenção e de Comportamento Diruptivo.
Considerações Finais
Por meio dessa pesquisa teórica e bibliográfica pretendeu-se apresentar dados da literatura que enfatizam os aspectos referentes à prevalência de TEPT na infância e adolescência, a relação da violência versus quadro psicopatológico do TEPT e suas comorbidades. Deste modo, resgatou-se brevemente o histórico do TEPT até sua classificação e sistematização no DSM-IV-TR.
Com relação à prevalência do transtorno, diferentes estudos foram citados neste trabalho demonstrando que elas tendem a variar de acordo com a amostra e metodologia utilizada. Por isso, ao observar as prevalências, é importante ter cuidado e compreendê-las de acordo com o estudo e suas peculiaridades, embora haja consenso de que o TEPT possa ocorrer, alguma vez na vida, em 6,5% da população em geral.
A violência familiar, por sua vez, é caracterizada como um problema de ordem macrossocial, que atinge diferentes camadas sociais. Por si só, tal fenômeno pode expor crianças e adolescentes a problemas comportamentais e até mesmo, ao desenvolvimento do TEPT. No entanto, o acúmulo de situações traumáticas torna – os vulneráveis a um possível desenvolvimento do quadro psicopatológico do TEPT. Contudo, é importante ter cautela com a informação a respeito do acúmulo de situações traumáticas, pois dependerá, também, de fatores intrínsecos à criança ou ao adolescente e a fatores do contexto. Será, portanto, a combinação desses elementos que proporcionará maior vulnerabilidade ou até mesmo resiliência. Além disso, o manejo por parte dos pais ou cuidadores com relação à situação traumática, pode facilitar ou impactar o desenvolvimento do quadro clínico. Por fim, as comorbidades mais comuns nas crianças ou adolescentes que apresentam o TEPT são: Transtornos do Humor, Transtornos de Ansiedade e o Transtorno de Deficit de Atenção e de Comportamento Diruptivo.
Portanto, com base nos conhecimentos elucidados, torna-se fundamental a busca pelos encaminhamentos necessários às crianças e ou aos adolescentes vítimas de violência familiar, objetivando o manejo adequado na tentativa de minimizar os impactos na própria infância ou adolescência e, por conseguinte, na vida adulta.
Referências
• Associação de Psiquiatria Americana (2002). Manual diagnóstico e estatístico de transtornos mentais: DSM-IV-TR. Porto Alegre: Artmed. [ Links ]
• Beltran, N. P. (2009). Consecuencias psicológicas iniciales del abuso sexual infantil. Papeles del Psicólogo, 30(2), 135-144. [ Links ]
• Beltran, N. P. (2010). Consecuencias psicológicas a largo plazo del abuso sexual infantil. Papeles del Psicólogo, 31(2),191-201. [ Links ]
• Borges, G. M. (2012). Fundamentos da neurose traumática. In G. M. Borges. Neurose traumática: fundamentos e destinos. Curitiba, Juruá, p.17-35. [ Links ]
• Borges, J. L. & Dell'Aglio, D. D. (2008). Abuso sexual infantil: indicadores de risco e consequências no desenvolvimento de crianças. Revista Interamericana de Psicologia, 42(3), 528-536. [ Links ]
• Borges, J. L. & Dell'Aglio, D. D. (2009). Funções cognitivas e transtorno de estresse pós-traumático (TEPT) em meninas vítimas de abuso sexual. Athelia, (29), 88-102. [ Links ]
• Borges, J. L., Zoltowski, A. P. C., Zucatti, A. P. N. & Dell'Aglio, D. D. (2010). Transtorno de estresse pós-traumático (TEPT) na infância e na adolescência: prevalência, diagnóstico e avaliação. Avaliação Psicológica, 9(1), 87-98. [ Links ]
• Catani, C., Schauer, E., Elbert, T., Missmahl, I., Bette, Jean-Paul., & Neuner, F. (2009). War trauma, child labor, and family violence: life adversities and PTSD in a sample of school children in Kabul. Journal of Traumatic Stress, 22(3), 163–171.
• Costa, M. C. O. & Bigras, M. (2007). Mecanismos pessoais e coletivos de proteção e promoção da qualidade de vida para a infância e adolescência. Ciência & Saúde Coletiva, 12(5), 1101-1109. [ Links ]
• Demir, T., Demir, D. E., Alkas, L., Copur, M., Dogangun, B. & Kayaalp. L. (2010). Some clinical characteristics of children who survived the Marmara earthquakes. European Child & Adolescent Psychiatry, (19), 125–133.
• Dyb, G., Jensen, T. K & Nygaard, E. (2011) Children's and parents' posttraumatic stress reactions after the 2004 tsunami. Clinical Child Psychology and Psychiatry, 16(4), 621–634.
• Frota, M. A., Martins, H. F. C., Gonçalves, L. M. P., Filho, O. A. S. & Casimiro, C. F. (2011). Percepção da criança acerca da agressão física intrafamiliar. Ciência Cuidado e Saúde, 10(1), 44-50. [ Links ]
• Graham-Bermann, S. A., Castor, L. E., Miller, L. E. & Howell, K. H. (2012). The impact of intimate partner violence and additional traumatic events on trauma symptoms and PTSD in preschool-aged children. Journal of Traumatic Stress, (25), 393-400. [ Links ]
• Habigzang, L. F., Borges, J. L., Dell'Aglio, D. D., Koller, S. H. (2010). Caracterização dos sintomas do transtorno de estresse pós-traumático (TEPT) em meninas vítimas de abuso sexual. Psicologia Clínica, 22(2), 27-44. [ Links ]
• Habigzang, L. F., Corte, F. D., Hatzenberger, R., Stroeher, F. & Koller, S. H. (2008). Avaliação psicológica em casos de abuso sexual na infância e adolescência. Psicologia: Reflexão e Crítica, 21(2), 338-344. [ Links ]
• Habigzang, L. F. & Koller, S. H. (2011). Abuso sexual contra crianças e adolescentes: Aspectos conceituais e estudos recentes. In L. F. Habigzang & S. H. Koller. (Orgs). Intervenção psicológica para crianças e adolescentes vítimas de violência sexual: manual de capacitação de profissionais. São Paulo: Casa do Psicólogo. (pp. 11-34). [ Links ]
• Habigzang, L. F., Ramos, M. da S. & Koller, S. H. (2011). A revelação de abuso sexual: as medidas adotadas pela rede de apoio. Psicologia: Teoria e Pesquisa, 27(4), 467-473. [ Links ]
• Holdorff, B. (2011). The fight for 'traumatic neurosis', 1889–1916: Hermann Oppenheim and his opponents in Berlin. History of Psychiatry, 22(4), 465- 476.
• Krug, E. G., Dahlberg, L. L., Mercy, J. A., Zwi, A. B. & Lozano, R. (2002). Relatório mundial sobre violência e saúde. Genebra, Organização Mundial da Saúde. [ Links ]
• Kugler, B. B., Bloom, M., Kaercher, L. B., Truax T. V. & Storch, E. A. (2012). Somatic symptoms in traumatized children and adolescents. Child Psychiatry & Human Development, (43), 661-673. [ Links ]
• López-Soler, C., Fernández, M. V., Prieto, M, Alcántara, V., Castro, M., López- Pina, J. A. (2012). Prevalencia de las alteraciones emocionales en una muestra de menores maltratados. Anales de Psicología, 28(3), 780-788. [ Links ]
• Machado, H. B., Lueneberg, C. F., Régis, E. I., Nunes, M. P. P. (2005). Abuso sexual: diagnóstico de casos notificados no munícipio de Itajaí/ SC, no período de 1999 a 2003, como instrumento para intervenção com famílias que vivenciam situações de violência. Texto Contexto Enferm, 14, 54-63. [ Links ]
• Marcelli, D. (2007). Estados ansiosos, sintomas e organização neurótica. (Chittoni, P. R. trad.). In: D. Marcelli. Manual de psicopatologia da infância de Ajuriaguerra. Porto Alegre: Artemed, p. 227-248.(original publicado em 1998). [ Links ]
• Marsh, E. J. & Graham, S. A. (2007). Psicopatologia e tratamento do transtorno de estresse pós-traumático. In V. E. Caballo & M. A. Simón. Manual de psicologia clínica infantil e do adolescente. São Paulo: Santos Editora, p. 30-51. [ Links ]
• Martins, C. B. G. & Mello Jorge, M. H .P. (2009). Violência física contra menores de 15 anos: estudo epidemiológico em cidade do sul do Brasil. Revista Brasileira Epidemiologia, 12(3), 325-337. [ Links ]
• Meshulam-Werebe, D., Andrade, M. G. de O. & Delouya, D. (2003). Transtorno de estresse pós-traumático, o enfoque psicanalítico. Revista Brasileira de Psiquiatria, (25) 37-40. [ Links ]
• Minayo, M. C. de S. (2001). Violência contra crianças e adolescentes: questão social, questão de saúde. Revista Brasileira Saúde Materno Infantil, 1(2), 91-102. [ Links ]
• Ministério da Saúde (2001). Violência intrafamiliar: orientações para a prática em serviço. Brasília, DF: Ministério da Saúde. [ Links ]
• Ministério da Saúde (2002). Violência intrafamiliar: orientações para a prática em serviço. Brasília, DF: Ministério da Saúde. [ Links ]
• Organização Mundial da Saúde. (1993). Classificação de transtornos mentais e de comportamento da CID-10: descrições clínicas e diretrizes diagnósticas. Porto Alegre: Artmed. [ Links ]
• Paraventi, F., Claudino, A. M., Morgan, C. M. & Mari, J. J. (2011). Estudo de caso controle para avaliar o impacto do abuso sexual infantil nos transtornos alimentares. Revista Psiquiatria Clínica, 38(6), 222-226. [ Links ]
• Rocha, P. C. X. & Moraes, C. L. (2011). Violência familiar contra a criança e perspectivas de intervenção do Programa Saúde da Família: a experiência do PMF/Niterói (RJ, Brasil). Ciência & Saúde Coletiva, 16(7), 3285-3296. [ Links ]
• Sagim, M. B. (2008). Violência doméstica observada e vivenciada por crianças e adolescentes no ambiente familiar. Dissertação de Mestrado. Universidade de São Paulo, Ribeirão Preto, SP. [ Links ]
• Sbardelloto, G., Schaefer, L. S., Justo, A. R., Kristensen, C. H. (2011). Transtorno de Estresse Pós-Traumático: evolução dos critérios diagnósticos e prevalência. Psico-USF, 16(1), 67-73. [ Links ]
• Scheeringa, M. S. & Zeanah, C. H. (2008). Reconsideration of harm's way: onsets and comorbidity patterns of disorders in preschool children and their caregivers following Hurricane Katrina. Journal of Clinical Child & Adolescent Psychology, 37(3), 508-518. [ Links ]
• Schestatsky, S., Shansis, F., Ceitlin, L. H., Abreu, P. B. S. & Hauck, S. (2003). A evolução histórica do conceito de estresse pós-traumático. Revista Brasileira de Psiquiatria, 1(25), 8-11. [ Links ]
• Serafim, A. de P., Saffi, F., Achá, M. F. F., Barros, D. M. de (2011). Dados demográficos, psicológicos e comportamentais de crianças e adolescente vítimas de abuso sexual. Revista Psiquiatria Clínica, 38(4), 143-147. [ Links ]
• Stallard, P., Salter, E. & Velleman, R. (2004). Postraumatic stress disorder following road traffic accidents. European Child & Adolescent Psychiatry, (13), 172-178. [ Links ]
• Thabet, A. A., Tawahina, A. A., El Sarraj, E. & Vostanis, P. (2008). Exposure to war trauma and PTS among parents and children in the Gaza strip. European Child & Adolescent Psychiatry, (17), 191-199. [ Links ]
• Uchitel, M. (2011a). O trauma: uma etiologia para neurose. In M. Uchitel. Neurose traumática: uma revisão do conceito de trauma. 3 ed. São Paulo: Casa do Psicólogo. (pp. 25-50). [ Links ]
• Uchitel, M. (2011b). A neurose traumática e as mudanças do conceito de trauma, a partir de 1897, na obra freudiana. In M. Uchitel. 3 ed. Neurose traumática: uma revisão do conceito de trauma. São Paulo: Casa do Psicólogo. (pp. 51-100) [ Links ]
• Van der Kolk, B. A., Brown, P. & Van der Hart, O. (1989). Pierre Janet on posttraumatic stress. Journal of Traumatic Stress, 2(4), 365-378. [ Links ]
• Waiselfisz, J. J. (2012). Atendimento por violências no SUS. In J. J. Waiselfisz. Mapa da violência 2012, crianças e adolescentes do Brasil. FLACSO Brasil: Rio de Janeiro. (pp. 62-73) [ Links ]
• Ximenes, L. F., Oliveira, R. de V. C. de. & Assis, S. G. de. (2009). Violência e transtorno de estresse pós traumático na infância. Ciência & Saúde Coletiva, 14(2), 417-433. [ Links ]
• Young, A. C. de, Kenardy, J. A., Cobham, V. E. & Kimble, R. (2012). Prevalence, comorbidity and course of trauma reactions in young burn-injured children. Journal of Child Psychology and Psychiatry, 53(1), 56–63.
Recebido: 25/06/2013
Corrigido: 08/07/2013
Enviado a Parecerista: 16/07/2013
Aceito: 08/10/2013
1 Psicóloga do Programa de Pós-Graduação em Psicologia - Departamento de Psicologia da UFSC. Contato: Centro de Filosofia e Ciências Humanas. Campus Universitário Trindade, CEP: 88040- 500, Florianópolis – SC - Brasil. Tel/Fax: (48) 3721-9984. E-mail: maiara_pereira@yahoo.com.br
2 Psicóloga. Profa. Drª. em Psicologia - Programa de Pós-Graduação em Psicologia, Departamento de Psicologia da UFSC. Contato: Centro de Filosofia e Ciências Humanas. Campus Universitário Trindade, CEP: 88040-500, Florianópolis – SC - Brasil. Tel/Fax: (48) 3721-9984. E-mail: lucienne.borges@ufsc.br














