Serviços Personalizados
Journal
artigo
Indicadores
Compartilhar
Mental
versão impressa ISSN 1679-4427
Mental vol.9 no.16 Barbacena jun. 2011
ARTIGOS
O fenômeno da reinternação: um desafio à Reforma Psiquiátrica
The phenomenon of "revolving door": a challenge to the Psychiatric Reform
Cíntia Guedes BezerraI; Magda DimensteinII
IPsicóloga Social da Pró-Reitoria de Assuntos Estudantis da Universidade Federal do Rio Grande do Norte (UFRN), Mestre em Psicologia pelo PPGPsi da UFRN
IIDoutora em Saúde Mental pela Universidade Federal do Rio de Janeiro (UFRJ), Professora do Departamento de Psicologia da UFRN, Pesquisadora do CNPq
RESUMO
O fenômeno da reinternação em hospital psiquiátrico, conhecido na literatura como "revolving door", é de altíssima incidência na maioria das instituições, indicando a relevância de conhecer suas causas e pensar estratégias que o evitem. Objetivou-se avaliar as reinternações no Hospital Dr. João Machado (HJM), em Natal, RN, bem como identificar os efeitos da proposta de alta assistida desse hospital. Realizaram-se leituras dos prontuários de usuários que passaram pela alta assistida do HJM e entrevistas abertas com profissionais, além de uma revisão bibliográfica acerca da reinternação psiquiátrica, a fim de elucidar o que a literatura tem encontrado. Constatou-se que o projeto enfrenta alguns entraves e que a estratégia de dar assistência após a alta hospitalar, garantindo uma atenção continuada e inserida no meio social e familiar, é fundamental na tentativa de evitar a reinternação.
Palavras-chave: Saúde Mental; Reforma Psiquiátrica; reinternação; alta-assistida; reinserção social.
ABSTRACT
The phenomenon of rehospitalization in a psychiatric hospital, known in the literature as "revolving door", has a high incidence in the majority of the institutions. Knowing the causes of that phenomenon and thinking about strategies to enable its rupture are pertinent worries. On this path, the present research was developed, seeking to evaluate the "revolving door" on a psychiatric hospital - the Dr. João Machado Hospital (HJM), in the city of Natal, Rio Grande do Norte, Brazil - and the effects of the proposal of a assisted discharge in this hospital. The handbook of the patients who were submitted to the assisted discharge was read and interviews with professionals were carried out. In addition, it was made a literature review about the psychiatric rehospitalization to elucidate what the literature has found. In the end, it was possible to detect problems that evolve this follow-up and it was verified that the strategy of assisting the patient on the after-discharge, giving him/her appropriate and continuing attention in the social and familiar environment is fundamental to avoid the "revolving door".
Keywords: Mental health; Psychiatric Reform; revolving door; assisted-discharge; social reintegration.
1 INTRODUÇÃO
O modelo de assistência psiquiátrica oferecido no Brasil no final da década de 1970 sofreu influência dos princípios de desinstitucionalização vigentes na Europa, principalmente na Itália, onde o médico psiquiatra Franco Basaglia (1985) liderou o movimento de crítica e reformulação da assistência oferecida aos portadores de transtornos mentais. Tal movimento reverberou no Brasil com a proposição da Reforma Psiquiátrica, a qual possibilitaria a garantia de direitos humanos ao portador de transtorno mental por meio de uma atenção centrada na comunidade e da reinserção no meio social e familiar (AMARANTE, 1996).
Trata-se da tentativa de oferecer uma atenção diferenciada que possibilite a ruptura com os estigmas e estereótipos vinculados à doença mental. Neste sentido, destaca-se a criação dos novos equipamentos sociais - os serviços substitutivos - para acolher os portadores de transtornos mentais, como as Unidades Psiquiátricas em Hospitais Gerais (UPHG), os Centros de Atenção Psicossocial (CAPS), que buscam oferecer assistência paralela à reinserção do usuário à vida social, e os Serviços Residenciais Terapêuticos (SRT), caracterizados como moradias inseridas na comunidade para usuários com transtornos mentais egressos de internações psiquiátricas de longa permanência com dificuldade de integração familiar, moradia e reinserção social (MACHADO, 2005). Deste modo, os hospitais psiquiátricos deixaram de ser a única referência no trato com a saúde mental, repassando-se o cuidado para mecanismos extra-hospitalares com a intenção de diminuir o número de internações. Houve, com isso, uma mudança no destino tanto dos recursos humanos quanto financeiros, antes substancialmente destinados aos centros hospitalares, passando agora para a rede de atenção psicossocial.
A ênfase nos mecanismos extra-hospitalares culminou na inversão da pirâmide financeira. É sabido que os gastos hospitalares já chegaram a 93,14% no ano de 1997; já em 2008, o Sistema Único de Saúde (SUS) destinou 48,67% para os gastos hospitalares e 51% para ações extra-hospitalares no território (BRASIL, 2009). Essas mudanças entre o aparato hospitalocêntrico e a rede extra-hospitalar podem ser vistas também com a progressiva diminuição de leitos psiquiátricos e o aumento do número de serviços substitutivos no país. Esse fato apresenta-se em conformidade com os objetivos do governo brasileiro em relação à Reforma Psiquiátrica, dentre os quais figuram: reduzir progressivamente os leitos psiquiátricos; qualificar, expandir e fortalecer a rede extra-hospitalar; incluir as ações da saúde mental na atenção básica e promover direitos de usuários e familiares incentivando a participação no cuidado.
O Rio Grande do Norte ocupa a oitava colocação no ranking da cobertura CAPS/100.000 habitantes por Unidade da Federação (PORTAL SAÚDE, 2006), contando com mais de 25 CAPS em todo o seu território. Observa-se, ainda, de acordo com o Governo do Estado e a Secretaria de Saúde Pública (SESAP), a disponibilidade de 783 leitos psiquiátricos. Destes, 160 são do Hospital Dr. João Machado (Natal); 220 da Casa de Saúde Severino Lopes (Natal); 131 da Clínica Santa Maria (Natal); 200 leitos da Casa de Saúde São Camilo de Lellis (Mossoró) e, para finalizar, 72 do Hospital Psiquiátrico Milton Marinho, Caicó (PORTAL DA SECRETARIA DE ESTADO DA SAÚDE PÚBLICA, 2008).
Avanços podem ser observados no Rio Grande do Norte, como a existência em Natal de 35 Unidades de Saúde da Família, 5 CAPS (2 CAPS II, 2 CAPSad e 1 CAPSi)1 (BRASIL, 2002); um ambulatório de Saúde Mental (BRASIL, 1992)2; um ambulatório de Prevenção e Tratamento de Tabagismo, Álcool e Outras Drogadições (APTAD)3; além de dois SRTs e a discussão por meio da SESAP do projeto de implantação de mais de 60 leitos psiquiátricos em hospitais gerais. Também se pode dar destaque a outras ferramentas na luta antimanicomial, como o apoio da Atenção Básica em Saúde Mental4 e o Núcleo de Apoio à Saúde da Família (NASF)5, com o último tornando-se um forte instrumento, visando apoiar as ações das Unidades de Saúde da Família6 (PORTAL DA SAÚDE, s/d) no atendimento às comunidades.
Diante disso, pode-se dizer que, apesar dos obstáculos que ainda persistem, o percurso da Reforma Psiquiátrica já se apresenta de forma concreta, sendo uma realidade em construção. Nessa direção, observa-se que o Hospital Dr. João Machado (HJM) tem buscado avançar nos princípios da Reforma Psiquiátrica por meio, por exemplo, da implantação do projeto de alta-assistida, que visa dar assistência ao portador de transtorno mental no momento após a alta hospitalar, com o intuito de evitar as reinternações e de garantir continuidade no tratamento. Considerando-se a importância desse projeto no cenário local, buscou-se investigá-lo, avaliando seus efeitos no fenômeno da reinternação. Antes de expor o projeto, apresenta-se brevemente o HJM.
2 O HOSPITAL DR. JOÃO MACHADO
O HJM foi inaugurado no ano de 1957, no Bairro de Morro Branco em Natal, RN. É uma instituição hospitalar pública de referência na assistência psiquiátrica para o Estado e está classificado como de média complexidade no SUS. Foi construído dentro dos moldes da psiquiatria asilar, modelo característico da época; todavia, na década de 1990, passou a sofrer influência das lutas sociais já iniciadas pelo movimento da reforma sanitária brasileira. O hospital está hoje inserido no processo de Reforma Psiquiátrica e de questionamento de suas práticas, buscando participar das discussões acerca das novas formas de atenção à Saúde Mental em curso no país.
A assistência psiquiátrica no HJM vem sendo realizada por equipe multidisciplinar envolvendo médicos (psiquiatra e clínico geral), psicólogo, enfermeiro, técnico/auxiliar de enfermagem, nutricionista, assistente social, terapeuta ocupacional e farmacêutico. Funciona nas seguintes modalidades: 1) pronto socorro com regime intensivo que atende às emergências e casos de urgência clínica e psiquiátrica; 2) ambulatório que realiza atendimentos individuais psiquiátricos previamente agendados e 3) enfermarias, nas quais ocorrem os internamentos, bem como o alojamento dos moradores, que se subdividem em alas masculina e feminina. As internações se distribuem no pronto socorro e nos pavilhões masculino e feminino, totalizando uma média de 160 leitos (SOUZA et al., 2006).
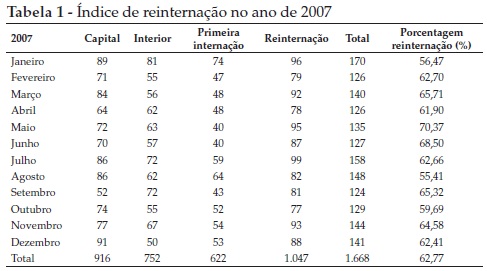
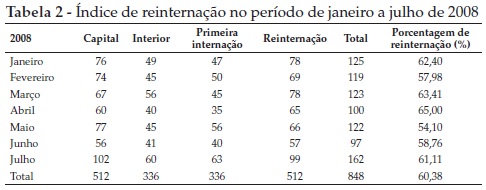
No período de janeiro de 2007 a julho de 2008, o HJM efetuou o seguinte quantitativo: um total de 2.516 internações, com 1.428 provenientes da capital e 1.088 do interior do RN. Aponta-se que muitas dessas internações correspondem, na verdade, a reinternações. Tal fato pode ser constatado nas Tabelas 1 e 2, construídas a partir de dados coletados no Serviço de Assistência Médica e Estatística (SAME) do HJM, que expõem o acentuado número de reincidências registradas no ano de 2007 e no primeiro semestre do ano de 2008 no referido hospital, o qual chega a ultrapassar a metade do número de internações, ou seja, 62,77 e 60,38%, respectivamente.
Essas constantes reinternações, em geral, são decorrentes da inexistência ou ineficácia de uma rede de suporte e atenção extra-hospitalar ao usuário, fato bastante evidente no RN. Não se dispunha de CAPS III7 (BRASIL, 2002), até dezembro de 2010, nem de leitos em hospitais gerais e de emergência, Centros de Convivência e Cultura8 (BRASIL, 2005), muito menos de uma articulação eficaz com a rede de serviços substitutivos ao modelo hospitalocêntrico e de atenção básica de saúde. Em outras palavras, não são oferecidos serviços que dêem suporte à crise de forma eficaz, fazendo com que o hospital psiquiátrico se mantenha como centro de captação desses usuários.
Além disso, as reinternações decorrem da ausência de tratamento e esclarecimento sobre a necessidade de acompanhamento continuado, bem como de conflitos familiares, co-morbidade com drogas, por determinação judicial, pelo tratamento e uso irregular de medicação, desinformação sobre os transtornos mentais e problemas decorrentes do imaginário que associa o portador e transtorno mental à periculosidade, marginalidade e agressividade, gerando intolerância e violência para com o sujeito em sofrimento mental.
Apesar das dificuldades enfrentadas na atenção ao portador de transtorno mental no Estado e da presença de práticas e discursos institucionalizantes, é importante destacar que o HJM, em conformidade com as proposições da Reforma Psiquiátrica, vem executando importantes ações, como a promoção de atividades de ressocialização, a realização de passeios externos, o apoio e preparação de alguns moradores para a desospitalização, o encaminhamento para serviços substitutivos de atenção à Saúde Mental, a proposta e efetivação do projeto de alta-assistida, entre outras.
3 O PROJETO DE ALTA-ASSISTIDA
No ano de 2005, alguns profissionais do (HJM), preocupados com o alto índice de reinternação, passaram a realizar uma prática diferenciada: acompanhar o usuário no seu momento de alta hospitalar, na tentativa de assegurar um tratamento na comunidade do mesmo a fim de evitar o fenômeno do revolving-door. Iniciaram-se, então, práticas isoladas que, posteriormente, se transformaram em um projeto da instituição intitulado "Alta-Assistida: uma prática dentro do processo de humanização do Hospital Dr. João Machado", oficializado em março de 2006.
Esperava-se que os usuários contemplados pelo projeto obtivessem um número menor de reinternações quando comparados com os usuários que receberam altas, mas não passaram por tal acompanhamento, que consistia em um trabalho de conscientização com a família do usuário no que se refere ao comprometimento com tratamento medicamentoso e de mobilização na região domiciliar do usuário da assistência psiquiátrica necessária.
De acordo com a proposta, o projeto de alta-assistida objetiva: promover um contato com o usuário e sua família após a alta, orientando a respeito da importância da medicação e do comprometimento com o tratamento, e direcionar o acompanhamento do portador de transtorno mental para alguma unidade de saúde ou CAPS que exista na região de seu domicílio, com a finalidade de estabelecer comprometimento do gestor de saúde do município no tratamento do usuário.
Na prática, a equipe da alta assistida geralmente é constituída por psicólogo(a), assistente social e auxiliar de enfermagem. Inicialmente, é feito o trabalho da alta médica na enfermaria e mantido um prévio contato com familiares do usuário inserido no projeto e gestores dos serviços de saúde e/ou representantes do município ou bairro do usuário que possam receber a equipe. Dependendo da complexidade do caso, poderá haver a visita ao domicílio do usuário e/ou município, ou apenas um contato telefônico.
Na visita domiciliar, deveriam ser realizados o apoio e suporte psicológico aos familiares, o esclarecimento da importância da continuidade do tratamento, a entrega de medicamentos, a indicação aos serviços substitutivos e as respostas às dúvidas e questionamentos que pudessem surgir. Junto aos gestores, geralmente, poderiam ser levadas informações a respeito do número de usuários do município que são internados no HJM e indicações sobre como implantar um serviço substitutivo, caso seja interesse do município, ou então, para onde encaminhar a demanda local por esse tipo de serviço. Trata-se, portanto, de uma importante iniciativa do HJM no sentido de implementar as diretrizes da Reforma Psiquiátrica, pois tem o objetivo de descentralizar o atendimento psiquiátrico das internações em grandes hospitais para os serviços substitutivos. Além disso, procura diminuir a frequência de reinternações de usuários, tentando implicar a família no tratamento.
O projeto prevê que a equipe multidisciplinar - médico psiquiatra, enfermeiro, psicólogo, assistente social, terapeuta ocupacional, nutricionista e técnicos de enfermagem - de cada enfermaria deve se responsabilizar por realizar as altas assistidas de seus usuários, ficando o hospital e a Secretaria de Saúde do Estado com o compromisso de viabilizar essa prática, por meio da disponibilização de transporte e de diárias para os casos de usuários do interior do Estado. As ações desenvolvidas deveriam ser registradas em um livro específico, arquivado no setor de Serviço Social, e também nos prontuários dos usuários.
4 PROCEDIMENTOS METODOLÓGICOS
Realizaram-se entrevistas abertas com profissionais, leitura do livro do projeto e de prontuários e revisão bibliográfica acerca do tema. O levantamento bibliográfico foi feito por meio de buscas em sites de pesquisa tanto na área da Psicologia, quanto da Psiquiatria, tentando-se coletar o maior número de informações em artigos nacionais e internacionais acerca do fenômeno da reinternação psiquiátrica presente na literatura.
Foram feitas quatro entrevistas com funcionários envolvidos com o surgimento e com a prática da alta-assistida, sendo duas assistentes sociais, uma psicóloga e uma psiquiatra que ocupava o cargo de diretora técnica do HJM na época em que surgiu o projeto. O critério para a escolha dos profissionais entrevistados foi o engajamento e o conhecimento desses em relação ao projeto, tendo em vista que eles foram os responsáveis pela elaboração do mesmo. Destaca-se que esta pesquisa recebeu autorização por ofício da Direção Geral do HJM e que foi considerado o livre consentimento dos participantes.
As entrevistas foram realizadas em paralelo à leitura dos prontuários dos ex-internos acompanhados pelo projeto de Alta-Assistida. Inicialmente, a proposta era investigar os prontuários de todos os usuários inseridos no projeto, totalizando um número de 73; porém, esse procedimento foi impossibilitado em virtude da lógica da organização do serviço, a qual dificultava a localização dos prontuários e exigia que um funcionário se prontificasse a encontrá-los, o que implicava na disponibilização do seu tempo de serviço para realizar tal tarefa. Decidiu-se, então, averiguar os prontuários dos usuários que sofreram reinternações. No entanto, verificou-se que nos registros dos usuários que passaram pela alta-assistida havia apenas dois casos de reinternação, o que reduziria muito o número de prontuários a serem analisados e apontaria para um bom resultado do projeto de alta-assistida, tendo em vista o baixo percentual de reinternação dos usuários submetidos à proposta. Diante disso, optou-se por investigar os prontuários dos ex-internos citados mais de uma vez no livro de registro, ou seja, daqueles que tiveram mais de um contato com o profissional de referência no hospital, indicando um acompanhamento continuado, posteriormente à alta. Ressalta-se que esse critério também incluía os dois casos de usuários reincidentes registrados no projeto.
Desta forma, a busca resultou em um número de dez prontuários a serem observados. Nessa etapa, foram registrados aspectos como idade, número de internações, data da última internação e procedência, verificando-se que oito eram do sexo masculino e apenas dois do sexo feminino. As primeiras internações ocorreram quando eles tinham idades entre 14 e 31 anos, e as últimas reincidências, antes da participação no projeto, foram situadas nos anos de 2006 e 2007. As altas dos usuários estabeleceram-se nesse mesmo período e as idades dos ex-internos variavam entre 20 e 36 anos. Nenhum deles procedia da capital do RN, sendo oito do interior do Estado e os outros dois de cidades do interior do Ceará, como se vê na Tabela 3.
Constatou-se também que seis usuários haviam passado pela experiência de outras internações, todas no HJM. Também para seis deles detectou-se que o número de reinternações era igual ou superior a 8, chegando, em um dos casos, ao significativo total de 21 reinternações. No entanto, por meio dos prontuários desses usuários, constatou-se a existência de outros casos de internação fora do hospital referido, sendo duas em hospitais psiquiátricos do Ceará, uma na Casa de Saúde Natal e uma no hospital de custódia em Natal.
É digno de nota o caso de um usuário que era morador do HJM e participou do projeto de alta-assistida, quando a equipe responsável conseguiu localizar sua família. Depois que saiu de alta, só se reinternou mais uma vez devido à agitação psicomotora, segundo familiares, em um hospital psiquiátrico do Ceará. Após essa reinternação o usuário voltou ao convívio social e não houve outros casos de internação. Alguns profissionais da equipe que era responsável por sua enfermaria afirmam que continuam exercendo a assistência no pós-alta, tendo em vista que entram em contato por telefone com a família para buscar informações e acompanhar o usuário. Ressaltam que esse contato fica cada vez mais espaçado, mas não deixa de ocorrer, e registram que foi um caso de sucesso, pois, apesar dos 17 anos de institucionalização, hoje o usuário recebe a assistência necessária, inserido em seu meio social e familiar.
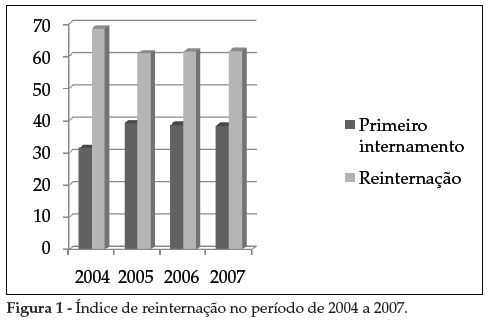
As entrevistas com os profissionais possibilitaram observar que o projeto de alta-assistida havia sido pensado primeiramente pela direção do hospital não como um projeto, mas sim como uma forma de se trabalhar, de comprometer a família, a sociedade e os dispositivos da rede no município do usuário. Desta forma, a alta-assistida estaria sendo percebida como um excelente mecanismo no combate ao alto índice de reinternação observado dentro do HJM. Nesse sentido, procurou-se avaliar se as ações propostas pelo projeto de alta-assistida tiveram algum impacto sobre o número de reinternações no HJM. Então, buscou-se no SAME do HJM o número de reinternações de todos os usuários referentes aos anos de 2004 (anterior ao projeto), 2005 (realizadas atitudes isoladas concernentes ao projeto), 2006 e 2007 (anos em que o projeto estava oficializado). A Figura 1 foi construída utilizando-se os dados obtidos.
Nota-se que, em 2004, o hospital registrou um índice de reinternação elevado e um menor número de casos de primeiro internamento comparado com os anos seguintes. Entre 2005 e 2007, não houve redução no percentual de reinternação; ao contrário, verificou-se um discreto aumento. Apesar de não haver dados suficientes para ampliar a discussão, é possível perceber que nesse período o projeto de alta-assistida não alcançou um dos seus principais objetivos: a redução no número de reinternações.
Essa situação é resultante de uma soma de diferentes variáveis, como: a precariedade da assistência dentro do HJM vista, por exemplo, no grande número de pacientes e na ausência de profissionais qualificados e engajados com as propostas da reinserção social; a falta de uma articulação com a rede de atenção à saúde em geral; as dificuldades associadas à manutenção da vida social por aqueles que sofrem com os transtornos mentais; a ausência de esclarecimento e orientação aos familiares, o que dificulta o relacionamento familiar. Isso somado ao fato de que a prática do projeto de alta-assistida está fragmentada, uma vez que não há uma padronização das atividades desenvolvidas, dado que cada equipe o realiza de uma maneira diferente, sem que haja uma reflexão sobre essa situação.
Tentou-se também verificar como estavam sendo realizados os serviços de pós-alta hospitalar para avaliar a condução do projeto. Tentou-se fazer um levantamento com as equipes responsáveis pelas altas-assistidas, buscando-se responder a questões como: quais foram os procedimentos realizados pela equipe na alta-assistida? O que aconteceu com o usuário após a alta? Houve reinternação? Se sim, quanto tempo demorou para ocorrer isso? Quais foram os motivos para a reinternação? Que dados da história do usuário não foram levados em consideração pela equipe? Como a família entendeu o retorno do usuário?
Nas entrevistas, os profissionais citaram, além dos dois casos de reinternação referidos no livro de registro da alta-assistida, sete outros casos de reinternações. Vale salientar, no entanto, que três desses usuários nem mesmo foram citados como fazendo parte do projeto no livro de registro da alta-assistida, a saber:
§ P.E.G., alcoolista, sem apoio familiar. A profissional relatou que sempre que ele sai de alta volta para o hospital em poucos dias, pois deixa de tomar os medicamentos e começa a morar na rua;
§ J.D.N., de acordo com uma das assistentes sociais do HJM, é um caso mal sucedido. Está sempre retornando, tem problema com a mãe. A profissional ressaltou que a equipe já fez visita, orientação, mas não vê saída. Acredita-se que precisaria ser realizado um trabalho junto à mãe do usuário, porém a equipe não sabe como abarcar essa intervenção;
§ R.T., em relação ao qual os profissionais são souberam dar muitas informações. Só foi relatado que era um caso que merecia ser mais bem monitorado, já que observavam inúmeras reinternações.
Em relação aos quatro usuários restantes - que haviam sido referidos uma única vez no livro de registro da alta-assistida, mas, mesmo assim, apareciam como fazendo parte do projeto - foi relatado que:
• A.A.F. havia sido reinternado em um hospital de Caucaia, CE. A equipe responsável por esse usuário relatou que não podia fazer muita coisa em virtude da distância e que já haviam realizado tudo que estava ao alcance no momento em que foram articular a alta no município desse usuário;
• em relação a F.A.D., a equipe responsável evidenciou que houve falha na atenção ao usuário pelo CAPS e pelo PSF de Macaíba, RN, ficando o mesmo desassistido, o que para a equipe foi confirmado pelo fato de que, na segunda visita residencial, foi observado que o usuário havia parado de tomar os medicamentos, desencadeou outra crise e colocou fogo na residência em que morava, o que exigiu sua reinternação;
• no caso de M.J.C., o problema na alta-assistida do usuário, de acordo com os profissionais, girava em torno da rejeição que os familiares apresentavam na acolhida ao mesmo. Foi relatado ainda que, durante a visita residencial, a família parecia receber bem o usuário; porém, a rejeição continuava depois;
• quanto a F.M.N. com sucessivas reinternações, os profissionais consideram que este foi um caso que ultrapassou o alcance da equipe. O usuário morava em uma cidade litorânea, aonde chegavam várias embarcações com drogas, fato que facilitava o uso pelo usuário. Relataram que a equipe foi até o município do usuário - Caiçara do Norte, RN - para realizar um trabalho de conscientização; porém, não teve como modificar a realidade local.
Foram contabilizados nove casos de reinternações no projeto (dois que haviam sido relatados mais de uma vez no livro de registro da alta-assistida, quatro citados uma única vez nesse livro e três citados pelos profissionais integrantes das equipes). No entanto, é importante ressaltar que a falta de um mecanismo de avaliação e registro dessas reinternações pode ter influenciado na veracidade dos dados acima descritos, visto que foi utilizado como elemento de investigação unicamente os profissionais que fizeram parte da realização dessas altas; contudo, em três anos de funcionamento do projeto, não se sabe se esses profissionais conseguiram, por meio dos registros de memória, lembrar de todos os usuários que foram reinternados. Em posse desses resultados, realizou-se uma revisão bibliográfica acerca do tema, a fim de elucidar o que outras experiências têm apontado e como o fenômeno da reinternação está se colocando.
5 DISCUTINDO A REINTERNAÇÃO PSIQUIÁTRICA
O fenômeno da reinternação em hospitais psiquiátricos evidencia um grande desafio da Reforma Psiquiátrica, tendo em vista que a ausência de uma rede extra-hospitalar que acolha a demanda e garanta uma atenção de qualidade e eficaz resulta na reincidência de internações constantemente, expondo a dificuldade em se garantir uma continuidade no tratamento do sujeito inserido no meio social e familiar, havendo a necessidade da internação.
A reinternação de usuários em instituições hospitalares psiquiátricas vem sendo denominado na literatura em língua inglesa pela expressão "revolving door", a qual se refere a portas giratórias, como as que comumente se encontram em bancos, indicando o movimento de contínuas entradas e saídas, fazendo-se analogia às repetidas reincidências dos usuários.
Uma pesquisa desenvolvida na cidade de São Paulo investigou o cotidiano de usuários que sofriam reinternações em um hospital psiquiátrico, propondo-se a analisar quais as possibilidades de inserção dos usuários egressos na comunidade. Salles e Barros (2007) apontam para o questionamento da existência de um número bastante significativo de reinternações em hospitais psiquiátricos, o que vai de encontro à proposta da Reforma Psiquiátrica de reduzir o número de leitos psiquiátricos e aumentar o investimento na rede extra-hospitalar.
Corroborando um dos pontos levantados nesta pesquisa, as autoras mostram a preocupação em compreender o porquê de se manter um alto índice de reinternação. Uma das possíveis justificativas seria o fato de o usuário não ter acesso ao serviço substitutivo ou não aderir a esse tipo de tratamento. Além disso, colocam a falta de espaços sociais que possibilitem o estabelecimento de relações que possam transformar as experiências de vida dos usuários. Nesse sentido, traça-se um paralelo com a realidade local da cidade de Natal, RN, uma vez que a dificuldade no acesso à rede extra-hospitalar, bem como a inexistência de alternativas que possibilitem a inserção social dos portadores de transtornos mentais é marcadamente presente nesse contexto, o que, entre outras coisas, justifica o acentuado número de reinternações no HJM.
As pesquisadoras acima investigaram as concepções dos usuários frente ao processo saúde-doença mental, ao tratamento e aos serviços substitutivos. Concluem que há diferentes formas de compreender, mas destacam a presença arraigada da lógica dominante que considera o louco como incapaz, devendo ser isolado no confinamento do manicômio, o que também se verifica no contexto de Natal, RN, tendo em vista que no discurso de familiares e de próprios profissionais da área de Saúde Mental verifica-se a defesa da internação, do isolamento e, nesse sentido, as autoras contribuem para pensar a realidade local ao apontarem a necessidade de uma "reinvenção da sociedade, que passa a ter novas ferramentas e possibilidades para compreender a loucura e a assistência ao doente mental, refletindo e procurando formas para enfrentar este desafio" (SALLES; BARROS, 2007, p. 14).
Gastal et al. (2000) acompanharam pacientes de um hospital psiquiátrico da cidade de Pelotas, RS, que apresentavam entre 5 a 24 anos na data da primeira internação, objetivando identificar variáveis preditoras do fenômeno de reinternação. Os usuários que foram internados quatro ou mais vezes foram classificados como recidivistas. Ressalta-se que existem diferentes definições acerca do fenômeno de reincidência, variando o número de readmissões e o período relevados. Muitos autores definem os usuários recidivistas como aqueles que foram admitidos três a quatro vezes em um período de cinco a dez anos. As variáveis consideradas para este estudo foram sexo, gênero, idade, estado civil, cidade de residência, diagnóstico, tempo de permanência na primeira internação e o tempo entre a primeira e a segunda internação. Essas três últimas variáveis foram consideradas como as de maior poder de predição para o fenômeno em questão. Também, a partir dos resultados deste estudo, fizeram-se associações entre a reincidência e outros aspectos, como a condição social do usuário, a falta de suporte social, a gravidade da doença, além de fatores mais ligados à conduta do recidivista, como comportamento violento, abuso de álcool ou drogas e o não comprometimento com o tratamento.
A pesquisa de Haywood et al. (1995) indica que numerosos estudos encontraram uma grande frequência de usuários com esquizofrenia e distúrbios afetivos dentre aqueles que se re-hospitalizam. Entre as possíveis influências para a re-hospitalização estão: histórico de abuso de substâncias; a não cooperação com o tratamento; comportamentos violentos ou criminosos; características demográficas e socioeconômicas. Vários outros estudos encontraram uma grande frequência de uso de álcool e drogas entre os usuários que retornam ao hospital. Entretanto, a generalização a partir desses estudos é limitada devido às pequenas amostras.
As principais contribuições desse estudo foram que problemas com álcool e drogas e a não cooperação com a administração da medicação são os fatores que mais influenciam o retorno dos usuários. Possíveis medidas preventivas devem levar em conta esses dois importantes aspectos. Um interessante dado é que os usuários depressivos foram hospitalizados com mais ou menos a mesma frequência dos usuários esquizofrênicos. As análises de Haywood et al. (1995) constataram que os deprimidos são mais facilmente levados a abuso de substância. Aumentar a ênfase na importância da administração correta da medicação e na abstinência de álcool e drogas pode ser uma intervenção preventiva importante para quebrar o ciclo de múltiplos retornos aos hospitais psiquiátricos.
No caso dos usuários do HJM investigados nesta pesquisa, constatou-se que dois deles faziam uso de álcool e outras drogas, o que foi indicado como entrave para o bom andamento da alta-assistida pela equipe, resultando, portanto, em reinternações sucessivas. Em outras palavras, apesar de o número de usuários investigados ter sido pequeno para generalizar tal conclusão, os dados desta pesquisa corroboram a literatura, pois aponta-se para a associação entre a reincidência e os aspectos acima citados, tendo em vista a dificuldade da equipe de ter resultados positivos com ex-internos que residem em lugares com assistência sanitária deficitária, com falta de rede de suporte social e que fazem uso de álcool e drogas.
Os dados obtidos por Gastal et al. (2000) ajudaram também a traçar o perfil do usuário com maiores possibilidades de ser um recidivista. A reincidência estaria ligada ao sexo masculino, usuários jovens (13-35 anos), solteiros e com diagnóstico de esquizofrenia, coincidindo com os resultados encontrados no HJM, ou seja, maioria do sexo masculino e dentro dessa faixa etária. Os autores acima não constataram associação com a raça, lugar de origem, ocupação, atividade econômica ou status social e tipo de hospitalização, valendo frisar que, no caso dos dez usuários recidivistas do HJM, todos eram naturais de interior do Estado, portanto migrantes e apresentando maiores vulnerabilidades, fato abordado por estudos do campo da epidemiologia psiquiátrica que visam discutir a correlação entre migração e a ocorrência de distúrbios psíquicos, ou seja, entre sofrimento psíquico e diferenças culturais (SOUSA; SILVA, 1998; ALMEIDA-FILHO; MARI; COUTINHO, 1999; MARAGNO et al., 2006).
Haywood et al. (1995), por sua vez, afirmam que uma subpopulação de doentes mentais crônicos frequentemente retorna (re-hospitalização) às unidades psiquiátricas. Esse estudo examinou as relações entre fatores demográficos, características de diagnósticos e a frequência de hospitalização de usuários em quatro hospitais da região de Chicago. Consideram ainda que numerosos estudos já foram realizados tratando do tema "retorno ao hospital", mas há uma falta de consenso quando se tenta explicar o fenômeno.
O problema da reinternação pode ser considerado a partir de fatores, como: a ausência de programas de reabilitação eficientes e de programas de acompanhamento posterior à alta hospitalar que garantam a continuidade do tratamento. Pensa-se ainda o "revolving door" como um problema meramente relacionado aos sintomas do usuário e às falhas no tratamento. Além disso, destaca-se também o fato de o hospital psiquiátrico acolher os sujeitos socioeconomicamente desfavorecidos, os quais não têm para onde ir, evidenciando uma problemática social, na medida em que a hospitalização, muitas vezes, é necessária por fatores de ordem social e não médica.
Tais estudos, ao considerarem a problemática da reinternação associada às reabilitações inadequadas, bem como à falta de seguimento e acompanhamento eficiente dos tratamentos, confirmam não só a importância do projeto, mas alertam para a atenção que deve ser dada ao mesmo no sentido de corrigir as deficiências e problemas de operacionalização já identificados.
Conte et al. (1996) partiram das informações do artigo de Haywood para realizar um experimento nas cidades de Brescia e Milão, Itália, com um total de dez usuários, dos quais sete possuíam diagnóstico de esquizofrenia e três de transtorno bipolar. Esses usuários foram escolhidos por terem tido pelo menos duas internações no ano de 1995 devido a episódios psicóticos ocasionados pela falta de uso da medicação. Foi efetuado, então, um programa de educação, no qual eram realizados encontros semanais para explicar os benefícios da farmacoterapia e os perigos de não se aderir ao tratamento. Ao final de um ano, os resultados mostraram uma queda significativa no número de internamentos e de dias que os usuários em questão passaram no hospital.
Os autores concluem que estratégias que procuram diminuir a não aderência ao tratamento medicamentoso parecem ser eficientes e relativamente baratas na prevenção do fenômeno de revolving door. A equipe do HJM também entende a importância da orientação acerca da necessidade de não interromper o tratamento medicamentoso, sendo a orientação uma estratégia do projeto de alta-assistida, que deve ser levada às famílias dos usuários. No entanto, não se observou um programa organizado de orientação e suporte acerca da questão, como o citado por Conte et al. (1996). A falta de orientação sistemática e contínua às famílias, cuidadores e aos próprios usuários está diretamente ligada ao fato de que muitos deles retornaram ao HJM exatamente por terem parado de fazer uso da medicação.
Outro estudo importante foi efetuado nos Estados Unidos por Dilonardo et al. (1998) com usuários do sexo masculino, de 28 a 65 anos de idade. Objetivou-se analisar o efeito de uma internação programada e escolheram-se como participantes usuários admitidos pelo menos quatro vezes num período de um a dois anos. Um conjunto desses usuários (grupo experimental) passava de 9 a 11 dias por ano em internação pré-programada e saía de alta por 12 semanas, em média, voltando a se internar por igual período de 9 a 11 dias. Outro conjunto de usuários (grupo controle) recebia o tratamento psiquiátrico convencional, sem internações previstas antecipadamente. Com o grupo experimental, constatou-se que, desta forma, eliminava-se a concepção de falha do serviço em relação à reincidência do usuário, já que o retorno do mesmo passou a ser esperado e tido como parte do tratamento, por ser programado, além de que o hospital se organizava para receber tal usuário.
O tratamento baseava-se na teoria do "self-care", ao promover a saúde, impedir a doença ou saber lidar com a mesma, como no controle da medicação. Dentre os resultados encontrados por este estudo, destacamos: não foram encontradas diferenças estatísticas significantes entre os sujeitos do grupo experimental e do controle em relação às características de idade, raça, educação, condições financeiras, estado civil, tipo de residência, estabilidade de moradia e, entre outros, início da doença; as hospitalizações de emergência foram notadas como falhas e as programadas, como sucesso pelos usuários, familiares e profissionais, e o grupo experimental mostrou melhoria na autoestima, no afeto e na redução das queixas em relação aos sintomas físicos.
O estudo de Dilonardo et al. (1998) difere radicalmente dos outros, buscando uma estratégia diferente para lidar com o fenômeno do revolving door. Ele é citado aqui por se enquadrar na classificação geral de intervenção em cima do fenômeno de revolving door, como também por fornecer dados a respeito das variáveis correlacionadas com a reinternação, e ainda figura enquanto exemplo de como o fenômeno pode ser abordado por outras vias.
Acrescenta-se, ainda, a pesquisa realizada em Cingapura por Mahendran et al. (2005), que comparou usuários esquizofrênicos que se internaram somente uma vez em cinco anos com usuários que se internaram quatro ou mais vezes no mesmo período. Os autores concluem que os usuários com muitas readmissões são mais frequentemente do sexo masculino e solteiros, além de possuírem histórico de autoagressão e menor tempo de duração da doença, indicando mais uma vez o sexo masculino como prevalente. As variáveis de raça, educação, ser empregado ou não, registro criminal e abuso de substâncias não se mostraram relevantes para prever os reinternamentos.
Gastal et al. (2000) apontam, com base em seis diferentes pesquisas, a prevalência do diagnóstico de esquizofrenia entre os usuários recidivistas, enquanto Mahendran et al. (2005) colocam quais fatores, dentre os usuários com esse diagnóstico, proporcionam maior poder de prever uma alta taxa de reinternações. O Projeto de alta-assistida do HJM não levou em consideração o diagnóstico dos usuários para avaliar o potencial de reinternação, então não houve como analisar essa variável com os usuários do HJM. Comparando os diferentes trabalhos relatados acima, pode-se afirmar que as variáveis raça, condições financeiras, status social e escolaridade não foram consideradas pela maioria dos autores como sendo correlacionadas significativamente com o revolving door.
6 CONSIDERAÇÕES FINAIS
A partir da análise dos diferentes artigos citados acima e da realidade encontrada no HJM, observa-se que o Projeto de Alta Assistida do HJM trabalha principalmente com a variável de comprometimento com o tratamento e utilização da medicação, bem como a questão de um acompanhamento após a alta. Evidenciam-se questões que precisam ser levadas em conta pela equipe do HJM ao conduzir o projeto de alta-assistida, como a orientação mais eficaz acerca da medicação, uma vez que pesquisas apontaram a alta taxa de reincidência associada à interrupção da medicação, o que pode ser visto nos relatos de casos do HJM. Outro ponto é referente ao uso de álcool e outra drogas. Foi possível observar que no HJM dois casos foram apontados como sem solução, o que sinaliza para o despreparo da equipe em lidar com a drogadição. Além dos aspectos da interrupção no tratamento medicamentoso e do uso de álcool e outras drogas, destacam-se alguns pontos para que se possa realizar uma alta-assistida de modo eficaz: a necessidade de uma atenção às famílias e contribuição para a atenuação do preconceito e da exclusão social frente ao portador de transtornos mentais. O estigma e a lógica dominante acerca da loucura contribuem diretamente para o fenômeno da reinternação, tal como apontado na literatura. Em relação ao trabalho da equipe do projeto de alta-assistida, observou-se uma ausência de capacitação para o acompanhamento extra-hospitalar, a falta de recursos financeiros para o desenvolvimento de atividades de continuidade e seguimento, falta de ferramentas de registro atualizadas e confiáveis, além da dificuldade de garantir a continuidade no tratamento no meio extra-hospitalar.
Conclui-se que o projeto de alta-assistida, se realizado com eficiência, pode contribuir para evitar o fenômeno da reinternação, devendo-se considerar principalmente os casos que necessitam da realização de alta-assistida, estabelecendo-se critérios para isso, como o alto número de reinternação ou um histórico familiar delicado de rejeição para com o usuário; a promoção de um trabalho com as famílias e a articulação com serviços de saúde e de assistência social, a fim de assegurar o tratamento do usuário em seu território; a análise da situação do município do usuário quanto aos serviços que oferecem para atendê-lo; a divulgação nos municípios das possibilidades e responsabilidades que têm de oferecer atenção ao portador de transtorno mental; e o comprometimento da família e da sociedade no tratamento do usuário, tentando promover modos de subjetivação que rompam com o paradigma que segrega, exclui e marginaliza o portador de transtorno mental.
REFERÊNCIAS
ALMEIDA-FILHO, N; MARI, J. J.; COUTINHO, E. S. F. Migração, inserção produtiva e Saúde Mental na modernidade tardia: novas evidências do estudo multicêntrico de morbidade psiquiátrica em áreas metropolitanas brasileiras. Revista de Psiquiatria Clínica, v. 26, n. 5, p. 237-45, 1999. [ Links ]
AMARANTE, P. O homem e a serpente: outras histórias para a loucura e a psiquiatria. Rio de Janeiro: Fiocruz, 1996. [ Links ]
BASAGLIA, F. A instituição negada: relato de um hospital psiquiátrico. Rio de Janeiro: Graal, 1985. [ Links ]
BRASIL. Portaria nº 224/MS, de 29 de janeiro de 1992. (1992). Disponível em: <http://www.mp.sc.gov.br/portal/site/conteudo/cao/ccf/quadro%20sinotico%20sus/portaria%20sas-ms%20n%C2%BA%20224-92%20-%20diretrizes%20e%20normas%20saude%20mental.pdf>. Acesso em: 15 fev. 2011. [ Links ]
______. Portaria nº 336/GM, de 19 de fevereiro de 2002. (2002). Disponível em: <http://portal.saude.gov.br/portal/arquivos/pdf/Portaria%20GM%20336-2002.pdf>. Acesso em: 15 fev. 2011. [ Links ]
______. Portaria nº 396, de 07 de julho de 2005. (2005). Disponível em: <http://dtr2001.saude.gov.br/sas/PORTARIAS/Port2005/PT-396.htm>. Acesso em: 24 fev. 2011. [ Links ]
______. Conselho Nacional de Secretários de Saúde. Progestores. Núcleos de Apoio à Saúde da Família. Brasília, 2007. (2007). Disponível em: http://www.conass.org.br/admin/arquivos/NT20-07.pdf. Acesso em: 24 fev. 2011. [ Links ]
______. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Ações Programáticas Estratégicas. Relatório de Gestão 2008. Desafios para consolidar a mudança no modelo: enfrentar a lacuna assistencial nas grandes cidades, ampliar a rede nas áreas dessassistidas, mudar o paradigma de cuidado em Saúde Mental na atenção primária. Brasília: Ministério da Saúde, 2009 (versão preliminar fechada em 09 de janeiro). [ Links ]
______. Departamento de Atenção Básica. Coordenação de Saúde Mental e Coordenação de Gestão da Atenção Básica. Saúde Mental e Atenção Básica. O vínculo e o diálogo necessários. Inclusão das ações de saúde mental na atenção básica. (s/d). Disponível em: http://portal.saude.gov.br/portal/arquivos/pdf/diretrizes.pdf. Acesso em: fev. 2011. [ Links ]
CONTE, G. et al.. Reducing the "Revolving Door" Phenomenon. The American Journal of Psychiatry, v. 153, n. 11, p. 1512, 1996. [ Links ]
DILONARDO, J. D. et al. Scheduled intermittent hospitalization for psychiatric patients. Psychiatry Services, v. 49, n. 4, p. 504-509, 1998. [ Links ]
GASTAL, F. et al. Predicting the revolving door phenomenon among patients with schizophrenic, affective disorders and non-organic psychoses. Revista de Saúde Pública, v. 34, n. 3, p. 280-285, 2000. [ Links ]
HAYWOOD, T.W. et al. Predicting the "revolving door" phenomenon among patients with schizophrenic, schizoaffective, and affective disorders. The American Journal of Psychiatry, v. 152, n. 6, p. 856-861, 1995. [ Links ]
MACHADO, K. Como anda a Reforma Psiquiátrica? Radis: Comunicação e Saúde, v. 38, p. 11-19, 2005. [ Links ]
MAHENDRAN, R. et al. Brief communication: factors affecting rehospitalisation in psychiatric patients in Singapore. Internacional Journal of Social Psychiatry, v. 51, n. 2, p. 101-105, 2005. [ Links ]
MARAGNO L. et al. Prevalência de transtornos mentais comuns em populações atendidas pelo Programa Saúde da Família (QUALIS) no Município de São Paulo, Brasil. Cadernos de Saúde Pública, Rio de Janeiro, 22(8):1639-1648, ago, 2006. [ Links ]
NATAL. Prefeitura Municipal do Natal. Secretaria Municipal de Saúde. (Re)desenhando a Rede de Saúde na Cidade do Natal. Natal, RN: Secretaria Municipal de Saúde de Natal, 2007. [ Links ]
PORTAL DA SAÚDE. Ministério da Saúde. Programa Saúde da Família. (s/d). Disponível em: <http://portal.saude.gov.br/portal/saude/cidadao/area.cfm?id_area=149>. Acesso em: 24 fev. 2011. [ Links ]
______. Ministério da Saúde. Relatório de Gestão da área de Saúde Mental. (2006). Disponível em: <http://www.portal.saude.gov.br/portal/pdf/relatório_gestao_saude_mental_2006.pdf>. Acesso em 07 de out. 2008. [ Links ]
PORTAL DA SECRETARIA DE ESTADO DA SAÚDE PÚBLICA. Governo do Estado do Rio Grande do Norte. Notícias. Disponível em: <http://www.saude.rn.gov.br/noticias.asp?idnoticia=14228>. Acesso em: 07 out. 2008. [ Links ]
SALLES, M. M.; Barros, S. Reinternação em hospital psiquiátrico: a compreensão do processo saúde/doença na vivência do cotidiano. Revista da Escola de Enfermagem da USP, v. 41, n. 1, p. 73-81, 2007. [ Links ]
SOUZA, M. F. M; SILVA, G. R. Risco de distúrbios psiquiátricos menores em área metropolitana na região Sudeste do Brasil. Rev. Saúde Pública, São Paulo, v. 32, n. 1, Feb. 1998. Disponível em: <http://www.scielosp.org/scielo.php?script=sci_arttext&pid=S0034-89101998000100007&lng=en&nrm=iso>. Acesso em: 24 out. 2009. doi: 10.1590/S0034-89101998000100007. [ Links ]
SOUZA, L. et al. Alta Assistida: uma prática dentro do processo de humanização do Hospital Dr. João Machado. Natal: [s.n.], 2006. [ Links ]
 Endereço para correspondência:
Endereço para correspondência:
Avenida Ayrton Senna, 880, Condomínio Bosque dos Pássaros, Casa 166
Nova Parnamirim, Parnamirim, RN. CEP: 59151-600. Tel.: (84) 3342-2504
E-mail: cintiagbezerra@yahoo.com.br
Departamento de Psicologia do Centro de Ciências Humanas, Letras e Artes da Universidade Federal do Rio Grande do Norte, Campus Universitário
Lagoa Nova, Natal, RN. CEP: 59078-970. Tel.: (84) 3219-3559
E-mail: magda@ufrnet.br
Fonte de financiamento: este trabalho foi financiado pelo CNPq na modalidade de incentivo financeiro proveniente do Edital Universal/2007.
Artigo recebido em: 22/09/2010
Aprovado para publicação em: 05/02/2011
1 Serviços de atenção psicossocial integrados ao Sistema Único de Saúde (SUS) e regulamentados pela portaria nº 336/GM, de fevereiro de 2002, que acolhem portadores de transtornos mentais e familiares. O CAPS II atende maiores de 18 anos que apresentam transtornos mentais leves, moderados ou graves, o CAPSad realiza atendimento de pacientes com transtornos decorrentes do uso e dependência de substâncias psicoativas e o CAPSi oferece atendimento para crianças e adolescentes.
2 Os ambulatórios de saúde mental surgiram como serviços intermediários entre a população e o hospital psiquiátrico, prestando assistência extra-hospitalar a portadores de transtornos mentais. Possuem suas normas regulamentadas pela Portaria MS nº 224-92.
3 "Ambulatório de prevenção e tratamento do tabagismo, alcoolismo e outras drogadições. Realiza o atendimento preventivo e tratamento de dependência química para usuários a partir de 14 anos, promovendo também, orientação para os familiares" (NATAL, 2007, p. 54).
4 "As ações de saúde mental na atenção básica devem obedecer ao modelo de redes de cuidado, de base territorial e atuação transversal com outras políticas específicas e que busquem o estabelecimento de vínculos e acolhimento. Essas ações devem estar fundamentadas nos princípios do SUS e nos princípios da Reforma Psiquiátrica" (BRASIL, s/d).
5 Criados pela Portaria MS nº 154-08, "Os núcleos são constituídos por equipes compostas por profissionais de diferentes áreas de conhecimento, e atuarão em parceria com os profissionais das equipes de Saúde da Família, atuando diretamente no apoio as equipes e na unidade na qual o NASF está cadastrado" (BRASIL, 2007, p. 2).
6 "A Saúde da Família é entendida como uma estratégia de reorientação do modelo assistencial, operacionalizada mediante a implantação de equipes multiprofissionais em unidades básicas de saúde. Estas equipes são responsáveis pelo acompanhamento de um número definido de famílias, localizadas em uma área geográfica delimitada. As equipes atuam com ações de promoção da saúde, prevenção, recuperação, reabilitação de doenças e agravos mais freqüentes, e na manutenção da saúde desta comunidade".
7 Serviço de atenção psicossocial integrado ao SUS e regulamentados pela Portaria nº 336-02, que acolhe portadores de transtornos mentais e familiares. Diferencia-se pela capacidade operacional de atendimento em municípios com população acima de 200.000 habitantes, oferecendo serviço ambulatorial de atenção contínua em regime de 24 horas por dia.
8 De acordo com a Portaria nº 396, de julho de 2005, os Centros de Convivência e Cultura são dispositivos públicos componentes da rede de atenção substitutiva em saúde mental, nos quais são oferecidos espaços de sociabilidade, produção e intervenção na cidade aos portadores de transtornos mentais.












 Curriculum ScienTI
Curriculum ScienTI