Serviços Personalizados
artigo
Indicadores
Compartilhar
Journal of Human Growth and Development
versão impressa ISSN 0104-1282versão On-line ISSN 2175-3598
J. Hum. Growth Dev. vol.30 no.1 São Paulo jan./abr. 2020
http://dx.doi.org/10.7322/jhgd.v30.9958
ARTIGO ORIGINAL
Envenenamentos ofídicos em uma região da Amazônia Ocidental Brasileira
Ozianndeny Ferreira CâmaraI; Delcio Damasceno da SilvaI; Marlon Negreiros de HolandaI; Paulo Sérgio BernardeII; Ageane Mota da SilvaIII; Wuelton Marcelo MonteiroIV; Marcos Venicicus Malveira de LimaV; Adilson MonteiroVI; Rubens WajnsztejnI
ILaboratório de Delineamento de Estudos e Escrita Científica. Centro Universitário Saúde ABC, Santo André, São Paulo, Brasil
IILaboratório de Herpetologia, Campus Floresta, Universidade Federal do Acre, Cruzeiro do Sul, Acre, Brasil
IIIInstituto Federal do Acre, Campus de Cruzeiro do Sul, Acre, Brasil
IVInstituto de Pesquisa Clínica Carlos Borborema, Fundação de Medicina Tropical Dr. Heitor Vieira Dourado, Manaus, Amazonas, Brasil. Escola Superior de Ciências da Saúde, Universidade do Estado do Amazonas, Manaus, Amazonas, Brasil
VSecretaria de Estado de Saúde do Acre, Rio Branco, Acre, Brasil
VIUniversidade Federal do MAto Grosso - UFMT campus Rondonópolis. Brasil
RESUMO
INTRODUÇÃO:
Os acidentes ofídicos são um problema de saúde pública
e são considerados emergências clínicas, motivo este que
torna os estudos em regiões de grande incidência muito importantes
OBJETIVO: Descrever os aspectos clínicos e epidemiológicos
de pacientes vítimas de acidentes ofídicos em uma região
da Amazônia Ocidental, Brasil
MÉTODO: Trata-se de um transversal, retrospectivo e documental
de abordagem quantitativa, no período de 2015 a 2016, realizado no Hospital
Regional do Juruá, localizado na cidade de Cruzeiro do Sul, Acre, Brasil.
Os dados epidemiológicos foram obtidos a partir das fichas do Sistema
de Informação de Agravos de Notificação (SINAN),
no Setor de Vigilância Epidemiológica do hospital. Foram verificadas
as seguintes variáveis: mês de ocorrência, identificação
da serpente (tipo de acidente), local do acidente (zona urbana e rural), localidade,
município, dados da vítima (faixa etária, sexo, região
anatômica atingida), sintomas e sinais apresentados, circunstâncias
do acidente, tempo decorrido entre o acidente e o atendimento, a quantidade
de ampolas utilizadas e o tipo de soro no tratamento das vítimas
RESULTADOS: Foram atendidos em média 124 casos de acidentes ofídicos
por ano (76,71 casos por 100.000 habitantes/ano), sendo a maioria acidentes
botrópicos e os pacientes constituídos por indivíduos adultos
do sexo masculino e trabalhadores rurais, picados nos membros inferiores. Mais
de 30% dos casos foram atendidos seis horas após o envenenamento e o
atendimento após 24 horas é um fator de risco para complicações,
uma vez que sete dos oito pacientes que apresentaram complicações
foram atendidos depois de um dia do acidente
CONCLUSÃO: Apresentou um crescente constante nos casos, o que
gerou um ponto de reflexão preocupante, que pode estar associado a dois
fatores, onde um volta-se para a melhora no deslocamento das vítimas
(melhorias nas estradas dos ramais e implantação de lancha do
SAMU) facilitando mais o transporte e na cobertura de telefonia melhorando a
comunicação, ou a falha das políticas de saúde pública
na oferta de melhores condições e orientações para
a população
Palavras-chave: animais peçonhentos, mordeduras de serpentes, ecossistema Amazônico.
Síntese dos autores
Por que este estudo foi feito?
Acidentes ofídicos em toda Amazônia Ocidental é um agravo de saúde pública de ampla importância por conta de sua grande incidência, desta forma, é necessário conhecer as principais espécies que mais causam acidentes em cada região. Na Amazônia, entre as atividades laborais predominantes, está incluído o extrativismo, pesca e caça, dessa forma torna esta população mais vulnerável para a ocorrência deste agravo e deixando-as expostas a lesões irreversíveis ou até mesmo a morte. E uma das principais dificuldades para a urgência no atendimento é o difícil acesso a unidade de referência para este atendimento pois se concentra no perímetro urbano e os locais de ocorrência destes envenamentos ofídicos são em regiões que o acesso é por via fluvial ou estrada em condições precárias não permitindo acessso de veículos no período chuvoso.
O que os pesquisadores fizeram e encontraram?
Em estudos anteriores realizados no estado do Acre, observou-se muitos acidentes botrópicos e foi subestimado o número de acidentes botrópicos, tal dado não corrobora com relato das pessoas residentes desta localidade o qual afirma que a espécie mais comum é Surucucu ou Jararaca sendo causadora principal de acidentes botrópicos. Foi demonstrado também por esse e outro estudos, que o acidente mais comum nessa região é do tipo Botrópico e o número de acidentes laquéticos e elapídicos são pouco frequentes. Esse dado é importante para que possa ser disponibilizado o número de soro antiofídico suficiente e específico para cada região, evitando assim, o desperdício e a falta do mesmo.
O que essas descobertas significam?
Esta problemática é de grande importância para a saúde pública, pois é um agravo de notificação compulsória e a qual exige o monitoramento da vigilância epidemiológica para que possa determinar ações educativas, orientar a população sobre a ocorrência e necessidade do georreferenciamento dos locais que apresentam a maior ocorrência e espécies que acomentem esta população. Sendo assim, traz um alerta para que seja implementada uma política pública para os acidentes ofídicos favorecendo um atendimento rápido, redução da subnotificação e distribuição adequada do soro antiofídico de acordo com o acomentimento por espécies da região.
INTRODUÇÃO
No Brasil, ocorrem por ano aproximadamente 29.000 casos de acidentes ofídicos notificados pelo SINAN (Sistema de Informações de Agravos de Notificação) com uma média de 129 óbitos registrados (Letalidade de 0,44%)1.
O perfil epidemiológico das vítimas compreende na maioria dos casos trabalhadores rurais do sexo masculino, com idade entre 15 e 49 anos e os membros inferiores são os mais atingidos2-4. Apesar do Sistema Nacional de Agravo de Notificações (SINAN) ser a melhor ferramenta para coligir algumas variáveis epidemiológicas do ofidismo no país5, existem subnotificações devido às falhas durante o preenchimento das fichas pelo profissional da saúde, o que resulta na perda de valiosas informações para uma compreensão mais global do ofidismo como problema de saúde pública1.
Além disso, existe a possibilidade de casos que não tenham sido notificados ocorridos em lugares mais distantes do atendimento hospitalar, principalmente em localidades de mais difícil acesso como no interior da Amazônia5,6.
Na Amazônia Brasileira ocorre a maior quantidade de notificações de acidentes ofídicos por ano1,7 e também a maior porcentagem de casos registrados entre crianças e adolescentes na faixa entre 10 a 19 anos correspondendo a 23,2% das vítimas8. Quanto menos tempo decorrer entre o acidente ofídico e o início da soroterapia menor é a probabilidade de surgimento de complicações e sequelas e também de evolução para óbitos4,9.
Um dos maiores problemas em relação aos acidentes ofídicos na Amazônia é o tempo decorrido entre a picada e o atendimento médico, principalmente devido as condições geográficas presentes na região4,10.
Na Amazônia Ocidental, destaca-se o município de Cruzeiro do Sul, que está localizado no estado do Acre na região do Alto Juruá que é caracterizada por apresentar uma grande incidência de casos de acidentes ofídicos. Essa frequência de acidentes ofídicos pode estar associada às atividades (extrativismo, pesca, caça, produção de farinha) das pessoas que vivem nas áreas de florestas (parque nacional, florestas estaduais, reservas extrativistas e terras indígenas) e que estão mais expostas aos acidentes ofídicos11.
A serpente peçonhenta mais comum e responsável pela maior parte dos acidentes ofídicos nesta região é Bothrops atrox, conhecida regionalmente como surucucu, jararaca, boca-podre ou surucucu-do-barranco11,12. Bothrops atrox é a serpente peçonhenta mais abundante na Amazônia e isso se deve em grande parte as suas facilidades de se adaptar em ambientes alterados (pastagens, lavouras e até mesmo em áreas urbanas) e por se alimentar de vários tipos de presas (roedores, anfíbios, lagartos, outras serpentes, pássaros, centopeias)13,14.
Informações epidemiológicas sobre os agravos à saúde são fundamentais para elaboração de propostas de ações educativas, medidas preventivas e também, podem fornecer subsídios para planejamento na gestão hospitalar (e.g., estimar quantidade de ampolas de soros necessárias ao longo do ano, disponibilidade de leitos).
Desta forma, este estudo tem como objetivo descrever os aspectos clínicos e epidemiológicos de pacientes vítimas de acidentes ofídicos em um hospital de referência na região da Amazônia Ocidental, Brasil.
MÉTODO
Trata-se de um estudo transversal, retrospectivo e documental de abordagem quantitativa, no período de 2015 a 2016, realizado no Hospital Regional do Juruá referência no atendimento de urgência e emergência da cidade de Cruzeiro do Sul, Acre, Brasil, localizado no noroeste do Brasil e na região conhecida como Amazônia Ocidental15.
Os dados epidemiológicos foram obtidos a partir das fichas do SINAN no Setor de Vigilância Epidemiológica do Hospital Regional do Juruá. Foram verificadas as seguintes variáveis: mês de ocorrência, identificação da serpente (tipo de acidente), local do acidente (zona urbana e rural), localidade, município, dados da vítima (faixa etária, sexo, região anatômica atingida), sintomas e sinais apresentados, circunstâncias do acidente, tempo decorrido entre o acidente e o atendimento, a quantidade de ampolas utilizadas e o tipo de soro no tratamento das vítimas.
O coeficiente de morbidade (casos/100.000 habitantes) foi calculado dividindo o número de pessoas que sofreram acidentes ofídicos pelo número de habitantes do município durante o período de estudo16. Os dados de pluviosidade foram obtidos na Estação Meteorológica de Cruzeiro do Sul, do Instituto Nacional de Meteorologia (INMET). Para verificar uma possível relação entre o número de acidentes ofídicos mensais com pluviosidade, foi utilizado o teste de correlação de Spearman17.
O estudo atendeu os preceitos éticos que envolvem pesquisas com seres humanos, obtendo aprovação do Comitê de Ética em Pesquisa com Seres Humanos da Fundação de Medicina Tropical Doutor Heitor Vieira Dourado, sob parecer de nº 2.084.630.
RESULTADOS
Durante o período de 2015 a 2016 foram atendidos 248 pacientes vítimas de acidentes ofídicos, perfazendo uma média de 124 casos anuais e um coeficiente de morbidade de 76,71 casos por 100.000 habitantes para a região do Alto Juruá.
A maioria dos acidentes ocorreu em indivíduos do sexo masculino (78,3%) e com faixa etária entre 21 a 60 anos (57,2%). Menores de 15 anos corresponderam a 25% das vítimas. Em relação à ocupação, a maioria (48%) dos acidentes ocorreu em trabalhadores rurais (Tabela 1).
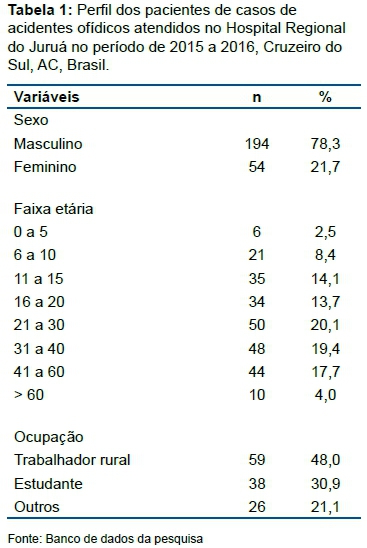
Quarenta e oito casos (19,4%) foram considerados acidentes ocupacionais. A principal região anatômica em que ocorreu a picada foi o pé (56,4% dos casos), seguido da perna (28%). O tempo decorrido entre o acidente e o atendimento hospitalar foi em sua maioria (68,1% dos casos) em menos de seis horas. Dos registros onde a serpente causadora foi preenchida (215 casos; 87%), a maioria dos acidentes foi considerado botrópico (64,2%), seguido de laquético (32,5%), serpentes não peçonhentas (2,8%) e um caso de envenenamento elapídico (Tabela 2).

O município com maior número de casos atendidos foi Cruzeiro do Sul (159 casos), seguido de Rodrigues Alves (32), Mâncio Lima (19), Marechal Thaumaturgo (12), Tarauacá (11), Guajará (AM - 9), Porto Walter (4), Feijó (1) e Atalaia do Norte (AM - 1) (Figura 1). Os municípios do estado do Amazonas aqui descritos não entram no quantitativo do estudo, estão demonstrados somente por terem sido referenciados para atendimento no Hospital do Juruá em Cruzeiro do Sul - AC (Figura 1).
Em relação a área de ocorrência, a maioria (85%) ocorreu na área rural. Em relação aos dados referentes ao local onde ocorreu o acidente, em 148 casos a informação foi obtida, e os acidentes aconteceram em sua maioria em trilhas, matas e roçados, conforme Tabela 3.

Houve correlação entre os acidentes ofídicos com a pluviosidade mensal (r=0,58444; p=0,00271; n=24) (Figura 2), sendo que, uma maior quantidade de casos (57,6%) foi observada durante o período de maior pluviosidade (1.854 mm) entre os meses de novembro a abril e, um menor número de casos durante os três meses mais secos (junho a agosto).
Dos seis casos atribuídos a serpentes não peçonhentas durante o ano de 2016, quatro ocorreram em área urbana, onde os sintomas apresentados foram dor (100%), edema (83,3%) e sangramento (16,6%). Três pacientes relataram a serpente causadora do acidente como sendo a surucucu e dois a jararaca, nomes populares regionais atribuídos a Bothrops atrox, e, um a papagaia (B. bilineatus) (Figura 3 e Quadro 1).
Os sintomas e sinais mais frequentes nos pacientes foram dor (97,1%) e edema (92,7%), seguido de hemorragia (16,1%), sinais vagais (8%), equimose (2,07%) e necrose (1,6%) (Figura 4).
O Teste de Coagulação Sanguínea (TC) foi realizado em 155 (62,5%) dos 248 pacientes, estando com o tempo de coagulação alterado em 57 (37,1%) dos casos.
Em dois pacientes (0,8%) ocorreram complicações de insuficiência renal e em outros cincos (2%), síndrome compartimental, sendo necessária a fasciotomia. Infecção secundária foi relatada para um paciente (0,4%).
Sete destes oito pacientes que apresentaram complicações foram atendidos 24 horas após o envenenamento. Um paciente idoso atendido quatro dias após o acidente evoluiu para óbito (0,4% de letalidade).
Pacientes de casos de acidentes ofídicos permaneceram no hospital de 1 até 15 dias, com uma média de 4,5 dias por paciente.
DISCUSSÃO
A média anual de acidentes atendidos no Hospital Regional do Juruá entre os anos de 2015 a 2016 foi maior do que o registrado por Bernarde e Gomes11 durante o período de agosto de 2007 a julho de 2009 no mesmo local. O coeficiente de morbidade de acidentes ofídicos registrado neste estudo para a região do Alto Juruá também foi maior do que o período estudado por Bernarde e Gomes11 (67,01 casos por 100.000 habitantes/ano) e para o estado do Amazonas (52,8 casos por 100.000 habitantes/ano), onde em alguns municípios chegam a ultrapassar valores maiores do que 150 casos por 100.000 habitantes por ano4.
Os dados evidenciados no estudo corroboram com os resultados de diversos trabalhos encontrados na literatura em países como o Marrocos, Índia e Quênia onde mostram a frequência de homens, trabalhadores rurais e faixa etária jovem com média de idade de 26 anos18-20.
Entretanto, em estudo realizado nos Estados Unidos por Spyres et al.21, a maior parte dos acidentes acometeram paisagistas e principalmente picadas em membros superiores, diferindo da realidade das demais regiões do mundo, como na América Latina e Ásia que possuem predominância de acidentes ofídicos em agricultores que foram picados no membros inferiores22.
Em outros estudos realizados na Amazônia2,4,23, a maioria dos acidentes ofídicos também ocorreram na área rural com indivíduos adultos do sexo masculino e trabalhadores rurais, picados nos membros inferiores.
Tais achados podem ser explicados pela exposição que o público masculino e rural apresenta mais atividades laborais ao ar livre, bem como trabalhos agropecuários, principalmente na região amazônica brasileira, que possui grande parte de trabalho agrícola devido a sua imensidão florestal19.
Embora tenha-se evidenciado um elevado número em agricultores, vale ressaltar o elevado percentual de acidentes com estudantes. Moreno et al.2, identificou certa vulnerabilidade ao acidente ofídico neste grupo, uma vez que muitos na área rural percorrem longas distâncias entre suas casas e as escolas, passando por áreas que possuem existência de cobras, como trilhas, matas e igarapés.
A maior parte da ocorrência das picadas aconteceu nas áreas rurais, com localidades distribuídas em trilhas, matas e roçados, resultado este, também amplamente evidenciado e discutido em pesquisas20,24 principalmente em períodos com alta pluviosidade mensal.
A variedade de locais em que os acidentes ocorreram (matas, roçados, ambientes aquáticos e quintais de casa) denota a diversidade de habitats em que ocorre a principal serpente causadora de envenenamentos na região, a Bothrops atrox, que é a mais abundante das peçonhentas, estando presente em florestas, áreas rurais e até em zonas urbanas11,25.
Assim como observado por Bernarde e Gomes11, a correlação entre os acidentes ofídicos e a alta pluviosidade, deve-se provavelmente pela maior atividade das serpentes neste período14,25 e também as cheias dos rios, que faz com que as cobras procurem por áreas mais secas em terra firme, e determinadas práticas agrícolas e de extrativismo nesta época2,4,10, o que aumenta a possibilidade do encontro entre esses animais e as pessoas.
Em estudo realizado por Roriz et al.26, no estado de Rondônia, também localizado na região da Amazônia Ocidental, os resultados são próximos ao do presente estudo, mostrando principalmente as causas de acidentes ofídicos por serpentes do tipo bothrops, bem como as picadas em regiões rurais durante períodos de alta pluviosidade nos meses de novembro a abril.
Bernarde & Gomes11 observaram que a maioria dos acidentes (51%) foi registrada equivocadamente como laquético o qual os resultados foram superestimados, tendo inclusive registros de acidentes crotálicos, sendo que o gênero responsável (Crotalus) não ocorre no estado do Acre.
Em um estudo recente, os acidentes registrados no município de Tarauacá, compostos pela maioria botrópica (95,8%), seguidos pelos laquéticos (3,2%), se aproximaram do esperado na epidemiologia dos acidentes ofídicos no estado do Acre, onde o envenenamento botrópico é o mais frequente, o laquético é pouco frequente e o elapídico é raro27.
Nesse estudo, a maioria dos acidentes registrada foi do tipo botrópico (64,2%), enquanto que laquético correspondeu a 32,5% dos casos. Bernarde12 e Bernarde et al.28, mostram a importância da diferenciação entre as espécies, mas que isto não acontece, pois, poucos pacientes levam a cobra até o hospital, ou realizam algum registro fotográfico desta.
Entretanto, 17 pacientes levaram as cobras que os havia picado, e identificou-se que sete delas pertenciam a espécie Bothrops atrox e dez a Helicops angulatus. Vários autores afirmam a importância das vítimas levarem ou fotografarem a serpente causadora do acidente, pois facilita-se o diagnóstico e a terapêutica a ser utilizada11,28-30. Cinco pacientes picados nos membros inferiores (pés e pernas) relataram que a serpente responsável tinha sido a Jararaca ou a Surucucu, nomes populares atribuídos a Bothrops atrox, principal espécie causadora de envenenamentos no Acre e na Amazônia brasileira e também em outros países amazônicos. E um paciente picado no braço relatou que a serpente tinha sido a Papagaia, nome popular dado para a Bothrops bilineatus, espécie arborícola que costuma ser frequente em algumas florestas nessa região25.
Dor e edema são comumente os sintomas mais frequentes nos acidentes ofídicos em geral31 e também na Amazônia2,4,32, conforme demonstrado no estudo.
A predominância destes dois sintomas pode estar associada a maior classificação de casos leves e moderados, pois, nestes casos os sinais e sintomas esperados variam da dor no local da picada, edema, febre, mal-estar ou pequenas erupções cutâneas. O paciente que receberá o antiofídico deverá passar por constantes exames sanguíneos, pois as reações do veneno podem levar a falência múltipla de órgãos, mesmo que demonstre poucos sinais e sintomas33-35.
Em casos mais graves, o acidente ofídico pode gerar problemas visuais, grandes hemorragias, coagulação intravascular, disfunções renais e diversas complicações, a depender da espécie e do local da picada, podendo levar a óbito, caso a dose de antiofídico não seja suficiente para combater a reação31. No estudo, a evolução de casos para necrose, óbito, insuficiência renal e síndrome compartimental e tempo de coagulação alterado foram poucas, porém, observadas em alguns estudos na região amazônica tanto no Brasil como em países como Colômbia e Equador2,4,29,30,32. O Ministério da Saúde brasileiro recomenda a realização de testes de coagulação sanguínea para auxiliar no diagnóstico confirmando o envenenamento ofídico e também para avaliar o sucesso da neutralização do veneno pela soroterapia1.
Destaca-se ainda o tempo de atendimento da picada até o hospital, onde os pacientes que apresentaram complicações e óbito, a maioria predominante foi atendida 24 horas após o envenenamento, evidenciando que atendimento tardio é um fator associado ao surgimento de complicações e de óbito9,23,36.
O estudo de Mitra et al.37, realizado na zona rural do norte da Índia, reforça esta hipótese, onde identificou-se que a mortalidade foi significativamente menor entre aqueles que foram atendidos dentro de cinco horas após a picada.
Embora a média de casos atendida em menos de seis horas tenha se equiparado com os demais estudos realizados na região amazônica2,26,36 evidencia-se uma grande divergência com as regiões sul e sudeste do país, onde respectivamente 88% e 94% das vítimas chegam a ser atendidas em menos de seis horas. Tal fato pode estar associado a urbanização das regiões, onde o acesso aos serviços de saúde nas regiões supracitadas é mais facilitado3,6,38,39.
Acrescenta-se ainda a demora no atendimento na região Amazônica brasileira a distância das vítimas ao atendimento hospitalar, que geralmente dependem transportes fluviais ou de estradas de terra em condições de grande dificuldade2,23,26,36.
O estudo apresenta limitações principalmente na notificação dos casos, que ainda é prejudicada devido as dificuldades de acesso da população aos serviços de saúde que geralmente localizam-se em áreas urbanas. Embora a pesquisa tenha sido realizada no próprio setor de vigilância do hospital, a pouca disponibilidade de dados e registros impossibilitam uma análise mais aprofundada que permita maiores entendimentos do local, espécie da cobra e outros fatores que possam ser determinantes.
Apresentou uma crescente constante nos casos, o que gerou um ponto de reflexão preocupante, que pode estar associado a dois fatores, onde um volta-se para a melhora no deslocamento das vítimas (melhorias nas estradas dos ramais e implantação de lancha do SAMU) facilitando mais o transporte e na cobertura de telefonia melhorando a comunicação, ou falha das políticas de saúde pública na oferta de melhores condições e orientações para a população.
Colaboradores
O.F. Câmara participou da análise dos dados e da redação final do artigo. D. D. Dilva e M. N Holanda orientaram e revisaram a análise de dados. P. S. Bernarde, M.V.M Lima, L.C. de Abreu, A. M. da Silva, W. M. Monteiro e R. Wajnszteijn colaboraram na redação e revisão crítica do artigo.
Agradecimentos
A viabilização do artigo se deve ao Projeto Acre - Saúde na Amazônia Ocidental (convênio multinstitucioal processo n. 007/2015 SESACRE-UFAC-FMABC).
REFERÊNCIAS
1.Bernarde PS. Serpentes peçonhentas e acidentes ofídicos no Brasil. São Paulo: Anolis Books, 2014; p.224. [ Links ]
2.Moreno E, Queiroz-Andrade M, Lira-da-Silva RM, Tavares-Neto J. Caracteristicas clinicoepidemiologicas dos acidentes ofidicos em Rio Branco, Acre. Rev Soc Bras Med Trop. 2005;38(1):15-21. DOI: http://dx.doi.org/10.1590/S0037-86822005000100004 [ Links ]
3.Oliveira RJ, Kirchner RM, Scherer ME, Santos ER, Eidelwein LPS. Perfil epidemiológico de acidentes ofídicos no estado do Rio Grande do Sul no período de 2007 a 2013. Enciclop Biosf. 2015;11(22):3074-83. DOI: http://dx.doi.org/10.18677/Enciclopedia_Biosfera_2015_024 [ Links ]
4.Feitosa EL, Sampaio VS, Salinas JL, Queiroz AM, Silva IM, Gomes AA, et al. Older age and time to medical assistance are associated with severity and mortality of snakebites in the Brazilian Amazon: A case-control study. PLoS One. 2015;10(7): e0132237. DOI: http://dx.doi.org/10.1371/journal.pone.0132237 [ Links ]
5.Pierini SV, Warrell DA, Paulo A, Theakston RDG. High incidence of bites and stings by snakes and other animals among rubber tappers and Amazonian Indians of the Jurua valley, acre state, Brazil. Toxicon. 1996;34(2):225-36. DOI: http://dx.doi.org/10.1016/0041-0101(95)00125-5 [ Links ]
6.Lima JS, Martelli Júnior H, Martelli DRB, Silva MS, Carvalho SFG, Canela JR, et al. Perfil dos acidentes ofídicos no norte do Estado de Minas Gerais, Brasil. Rev Soc Bras Med Trop. 2009;42(5):561-4. DOI: http://dx.doi.org/10.1590/S0037-86822009000500015 [ Links ]
7.Wen FH, Monteiro WM, Silva AMM, Tambourgi DV, Silva IM, Sampaio VS, et al. Snakebites and Scorpion Stings in the Brazilian Amazon: Identifying Research Priorities for a Largely Neglected Problem. PLoS Negl Trop Dis. 2015;9(5):e0003701. DOI: http://dx.doi.org/10.1371/journal.pntd.0003701 [ Links ]
8.Bochner R, Fiszon JT, Machado C. A Profile of Snake Bites in Brazil, 2001 to 2012. J Clin Toxicol. 2014;4(3):100-94. DOI: http://dx.doi.org/10.4172/2161-0495.1000194 [ Links ]
9.Ribeiro LA, Albuquerque MJ, Campos VAFP, Katz G, Takaoka NY, Lebrão ML, et al. Óbitos por serpentes peçonhentas no Estado de São Paulo: avaliação de 43 casos, 1988/93. Rev Assoc Médica Bras. 1998;44(4):312-8. DOI: http://dx.doi.org/10.1590/S0104-42301998000400010 [ Links ]
10.Waldez F, Vogt RC. Aspectos ecológicos e epidemiológicos de acidentes ofídicos em comunidades ribeirinhas do baixo rio Purus, Amazonas, Brasil. Acta Amaz. 2009;39(3):681-92. DOI: http://dx.doi.org/10.1590/S0044-59672009000300025 [ Links ]
11.Bernarde PS, Gomes JO. Serpentes peçonhentas e ofidismo em Cruzeiro do Sul, Alto Juruá, Estado do Acre, Brasil. Acta Amaz. 2012;42(1):65-72. DOI: http://dx.doi.org/10.1590/S0044-59672012000100008 [ Links ]
12.Bernarde PS. Serpentes peçonhentas e acidentes ofídicos no Acre. Curitiba: Anolis Books, 2012. [ Links ]
13.Campbell JA, Lamar WW. The venomous reptiles of the Western Hemisphere. Ithaca: Cornell University Press, 2004. [ Links ]
14.Oliveira ME, Martins M. When ans where to find a pitviper: activity patterns and habitat use of the lancehead, bothrops atrox, in central amazonia, Brazil. Herpetol Nat Hist. 2001;8(2):101-10. [ Links ]
15.Acre. Governo do Estado. Programa Estadual de Zoneamento Ecológico-Econômico do Estado do Acre. Zoneamento ecológico-econômico do Acre fase II: documento síntese. Rio Branco: Secretaria de Estado de Planejamento e Desenvolvimento Econômico Sustentável, 2006. [ Links ]
16.Intitutudo Brasileiro de Geodrafia e Estatística (IBGE). Censo demográfico. 2017 [ Links ]
17.SAS Institute. JMP. Version 10. (1989 - 2013). Cary, NC: 2013. [ Links ]
18.El hattimy F, Chafiq F, Hami H, Mokhtari A, Soulaymani A, Rachida SB. Geographical distribution of health indicators related to snake bites and envenomation in Morocco between 1999 and 2013. Epidemiol Health. 2018;40: e2018024. DOI: http://dx.doi.org/10.4178/epih.e2018024 [ Links ]
19.Kumar KS, Narayanan S, Udayabhaskaran V, Thulaseedharan NK. Clinical and epidemiologic profile and predictors of outcome of poisonous snake bites - an analysis of 1,500 cases from a tertiary care center in Malabar, North Kerala, India. Int J Gen Med. 2018;11:209-16. DOI: http://dx.doi.org/10.2147/IJGM.S136153 [ Links ]
20.Ochola FO, Okumu MO, Muchemi GM, Mbaria JM, Gikunju JK. Epidemiology of snake bites in selected areas of Kenya. Pan Afr Med J. 2018;29:217. DOI: http://dx.doi.org/10.11604/pamj.2018.29.217.15366 [ Links ]
21.Spyres MB, Ruha AM, Seifert S, Onisko N, Padilla-Jones A, Smith EA. Occupational Snake Bites: a Prospective Case Series of Patients Reported to the ToxIC North American Snakebite Registry. J Med Toxicol. 2016;12(4):365-9. DOI: http://dx.doi.org/10.1007/s13181-016-0555-7 [ Links ]
22.Bhalla G, Mhaskar D, Agarwal A. Clinical profile of snake bite at a tertiary care centre. Toxicol Int. 2014;21(2):203-8. DOI: http://dx.doi.org/10.4103/0971-6580.139811 [ Links ]
23.Borges CC, Sadahiro M, Santos MC. Aspectos epidemiológicos e clínicos dos acidentes ofídicos ocorridos nos municípios do Estado do Amazonas. Rev Soc Bras Med Trop. 2018;32(6):637-46. DOI: http://dx.doi.org/10.1590/S0037-86821999000600005 [ Links ]
24.Yañez-Arenas C, Yañez-Arenas A, Martínez-Ortíz D. Panorama epidemiológico de las mordeduras por serpiente venenosa en el estado de Yucatán, México (2003-2012). Gac Med Mex. 2016;152(4):568-74. [ Links ]
25.Turci LCB, Albuquerque S, Bernarde PS, Miranda DB. Uso do hábitat, atividade e comportamento de Bothriopsis bilineatus e de Bothrops atrox (Serpentes: Viperidae) na floresta do Rio Moa, Acre, Brasil. Biota Neotrop. 2009;9(3):197-206. DOI: http://dx.doi.org/10.1590/S1676-06032009000300020 [ Links ]
26.Roriz KRPS, Zaqueo KD, Setubal SS, Katsuragawa TH, Silva RR, Fernandes CFC, et al. Epidemiological study of snakebite cases in Brazilian western Amazonia. Rev Soc Bras Med Trop. 2018;51(3):338-46. DOI: http://dx.doi.org/10.1590/0037-8682-0489-2017 [ Links ]
27.Saboia CDO, Bernade PS. Snakebites in the Municipality of Tarauacá , Acre , West of the Brazilian Amazon. J Hum Growth Dev. 2019;29(1):290-7. DOI: http://dx.doi.org/10.7322/jhgd.157760 [ Links ]
28.Bernade PS, Mota-da-silva A, Abreu LC. Ofidismo no Estado do Acre - Brasil. J Amaz Heal Sci. 2015;1(2):44-63. [ Links ]
29.Otero R, Guti6rrez JM, Ntitiezl V, Robles A, Estrada R, Segura E, et al. A randomized double-blind clinical trial of two antivenoms in patients bitten by Bothrops atrox in Colombia and The Regional Group on Antivenom Therapy Research. Trans R Soc Trop Med Hyg. 1996;90(6):696-700. DOI: http://dx.doi.org/10.1016/s0035-9203(96)90442-3 [ Links ]
30.Smalligan R, Cole J, Brito N, Laing GD, Mertz BL, Manock S, et al. Crotaline snake bite in the Ecuadorian Amazon: randomised double blind comparative trial of three South American polyspecific antivenoms. BMJ. 2004;329(7475):1129. DOI: http://dx.doi.org/10.1136/bmj.329.7475.1129 [ Links ]
31.Hifumi T, Sakai A, Kondo Y, Yamamoto A, Morine N, Ato M, et al. Venomous snake bites: Clinical diagnosis and treatment. J Intensive Care. 2015;3(1):16. DOI: http://dx.doi.org/10.1186/s40560-015-0081-8 [ Links ]
32.Pardal PPO, Souza SM, Monteiro MR, Fan HW, Cardoso JL, França FO, et al. Clinical trial of two antivenoms for the treatment of Bothrops and Lachesis bites in the north eastern Amazon region of Brazil. Trans R Soc Trop Med Hyg. 2004;98(1):28-42. DOI: http://dx.doi.org/10.1016/s0035-9203(03)00005-1 [ Links ]
33.Lundquist AL, Chari RS, Wood JH, Miller GG, Schaefer HM, Raiford DS, et al. Serum sickness following rabbit antithymocyte-globulin induction in a liver transplant recipient: case report and literature review. Liver Transplant. 2007;13(5):647-50. DOI: http://dx.doi.org/10.1002/lt.21098 [ Links ]
34.Kanji S, Chant C. Allergic and hypersensitivity reactions in the intensive care unit. Crit Care Med. 2010;38(6 Suppl.):S162-8. DOI: http://dx.doi.org/10.1097/CCM.0b013e3181de0c99 [ Links ]
35.Boothpur R, Hardinger KL, Skelton RM, Lluka B, Koch MJ, Miller BW, et al. Serum sickness after treatment with rabbit antithymocyte globulin in a heart transplant recipient with previous rabbit exposure. Am J Kidney Dis. 2010;55(3):141-3. DOI: http://dx.doi.org/10.1053/j.ajkd.2009.06.017 [ Links ]
36.Feitosa ES, Sampaio V, Sachett J, Castro DB, Noronha MDN, Lozano JLL, et al. Snakebites as a largely neglected problem in the Brazilian Amazon: highlights of the epidemiological trends in the State of Amazonas. Rev Soc Bras Med Trop. 2015;48(Suppl I):34-41. DOI: http://dx.doi.org/10.1590/0037-8682-0105-2013 [ Links ]
37.Mitra S, Agarwal A, Shubhankar BU, Masih S, Krothapalli V, Lee BM, et al. Clinico-epidemiological profile of snake bites over 6-year period from a rural secondary care centre of Northern India: A descriptive study. Toxicol Int. 2015;22(1):77-82. DOI: http://dx.doi.org/10.4103/0971-6580.172263 [ Links ]
38.Ribeiro LA, Jorge MT, Iversson LB. Epidemiologia do acidente por serpentes peçonhentas: estudo de casos atendidos em 1988. Rev Saude Publica. 1995;29(5):380-8. DOI: http://dx.doi.org/10.1590/S0034-89101995000500007 [ Links ]
39.Machado C, Bochner R, Fiszon JT. Epidemiological profile of snakebites in Rio de Janeiro, Brazil, 2001-2006. J Venom Anim Toxins Incl Trop Dis. 2012;18(2):217-24. DOI: http://dx.doi.org/10.1590/S1678-91992012000200012 [ Links ]
 Endereço para correspondência:
Endereço para correspondência:
ozianndeny@hotmail.com
Manuscrito recebido:
Agosto 2019
Manuscrito aceito: Fevereiro 2020
Versão online: Março 2020











 texto em
texto em 


