Servicios Personalizados
Revista
Articulo
Indicadores
Compartir
Salud & Sociedad: investigaciones en psicologia de la salud y psicologia social
versión On-line ISSN 0718-7475
Salud & Sociedad vol.3 no.2 Antofagasta ago. 2012
ARTÍCULOS
Políticas públicas en materia de salud en México, con especial énfasis en el periodo 1994-2000
Public health policies in Mexico, with special emphasis in the 1994-2000 period
Cirilo H. García Cadena*; Julio Alfonso Piña Lopez**
Universidad Autónoma de Nuevo León, Nuevo México, México
RESUMEN
En el presente ensayo teórico se analiza la evolución de las políticas públicas en materia de salud en México, con especial énfasis en las propuestas formuladas por el gobierno federal del Dr. Ernesto Zedillo Ponce de León en el periodo 1994- 2000. Se discute si esas políticas se tradujeron en una mejora en la condición de salud de los mexicanos o en un incremento en las tasas de mortalidad, en particular las relacionadas con las enfermedades crónicas no transmisibles (i.e., del corazón, tumores malignos y diabetes, principalmente).
PALABRAS CLAVE: México, Políticas Públicas, Mortalidad, Enfermedades Crónicas No Transmisibles.
ABSTRACT
In the current theoretical essay we analyze the evolution of public health policies in Mexico, with special emphasis on the proposals put forward by the federal government of Dr. Ernesto Zedillo Ponce de León during the period 1994-2000. We discuss whether these health policies brought about an improvement the health of Mexicans, or whether they produced an increase in the mortality rate, especially from deaths caused by non-communicable diseases (principally, heart diseases, malignant tumors and diabetes)
KEY WORDS: Mexico, Public Health Policies, Mortality, Chronic Non-Communicable Diseases.
INTRODUCCIÓN: EL CONTEXTO
De acuerdo con Zaíd (1997) y tomando como referente el año de 1958, el desarrollo económico en México se puede dividir en tres periodos: 1) El conocido como estabilizador, que comprende de 1958 a 1970, caracterizado por un importante crecimiento del producto interno (PIB), equivalente al 6.8% anual. 2) El populista, que va de 1970 a 1982, en el que el crecimiento fue de 6.2%, es decir, 0.6% menos que el inmediato anterior. 3) El programador, de 1982 a 1997, en el que se presentó el crecimiento más bajo, menor al 2%. Por otro lado, la productividad nacional (PIB por habitante) en el primero de esos periodos se incrementó hasta en un 50%, disminuyendo un 7% en el siguiente periodo, hasta caer en el último, para ubicarse en el 4%. Con relación a la inflación, en el primer periodo alcanzó 2.5% anual en promedio, incrementándose hasta en nueve veces en el segundo — ubicándose en 23% anual en promedio—, para culminar con el 43% anual en el tercero.
Para entender mejor las anteriores cifras es necesario contextualizar el fenómeno en cuestión como consecuencia directa de la recesion económica que tuvo lugar en Europa a mediados de la década del sesenta del siglo pasado y cuyas consecuencias negativas, según ha sugerido Shefner (1997), se hicieron más evidentes hacia finales de ésta y principios de la siguiente, merced a la enorme deuda contraída por nuestro país con los bancos occidentales. A efecto de no declarar la moratoria y sufrir mayores perjuicios por el retiro del crédito urgente, el Estado mexicano se vio obligado a disminuir sus aportaciones al bienestar social. Es decir, a medida que el gobierno aplicaba las políticas neoliberales referidas por los especialistas como de ajuste estructural (Shefner, 1997), el bienestar nacional decreció de manera sustancial.
Según Walton, las "sugerencias" del Fondo Monetario Internacional (FMI) implicaron una mezcla de:
[…] devaluación, reducción del gasto público, eliminación de subsidios para alimentos y productos básicos, como el aceite comestible y la gasolina, restricción de los salarios a pesar de la inflación, aumentos de las tasas de interés […] eliminación de empresas de propiedad estatal, mayor acceso para la inversión extranjera, reducción de la protección a la industria local […] y por último, la aplicación de las divisas frescas al servicio de la deuda (Walton, 1989, p. 307).
En tal sentido, la deuda externa total prácticamente se duplicó, pasando de poco más de 57 mil millones de dólares en 1980 a casi 115 mil en 1992, repercutiendo en un mayor servicio o pago de la misma a los acreedeores, que pasó de 11 mil millones en 1980 a 21 mil en 1992 (Banco Mundial, 1994). Esto último se tradujo en una importante disminución del gasto social por parte del gobierno mexicano entre 1980 y 1992; sirva mencionar, por ejemplo, que en educación pasó del 18 al 13%, en salud del 2.4 al 1.9%, y finalmente, en los servicios sociales, bienestar y vivienda, del 18.5 al 13% (International Bank for Reconstruction and Development, 1994).
Sin embargo, en el periodo referido dieron inicio algunos intentos de redefinición de las políticas sociales —incluyendo por supuesto la vinculada con la salud—, en buena medida determinado por el decremento del presupuesto asignado al rubro de salud, a los elevados costos que en ese entonces ya representaba la atención médica, pero sobre todo, a la necesidad de modernizar la intervención del Estado en lo concerniente a la regulación, financiamiento y producción de los servicios de salud (López-Arellano y Blanco-Gil, 2001).
LA NOCIÓN DE POLÍTICAS PÚBLICAS
La noción de políticas públicas connota la asunción de determinada postura por parte de una autoridad respecto de una diversidad de asuntos que son de interés público (Salisbury, 1968), misma que se plasma en un programa de acción en el que se delinea por qué se quiere hacer algo con relación a esos asuntos, qué se quiere hacer, cómo, dónde, con quiénes o para quiénes (Roth, 2002). Aceptando, tal y como han sugerido Carvallo y Serrano-García (2008), que las políticas públicas se desarrollan de manera dinámica —es decir, no en su sentido lineal y unidireccional—, para su formulación y su traducción en acciones tangibles en el entramado social es necesario dar cumplimiento a un proceso conformado por cinco pasos o etapas: 1) La identificación del problema que se pretende abordar. 2) La formulación de alternativas. 3) La aprobación de las alternativas, que deben hacerse manifiestas en los marcos normativos sobre la materia. 4) Instrumentación. 5) Evaluación.
Para los fines que se persiguen en este trabajo, interesa sobremanera discutir más adelante sobre la base de qué criterios es que se supone se da cabal cumplimiento a lo referido en los tres primeros puntos, pues si se parte del entendido de que con las políticas públicas de salud se pretende responder a las necesidades de la población, eliminar los riesgos, proteger a la población de daños futuros y evitar tanto la disparidad como la exclusión sociales (OMS, 2000), lo que restaría por dilucidar es si en última instancia tales políticas públicas se traducen, en los hechos, en propuestas efectivas y eficientes para alcanzar los objetivos planteados.
Así, por ejemplo, Hernández-Aguado y Fernández-Cano (2007) en una nota editorial publicada en la prestigiada revista Gaceta Sanitaria de España y retomando a Geoffrey Rose, se preguntaban cómo sería posible transformar el conocimiento generado en acciones públicas que mejoraran la salud de las poblaciones; por su importancia, citaremos en extenso:
[…] Los avances científicos en el campo de la salud pública y de los servicios sanitarios proporcionan unas bases fundadas para la implantación de políticas innovadoras de salud. Por una parte, el conocimiento de los determinantes poblacionales de los grandes problemas de salud indica la necesidad de adoptar ciertas políticas sobre el entorno social y medioambiental […] Sin embargo, el enlace entre la ciencia y la política sigue siendo demasiado tenue, de forma que una parte relevante del conocimiento disponible para mejorar la salud no llega a aplicarse o tarda mucho en hacerlo (p. 280).
En una dirección similar apuntan Gómez, Orozco, Rodríguez y Velásquez (2006), cuando señalan que:
[…] Aunque en principio la relación de complementariedad entre investigaciones y políticas de salud parezca obvia, los expertos no se han puesto de acuerdo sobre la capacidad de las primeras para influir sobre las segundas, ni sobre la apertura del proceso político a los descubrimientos y hallazgos de los investigadores […] Una segunda inquietud que no puede resolverse con estos datos, pero que debe plantearse como interrogante de especial importancia, se refiere a la direccionalidad de la influencia. ¿Son las reformas sanitarias, por ejemplo, el efecto de las investigaciones y publicaciones realizadas en este campo, o las publicaciones son, por el contrario, el reflejo de decisiones políticas ya tomadas que se imponen a los investigadores? En el primer caso, las investigaciones ejercerían un poder innovaror; en el segundo serían en elemento conservador utilizado para legitimar decisiones previamente asumidas (pp. 107-108).
Ambas citas textuales no hacen sino poner el "dedo en la llaga" sobre un asunto que aquí consideramos fundamental, toda vez que los autores advierten sobre la necesidad de justificar el diseño, instrumentación y evaluación de las políticas públicas sobre salud en la práctica de investigación, en sus modalidades científica y tecnológica. Esto es, ¿qué tipo de investigación es la que finalmente contribuye a que esas políticas públicas tomen forma y se plasmen en acciones sociales tendientes al cuidado, mantenimiento, pérdida o eventual recuperación de la salud? De acuerdo con lo que se discute más adelante, no se trata de una pregunta fuera de contexto, ni mucho menos de una que no deba ser abordada con la seriedad que amerita el caso, sobre todo cuando hablamos de que es la salud de millones de personas la que está en juego.
Para tal fin, nos proponemos en los siguientes apartados hacer una descripción breve de cómo se ha gestado la evolución de las políticas sociales relacionadas con salud, formuladas hasta la década del 2000, para dar paso a un análisis de las formuladas en el sexenio del Dr. Ernesto Zedillo Ponce de León, correspondiente al periodo 1994-2000; se concluye con un examen comparativo de algunos datos sobre las principales causas de mortalidad general en México entre 1990 y el año 2000.
Las fuentes de información utilizadas incluyeron, fundamentalmente: 1) Datos sobre las primeras cinco causas de mortalidad general en México en el periodo en cuestión, contenidas en las bases de datos elaboradas por el Instituto Nacional de Estadística, Geografía e Informática (INEGI), en conjunto con Dirección General de Información y Evaluación del Desempeño de la Secretaría de Salud de México. 2) La totalidad de defunciones y sus tasas de mortalidad registradas de 1970 a 2006 por el mismo INEGI. 3) Las cifras de mortalidad en México según el Centro de Estudios Sociales y de Opinión Pública de la Cámara de Diputados.
BREVE DESCRIPCIÓN DE LA EVOLUCIÓN DE LAS POLÍTICAS SOCIALES DE SALUD EN MÉXICO HASTA EL AÑO 2000
Hacia el año 1400 Mesoamérica contaba con alrededor de 15 millones de habitantes, aunque a partir del siguiente siglo, como consecuencia de la conquista, la colonizacion y las enfermedades que acompañaban a los españoles, la población indígena sufrió una disminución sin precedente de casi 12 millones. Con todo y que los colonizadores españoles se mezclaron con los indígenas, durante los tres siglos que duró el periodo de la Colonia la población mexicana no se incrementó en más de 6 millones. A finales del siglo XIX la población en México superaba ya los 12 millones, en tanto que en la primera década del siglo XX se contabilizaron poco más de 13.5 millones. Con la mejoría de las condiciones sociales, económicas, de salud y educación, debido a la estabilización de las instituciones en el periodo postrevolucionario de 1910, la población se incrementó constantemente hasta 1970, alcanzando una tasa de crecimiento anual de 3.2%. No fue sino a partir de 1973 que el gobierno estableció una política de planificación familiar, logrando disminuir la tasa de crecimiento hasta en un 2.05% en 1994 (OCDE, 1997).
Al revisar a lo largo de cuatro décadas la evolución del comportamiento de la población — esto es, entre 1950 y 1990—, podemos observar una trayectoria de incremento más o menos estable en las primeras tres, así como un sensible decremento en la cuarta, merced a la instrumentación de la política de planificación antes referida. Así, de 1950 a 1960 la población creció en un 35%, pasando de 25.7 a 34.9 millones; mientras tanto, de 1960 a 1970 se incrementó en 198 38%, hasta alcanzar los 48.2 millones; por su parte, de 1970 a 1980 sufrió un incremento de 39%, hasta llegar a 66.8 millones; finalmente, de 1980 a 1990 solamente hubo un incremento del 22%, ubicándose la cantidad en poco más de 81 millones de habitantes.1
Uno de los hechos más notables del siglo XIX fue la creación en 1824 de la Academia Nacional de Medicina. Uno de sus integrantes y pilares fundamentales, el Dr. Casimiro Liceaga, se destacó en la procuración de servicios condicionantes de salud pública, drenaje y otros más, así como por la construcción de hospitales. Se debe a la política de salud del Dr. Gustavo Baz, primer secretario de Salubridad y Asistencia (1934) en México, la construcción y funcionamiento de las primeras "instituciones descentralizadas". El Estado mexicano se responsabilizó entonces de la atención de la salud de los ciudadanos, sobre todo después de la Revolución de 1910. Ciertamente, ello ocurrió, según Mesa-Lago (1978), de manera desorganizada e inequitativa, debido a las presiones que hicieron sentir grupos coordinados, a lo que se sumaron cambios en el "estilo personal" de gobernar del presidente en turno y los escasos recursos de que se disponía. El sector privado asumió así un papel cada vez más preponderante en el desarrollo de los servicios de salud, debido a que el "cliente", aun sin muchos ingresos, prefería los centros privados para su atención.
Sobre el respecto, es oportuno mencionar que en la segunda Encuesta Nacional de los Servicios de Salud efectuada en 1994, el sector privado cubría 39% del total de consultas médicas comunicadas por la población, siendo el Instituto Mexicano del Seguro Social (IMSS) quien se colocó en el segundo lugar con 32% de las consultas (Secretaría de Salud, 1994). Por otra parte, la atención a la salud se fundamentaba en una perspectiva técnica y biologicista, de manera tal que el enfoque prioritario era eminentemente curativo. Sin embargo, también los servicios de salud del sector público han tenido esta misma característica, a través de varios regímenes (Ward, 1989), lo que se puede constatar si se revisa la Ley General de Salud, la principal norma sobre la materia en nuestro país (Piña, 2004). En el mismo tenor, el servicio público de salud fue creciendo de un modo descoordinado y disperso, con mayor cobertura al sector urbano y subsidiando inclusive a personas que podían pagar la medicina privada — 52% de los servicios asistenciales los adoptaron personas que, o no eran aseguradas, o no eran pobres (léase Frenk, González-Block y Lozano, 1998), produciendo además efectos ideológicos con la reafirmación de un individualismo a ultranza.
Las políticas sociales de salud sufrieron también de la carencia del recurso económico necesario por parte del Estado de 1983 a 1989, habiendo disminuído el promedio del gasto público, que pasó de 3.60% —de 1980 a 1982— a 2.90% en el periodo señalado. De 1940 a 1980 el promedio de disminución de la tasa de mortalidad fue de 22.0 por cada mil habitantes, contrastando drásticamente con un decremento de únicamente 7.0 por cada mil de 1980 a 1994; es decir, la tasa de mortalidad disminuyó tres veces en este último período en comparación con el primero (elaboración de los autores a partir de datos de Lustig, 1989).
Al analizar el comportamiento de la esperanza de vida al nacer desde 1940 hasta 1994, se observó una ganancia promedio de 6.7 años a largo de cuatro décadas, comprendidas entre 1940 y 1980. A pesar de que el incremento en dicho indicador fue francamente paupérrimo entre 1950 y 1960 —equivalente a 0.3 años—, el promedio alcanzó la cantidad de 6.7 años, superior en 1.7 veces a lo que se logró en la "década perdida" de 1980 a 1994, que fue de solamente 4 años de ganancia, pasando de 68 a 72 años (elaboración nuestra con base en datos de Lustig, 1989).
Ahora bien, a finales de 1994, del total de 89 millones de mexicanos, 10 — equivalentes a 11.6% de la población— no contaban con servicios de salud, ubicándose dentro de la categoría de pobreza extrema. En el gobierno del Dr. Ernesto Zedillo Ponce de León, el presupuesto de salud presentó un incremento del 9.5% en 1988 con respecto a 1997 (Román, 1998).
PROPUESTAS PRINCIPALES DE LAS POLÍTICAS DE SALUD DEL GOBIERNO FEDERAL DEL DR. ERNESTO ZEDILLO PONCE DE LEÓN (1994-2000).
En primera instancia, y con el objeto de tener a la vista tanto una mejor como una más completa panorámica de los servicios de salud en México, conviene hacer una caracterización global de los mismos. Para iniciar, es preciso señalar que en éstos destacan tres sectores principales. Las organizaciones de seguridad social pública, de las cuales el Instituto Mexicano del Seguro Social (IMSS) y el Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado (ISSSTE) son las más grandes y las que por ende concentran una mayor cantidad de afiliados. En segundo lugar se encuentra el sector público gubernamental, del cual la Secretaria de Salud y Asistencia (SSA) atiende a la población que no se encuentra afiliada a ninguna de las instituciones de seguridad social antes mencionadas. En tercero y último lugar tenemo al sector de la medicina privada, además de organizaciones no gubernamentales como la Cruz Verde y la Cruz Roja (Ward, 1989).
Las políticas de salud del gobierno federal del Dr. Ernesto Zedillo Ponce de León (1994-2000), se inscriben justo dentro de los objetivos, estrategias y líneas de acción de las políticas sobre desarrollo social, cuya naturaleza pretendió ser integral. Es decir, se trataba de lograr un equilibrio en las condiciones y oportunidades de vida en los planos personal y colectivo, combatiendo la inequidad —a efecto de reducir la pobreza y la marginación social—, con la supuesta mejora del bienestar y la calidad de vida de la población. Para conseguir esto último fue menester invertir en las personas —capital humano—, de manera tal que ello trajera consigo una mayor productividad y un mayor crecimiento económico, al incrementar la cobertura y la calidad de los servicios de salud, educación y vivienda (Plan Nacional de Desarrollo, 1995).2 Así, dentro del mencionado Plan y, en concreto, con relación al tema que nos ocupa, destacan 11 propuestas que se describen brevemente:
Propuesta 1. La reforma del Sistema Nacional de Salud implica para el gobierno federal una doble responsabilidad: 1) Aumentar la calidad de los servicios a través de la transformación de las instituciones. 2) Extender la cobertura de los servicios, fomentando su federalizacion y vigorizando su interrelación. Estos dos apartados responden a la necesidad social de que los servicios públicos sean de mayor eficiencia y calidad.
Propuesta 2. También, se propone una reestructuración del Sistema Nacional de Salud, a efecto de ofrecer a la mayoría de la población un paquete básico de servicios de salud, tales como los programas de vacunación, nutrición y salud reproductiva, contemplando las desigualdades en las diferentes zonas del país.
Propuesta 3. Una reestructuración del gasto en salud, con una formulación sobre los criterios globales que permitan una eficiencia de los servicios de salud de las instituciones, dentro de la normatividad jurídica que le corresponda a cada una.
Propuesta 4. Mayores recursos tanto para la promoción de una vida saludable como para los programas de medicina preventiva.
Propuesta 5. Asegurar el abasto de medicamentos e insumos indispensables.
Propuesta 6. Garantizar el personal requerido para una adecuada prestación de los servicios.
Propuesta 7. Adicionar otras acciones a los programas del paquete básico de servicios, de acuerdo con las necesidades de salud pública, tanto locales como regionales.
Propuesta 8. Elaborar esquemas de financiamiento que proporcionen tanto la posibilidad de opción por parte del usuario como la obligación del gobierno, haciendo lo posible para que todos los integrantes de la población económicamente activa (PEA) tengan acceso a los beneficios de la seguridad social.
Propuesta 9. Proponer una descentralización de los servicios para la población no asegurada, procurando su eficiencia y diversificación en términos de oferta. Transferir a los gobiernos estatales los servicios del IMSS-Solidaridad y de la Secretaría de Salud, con todo lo requerido en los niveles operativo, técnico y organizativo, de modo tal que se creó el Consejo Nacional de Salud para fomentar una política nacional de salud, agrupando así los servicios estatales.
Propuesta 10. Asegurar una sólida formación de los profesionales de la salud, fomentar la vocación médica y la de enfermería, aumentar la calidad de las instituciones docentes médicas y procurar aumentar las condiciones de vida y de trabajo de los especialistas en salud.
Propuesta 11. El programa municipio saludable fomentará la injerencia de los ayuntamientos en acciones de construcción de alcantarillado, manejo apropiado de deshechos residuales, construcción de letrinas, control de la fauna nociva, instalación de agua potable y colecta de la basura.
ANÁLISIS CRÍTICO DE ALGUNAS DE LAS PROPUESTAS SOBRE SALUD DEL GOBIERNO FEDERAL (1994-2000)
1. Respecto de la propuesta de extender la cobertura (Propuesta 1, Apartado 1), la misma está muy justificada debido a que la cifra oficial de mexicanos sin servicios de salud, de acuerdo con ciertos estudios (e.g., Frenk, González-Block y Lozano, 1998), no corresponde con la realidad del periodo reseñado. Según estos mismos autores, más de 5 millones de personas accedieron a los servicios básicos proporcionados por el IMSS-Solidaridad —quienes no tenían otras opciones "institucionales", incluyendo también a la población sin acceso a servicios hospitalarios—, aun cuando podría decirse que la carencia de cobertura total llegó en su momento a abarcar no a los 10 millones reconocidos por el gobierno federal (Plan Nacional de Desarrollo, 1995), sino aproximadamente a 20 millones de personas. Estas diferencias cuantitativas provienen principalmente del manejo oficial inadecuado del concepto de cobertura en el plano individual, cuando lo más apropiado hubiese sido tener en cuenta los diferentes tipos de servicios, es decir, las distintas coberturas.
2. En este plan sobre las acciones a realizar dentro del campo de la salud, el gobierno federal incurrió en el error de descuidar los factores sociales, culturales y psicológicos que estaban incidiendo en el proceso de la saludenfermedad. Esto último trajo consigo que se colocara el énfasis en las aportaciones que se podrían hacer desde la profesión biomédica, y que como contraparte se hiciera notoria una subestimación, por no decir ignorancia, de las demás disciplinas relacionadas con la dimensión humana en la salud (Piña, 2004; Weiss, 1993). Ciertamente, no se trata de un problema privativo de nuestro país, conclusión a la que han arribado de manera coincidente Carvallo y Serrano-García (2008) en Puerto Rico, Romero (2006) en Perú, Saforcada (2008) en la Argentina, así como Spink (2009) en Brasil.
3. Está justificada en términos sociales y economicos, inclusive, la inversión del gobierno para garantizar los servicios de salud a la población, específicamente al sector más vulnerable, el que vive en pobreza extrema. No obstante hubo un aumento en el gasto del gobierno en salud, su distribución fue inequitativa, si se tiene en consideración el nivel de marginación de las entidades federativas. Por ejemplo, en 1995 las entidades con mejores indicadores recibieron entre $205.00 y $469.00 pesos per cápita, mientras que las nueve con tasas de mortalidad más elevadas únicamente recibieron entre $93.00 y $169.00 pesos. La misma Secretaría de Salud y Asistencia aceptó que tal desigualdad perjudicaba de manera especial a 15 de las 32 entidades federativas que arrastraban un déficit presupuestal de 35% del total para 1996. Para revertir estos números, hubiese sido necesario incrementar en un 52% el presupuesto para esas entidades (González y Gutiérrez, 1997). Además, hay varios argumentos que justifican una mayor inversión del gobierno al considerar a la salud como un bien público. Los gobiernos deben alentar las actividades y acciones que se traduzcan en grandes efectos externos, es decir, cuando el beneficiado no es un paciente, sino muchas otras personas (pareja, familia nuclear, etcétera), como sería el caso del combate a las enfermedades transmisibles como la tuberculosis y las de tipo sexual. Por último, el argumento de que el gobierno necesita asumir solamente un papel regulador de las deficiencias del mercado, principalmente en su afectación a nivel de enfermedades, discapacidades y muerte eventual, redundaría en un mayor costo, peor salud y menor equidad y productividad como nación (Musgrove, 1993).
4. Con respecto de la descentralización de los servicios de salud, se puede señalar que además de la disminución en el gasto social y su concentración en los pobres, se trató de una política explícita del gobierno mexicano, que fue adoptada y seguida como parte de una reforma neoliberal que dio inicio en 1984 — como un objetivo declarado en el Programa Nacional de la Salud de 1989-1994, bajo la presidencia del Dr. Carlos Salinas de Gortari. Este proyecto neoliberal disminuyó a su mínima expresión el concepto del principio solidario —beneficios según necesidad y aporte de acuerdo a la posibilidad económica— y en cambio adquirió carta de naturalidad el principio de equivalencia —beneficios en función del dinero aportado—, de manera tal que todo ello confluyó en la "fría lógica" de la socialización de los costos y la privatización de las utilidades. Por ende, se desembocó también en una desestimación o desvalorización de las políticas sociales, orientadas a brindar servicios sociales y procurar el bienestar colectivo (García, 2004; Laurell, 1996). También, en el Programa Nacional de Desarrollo del gobierno del Lic. Miguel de la Madrid Hurtado (1982-1988), una de las estrategias formuladas fue, junto con la sectorización, la modernización administrativa y la participación de la comunidad, la descentralización de los servicios de salud (Soberón, Kumate y Laguna, 1989). Paradójicamente, es en este periodo gubernamental cuando al mismo tiempo inicia en estricto sensu la reforma neoliberal, promulgándose en 1983 la Ley General de Salud, en la que se fundamentó y creó jurídicamente por primera vez en México el derecho de toda persona a recibir asistencia social, atención médica y ser sujeto de los beneficios de salud pública. En nuestro sistema, esto hay que entenderlo como un esfuerzo para respaldar el proceso de reproducción e integración social, así como el mantenimiento de los lazos mínimos que soportan la estructura y minimizan la disidencia (Navarro, 1974).
5. El que en el periodo del Dr. Ernesto Zedillo Ponce de León se instrumentaran políticas públicas de salud como las señaladas, que se "reorientaran" las acciones gubernamentales para un supuesto beneficio de amplios sectores de la población —desprotegidos en la medida en que carecían de instituciones y programas que les brindaran servicios de salud— y que, además, se determinara la imposición de lo que se dio en llamar el paquete básico de servicios en el que se concentraban 12 acciones —i.e., manejo de diarreas en el hogar, identificación de signos y síntomas de infecciones respiratorias agudas, prevención y control de la tuberculosis, hipertensión, diabetes, etcétera—, no necesariamente se tradujo, en muchos de los programas y sus correspondientes acciones, en una mejora en las condiciones de salud de la población. Esto último es particularmente cierto en las conocidas como enfermedades crónicas no transmisibles, de las cuales cinco de ellas se ubicaron dentro de las 10 principales causas de mortalidad en el periodo (Figura 1). Por ejemplo, la tasa de mortalidad por cada 100 mil habitantes para las enfermedades del corazón pasó de 67.6 en 1994 a 70.6 en 1999, ocupando en todo el periodo el primer lugar como causa de mortalidad general en el país; por su parte, los tumores malignos pasaron de una tasa de 51.6 a 55.8 en los mismos años, mientras que la diabetes lo hizo de 33.7 a 43.3 en 1998 —misma que mostró el incremento más abrupto de todas las patologías que se inscriben en el rubro.
Se trata de cifras reveladoras de una realidad en materia de salud en nuestro país, pues si bien es cierto que desde 1970 las tasas de mortalidad han venido disminuyendo de manera importante —en especial y de manera más acusada entre 1970 y 1987—, no se puede pasar por alto que entre 1988 y el año 2006 —último sexenio del que se dispone de información completa— la disminución de las tasas de mortalidad cada seis años ha sido menor.
FIGURA 1.
Cinco de las 10 principales causas de mortalidad general en México en el periodo 1994-2000. 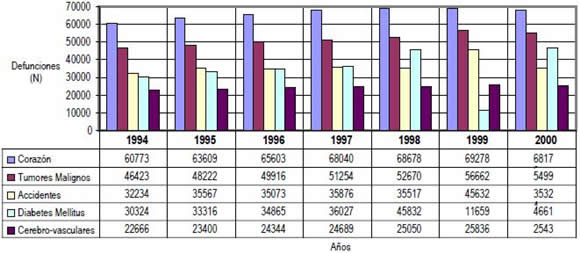
Fuente: Instituto Nacional de Estadística, Geografía e Informática.
Así, por ejemplo, si se observa en la Tabla 1, nos podremos encontrar con que, sumando las tasas correspondientes a cada sexenio y dividiéndolas entre los seis años, la tasa promedio en el sexenio de Luis Echeverría Álvarez (1970-1976) fue de 8.42 defunciones por cada 1 000 habitantes; en el de de José López Portillo (1976-1982) de 6.69, con una variación negativa de -1.27 respecto del inmediato anterior; en el de Miguel de la Madrid (1982-1988) de 5.42, con una variación de -0.55 respecto del inmediato anterior; en el de Carlos Salinas de Gortari (1988-1994) de 4.87, con una variación de -0.08 respecto del inmediato anterior; en el motivo de análisis, el de Ernesto Zedillo Ponce de León (1994-2000) de 4.79, con una variación de -0.24 respecto del inmediato anterior, para concluir con el de Vicente Foz Quezada (2000-2006), que alcanzó una tasa promedio de 4.86, con una variación de -0.24 respecto del inmediato anterior.
Lo que queremos llamar la atención y que no debe pasar desapercibido para el lector, es que con todo y que de sexenio a sexenio las tasas de defunciones por mortalidad general en México han venido disminuyendo gradual y sostenidamente entre cada uno de ellos, todavía hacia el año 2000 en el mismo rubro, tanto en hombres como en mujeres, seguían apareciendo dentro de las 10 principales causas de mortalidad las categorías "Ciertas afecciones originadas en el periodo perinatal" y "Desnutrición calórica proteica". Empero, un análisis pormenorizado de las mismas en esos momentos, esto es, en 1990, 1994 y el año 2000 (Tabla 2), nos ayudará a entender que contrario a lo esperado esas tasas se han incrementado gradualmente.
Tres ejemplos son ilustrativos de lo antes dicho, pues en el caso de las enfermedades del corazón las tasas pasaron de 65.2 en 1990 a 69.0 en el año 2000, mientras que los tumores malignos lo hicieron de 50.7 a 55.2, en tanto que la diabetes de 31.7 a 46.8, respectivamente, siendo justo ésta la que alcanzó el incremento más pronunciado. Adicionalmente, nótese en la misma Tabla que si bien en 1994 aparecían las enfermedades cerebrovasculares dentro de las cinco principales causas de mortalidad general, hacia el año 2000 pasa a ocupar el sexto lugar, cediendo el quinto a la cirrosis y otras afecciones del hígado. Lo interante de estas cifras es que en la mayoría de los casos, si no es que en todos, se trataba de enfermedades potencialmente prevenibles y en las que, a juzgar por la evidencia disponible, el factor humano en su sentido comportamental juega un papel de primer orden (Bayés, 1994; Soberón, 1988).
TABLA 1.
Total de defunciones y tasas de mortalidad general de 1970 a 2006 en México. 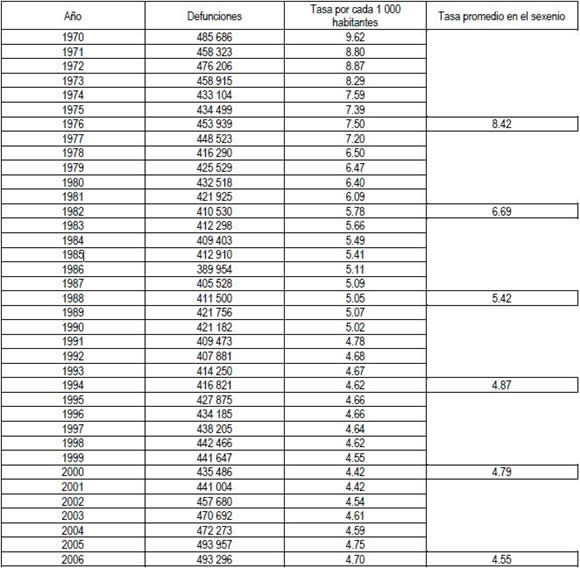
Fuente: Instituto Nacional de Estadística, Geografía e Informática y Dirección General de Información y Evaluación del Desempeño de la Secretaría de Salud de México.
TABLA 2.
Comparativo de las cinco principales causas de mortalidad general (defunciones y tasas) en México en 1990, 1994 y el año 2000. 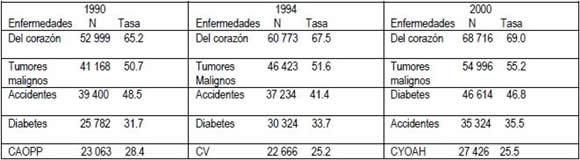
Nota: CAOPP son Ciertas Afecciones Originadas en el Periodo Perintal. CV son Cerebrovasculares. CYOAH son Cirrosis y Otras Afecciones del Hígado. Fuente: Centro de Estudios Sociales y de Opinión Pública. Cifras de Mortalidad en México. Cámara de Diputados. LIX Legislatura.
PRINCIPALES DESAFÍOS DE LAS POLÍTICAS SOCIALES DE SALUD EN MÉXICO
La injerencia del capital privado en la procuración de la salud, en una sociedad post-moderna, entra en contradicción con fomentar la participación de todos los posibles actores, bajo una normatividad que regule sus actividades en beneficio del colectivo total, mediante la aplicación simultánea de recursos para evitar o disminuir las desigualdades (Frenk, González-Block y Lozano, 1998). Asimismo, una serie de elementos han incidido para afectar la imagen y la confianza del ciudadano en la prestación del servicio público de salud. En palabras de Laurell (1996, p. 301): "El desfinanciamiento, el verticalismo autoritario y las malas condiciones de trabajo han llevado a un deterioro de los servicios públicos de salud que han contribuido a desprestigiarlos ante la sociedad".
A lo anterior habrá que sumar el hecho de que la calidad del servicio ha sido —y sigue siendo— deficiente, ya que un 59% de la población consideró la hospitalización como el problema más importante, 45% a la atención por especialistas y un 47% a la consulta general (Zurita, Nigenda y Ramírez, 1996).
Por otro lado, constituye al día de hoy un reto para la salud pública en México afianzar y profundizar en la medicina preventiva, masiva o socialmente amplia; en el mismo tenor se tendría que pero también de otras disciplinas profesionales que pueden realizar aportes sustantivos, tales como la psicología de la salud y la sociología de la salud, por mencionar dos casos. Se requiere para tal fin fortalecer y extender los planes, programas y proyectos de educación masiva para la salud, con la participación de todos los medios de difusión.
También, es necesario corregir los "efectos perversos" de tipo ideológico, planeados o no, sobre el sistema de salud. Por ejemplo, se enfatiza la conciencia y responsabilidad del individuo en cuanto a ser culpable o exitoso para acceder o no al servicio médico. Es decir, desde el momento mismo en que mediante un trabajo en la economía formal se tiene derecho al servicio (Ward, 1989), y no por ser miembro de una comunidad en donde existe el derecho social a la salud, es entonces sobre el individuo en quien se centra la causalidad y no en el colectivo o su representante político: el gobierno. Esta consideración la explicitan muy bien López- Arellano y Blanco-Gil de la siguiente manera:
En las propuestas selectivas de salud (donde el Banco Mundial ha tenido un papel Protagónico), la responsabilidad social en la producción de la enfermedad y la muerte como procesos colectivos es sustituida por la responsabilidad individual y familiar (López-Arellano y Blanco-Gil, 1992, p. 94).
Adicionalmente, es de la mayor importancia recalcar la necesidad urgente de la distribución equitativa de la inversión del gasto público en salud, en función de la mayor morbilidad y mortalidad atribuibles a factores controlables (léase sobre el concepto de "evitabilidad" en García, López y Rodríguez, 1994), tales como bajos niveles nutritivos de la alimentación, carencia de agua potable y drenaje, pocas fuentes de trabajo y analfabetismo, entre otros.
Finalmente, si entendemos que las políticas públicas en general, y aquellas que se relacionan con la salud en particular, requieren bases conceptuales y estrategias apropiadas para su correcta formulación, instrumentación y evaluación (Molina y Cabrera, 2008), no cabe la menor duda de que en nuestro país es todavía mucho el camino que hay que recorrer. Las políticas públicas, cualesquiera que éstas sean, como bien apuntan Roth y Molina (2008) deben entenderse no como un fin, sino como un medio a partir de las cuales se dé respuesta puntual a las diferentes problemáticas sociales. Quizá por ello resulta en parte entendible el que, sumadas a imposiciones externas y crisis económicas, en el caso concreto de las políticas de salud en nuestro país, las mismas han estado muy lejos de haber mejorado la calidad de vida de amplios sectores de la población, considerando los indicadores de salud relacionados con las enfermedades crónicas no transmisibles dentro del periodo analizado.
De ahí que, y así debe entenderse, resulta comprensible que hoy día, pasados poco más de 11 años de concluido el periodo del Dr. Ernesto Zedillo Ponce de León, nos encontremos con que esas mismas enfermedades mencionadas en el punto 5 de nuestro análisis —del corazón, tumores malignos y diabetes—, sean precisamente las que estén minando año con año la vida de cientos de miles de mexicanos, sin que hasta el momento las políticas públicas que se proponen e instrumentan cada sexenio hayan demostrado, con base en la evidencia, que pueden ser prevenidas y controladas. Por ello, no es de extrañar que en años recientes, quien fungía como secretario de Salud, reconociera a finales de la pasada década que las enfermedades crónicas no transmisible seguían siendo uno de los mayores retos a los que se hacía frente en el sistema de salud (véase Cordóva- Villalobos, Barriguete-Meléndez, Lara- Esqueda, Barquera, Rosas-Peralta, Hernández-Ávila et al., 2008).
Quizá el problema de fondo radique tanto en una cuestión de financiamiento como de una profunda reorganización del sistema de salud en nuestro país, pero también en la imperiosa necesidad de despojarse de esa visión clínica que subyace a todo aquello que tiene que ver con la salud. En efecto, más allá de los indicadores clínicos convencionales — colesterol-HDL, triglicéridos, presión sanguínea, etcétera— que se utilizan como "evidencia" de la condición de salud de las personas, no hay que olvidar que hay personas comportándose y que son ellas mismas las que con su hacer cotidiano y en función de las redes de relaciones que se forjan en el plano sociocultural pueden finalmente hacer menos o más probable determinado curso "clínico" respecto de una enfermedad.3
En tal virtud, si las políticas sociales sobre salud se diseñan sobre la base de que este multimencionado problema puede ser reducido a su dimensión biológica, tampoco será de extrañar que cuando se definen las acciones para su eventual prevención y su control, el componente humano, y en concreto, el psicológico, no es tenido en cuenta como se debiera (Piña, 2011). Retomando a Hernández-Aguado y Fernández-Cano (2007), por un lado, y Gómez et al. (2006), por el otro, previo al diseño de las políticas públicas sobre salud es necesario hacer investigación, básica y/o aplicada, que sirva como fundamento y guía de lo que se tiene que hacer, por qué hacerlo, cómo y dónde hacerlo.
Y si, como recién se mencionó, los fenómenos de la salud y la enfermedad son multideterminados y multifactoriales, por una cuestión de lógica elemental lo que se haga o deje de hacer, y en qué circunstancias sociales se haga o deje de hacer algo, son asuntos que tienen que ver con personas comportándose en los planos psicológico y social: enfrentar situaciones potenciadoras de reacciones de estrés, fumar y no realizar ejercicio físico dosificado, que se sabe facilitan la aparición de las enfermedades isquémicas del corazón (Esparza, Carrillo y Quiñónez, 2010); consumir alimentos poco nutritivos y no realizar ejercicio físico dosificado, que se traducen en problemas de obesidad y sobrepeso, que a su vez se relacionan con la diabetes (Ybarra y Samaniego, 2010). En otro nivel, se ha reconocido la participación de lo psicológico en el control y eventual rehabilitación de enfermedades como las del corazón, la diabetes, los tumores malignos y la infección por el VIH, incluyendo los cuidados paliativos (Méndez y Garduño, 2010; Reynoso y Seligson, 2005; Sánchez y Álvarez, 2009); especial atención merecen las conocidas como conductas de adhesión a los tratamientos (Piña, 2012).
Para concluir, nos parece por demás oportuno citar a Carvallo y Serrano-García (2008; s/p), quienes con singular agudeza plantean que:
[…] es abrumador el porcentaje de psicólogos que piensa que debemos participar en políticas públicas, sin embargo, el ejercicio o la práctica en los procesos de políticas públicas dentro de nuestra disciplina contradice nuestro discurso. Es lamentable que siendo los/as psicólogos/as poseedores de conocimientos y destrezas que nos capacitan para intervenir por el bienestar de las personas, los grupos y las comunidades, nos quedemos cruzados de brazos. Los/as psicólogos/as podemos y debemos facilitar la involucración de colegas en estas lides. No debemos olvidar que nuestro compromiso en pro de la justicia y el cambio social tiene como alternativa viable el que intervengamos en los procesos de políticas públicas […].
REFERENCIAS
Banco Mundial (1994). World Debt Tables 1993-1994. Washington, DC: Author. [ Links ]
Bayés, R. (1987). Factores de aprendizaje en la salud y la enfermedad. Revista Española de Terapia del Comportamiento, 5, 119-135. [ Links ]
Carvallo, V. y Serrano-García, I. (2008). ¿Deben participar las psicólogas y psicólogos en política pública? Una mirada desde la psicología socialcomunitaria. Psicología para América Latina, 12. En Internet: http://www.psicolatina.org/dos/index.html [Retirado el 3-05-2011] [ Links ].
Córdova-Villalobos, J.A., Barriguete- Meléndez, J.A., Lara-Esqueda, A., Barquera, S., Roas-Peralta, M., Hernández-Ávila, M., et al. (2008). Las enfermedades crónicas no transmisibles en México: sinopsis epidemiológica y prevención integral. Salud Pública de México, 50, 419-427. [ Links ]
Esparza, O.A., Carrillo, I.C. y Quiñónez, J. (2010). La prospectiva en psicología de la salud de la actividad física y ejercicio. En F. López (Comp.), Prospectiva de la psicología de la salud en México (pp. 119-138). México: Consorcio de Universidad de México. [ Links ]
Frenk, G., González-Block, M.A. y Lozano, R. (1998). Seis tesis equivocadas sobre las políticas de salud en el combate a la pobreza. Este País, 84, 28-36. [ Links ]
García, C.H. (2004). Política social, ideología del bienestar y el estado corporativo. Psicología y Ciencia Social, 6, 47-55. [ Links ]
García, C., López, M. V. y Rodríguez, J. (1994). Frontera norte: perfiles de mortalidad en la década de los ochenta. Una interpretación sociodemográfica. SOCIOTAM, 4, 85-101. [ Links ]
Gómez, R.D., Orozco, D.A., Rodríguez, F.L. y Velásquez, W. (2007). Políticas públicas y salud: relación entre investigación y decisión. Revista de la Facultad Nacional de Salud Pública, 24, 105-118. [ Links ]
González, M.A. y Gutiérrez, E. (1997). State government and federal expenditures for the uninsured in Mexico. Their contribution to equity and efficiency. México: Fundación Mexicana para la Salud. [ Links ]
Hernández-Aguado, I. y Fernández-Cano, P. (2007). [Notas Editoriales]: Políticas de salud y salud pública. Gaceta Sanitaria, 21, 280-281. [ Links ]
International Bank for Reconstruction and Development (1994). World Development. Nueva York. NY: Oxford University Press. [ Links ]
Laurell, A. C. (1996). Políticas alternativas de seguridad social y salud. Contrato privado o derecho social. En E. de la Garza (Coord.), Políticas públicas alternativas en México (pp. 283-310). México: CIIH/UNAM/La Jornada. [ Links ]
López-Arellano, O. y Blanco-Gil, J. (1995). Las necesidades de salud y las propuestas de solución. Notas para la discusión. Trabajo presentado en el Seminario de investigación multidisciplinaria en salud. Cuernavaca (Morelos), México. [ Links ]
López-Arellano, O. y Blanco-Gil, J. (2001). La polarización de la política social en México. Cadernos de Saúde Pública, 17, 43-54. [ Links ]
Lustig, N. (1989). Magnitud e impacto del gasto público en el desarrollo social de Mexico. Investigación Económica, 48, 85-140. [ Links ]
Méndez, J. y Garduño, A. (2010). El equipo profesional de cuidados paliativos. En A. Garduño y J. Méndez (Eds.), Guía práctica de cuidados paliativos en pediatría: atención integral en la fase terminal (pp. 27-36). México: Instituto Nacional de Pediatría/CORINTER. [ Links ]
Mesa-Lago, C. (1978). Social security in Latin America: Pressure groups, stratification and inequality. Pittsburgh, PA: University of Pittsburgh. [ Links ]
Molina, G. y Cabrera, G.A. (2008). Presentación. En G. Molina y G.A. Cabrera (Comps.), Políticas públicas en salud: aproximación a un análisis (pp. ix-x). Antioquia, Colombia: Universidad de Antioquia. [ Links ]
Musgrove, P. (1993). Relaciones entre salud y desarrollo. Boletín de la Oficina Sanitaria Panamericana, 114, 115-128. [ Links ]
Navarro, V. (1974). The underdevelopment of health or the health of underdevelopment: An analysis of the distribution of human health resources in Latin America. International Journal of Health Services, 1, 5-27. [ Links ]
OCDE (1997). Exámenes de las políticas nacionales de educación. Mexico, educación superior. Paris: Autor. [ Links ]
OMS (2000). Informe sobre la salud en el mundo 2000. Mejorar el desempeño de los Sistemas de Salud. Ginebra: Autor. [ Links ]
Piña, J.A. (2004). La psicología y los psicólogos en el sector salud en México: algunas realidades perturbadoras. International Journal of Clinical and Health Psychology, 4, 191- 205. [ Links ]
Piña, J.A. (2011). De Alma-Ata al nuevo milenio: la psicología y la prevención de las enfermedades en México. En J.L. Ybarra, J.J. Sánchez-Sosa y J.A. Piña (Coords.), Trastornos y enfermedades crónicas: una aproximación psicológica (pp. 3-22). México: Universidad Autónoma de Tamaulipas/El Manual Moderno. [ Links ]
Piña, J.A. (2012). Adhesión en personas con VIH: una visión crítica desde la psicología. Madrid: Editorial Académica Española. [ Links ]
Reynoso, L. y Seligson, I. (2005). Psicología clínica de la salud. Un enfoque conductual. México: Universidad de Guadalajara/Universidad Nacional Autónoma de México/El Manual Moderno. [ Links ]
Román, G. (1998, 1º. de octubre). Crece 18.8% presupuesto de salud. Monterrey, México: Periódico El Norte. [ Links ]
Romero, J. (2006). Las políticas de salud en Perú: una mirada crítica. LIBERABIT, 12, 79-85. [ Links ]
Roth, A-N. (2002). Políticas públicas. Formulación, implementación y evaluación. Bogotá, Colombia: Editorial Aurora. [ Links ]
Roth, A-N. y Molina, G. (2008). Introducción. En G. Molina y G.A. Cabrera (Comps.), Políticas públicas en salud: aproximación a un análisis (pp. 3-6). Antioquia, Colombia: Universidad de Antioquia. [ Links ]
Saforcada, E. (2008). La psicología en Argentina: desarrollo disciplinar y realidad nacional. Revista Interamericana de Psicología, 42, 462- 471. [ Links ]
Salisbury, R.H. (1968). The analysis of public policy: A search for theory and roles. En A. Ranney (Ed.), Political science and public policy (pp. 151-178). Chicago, IL: Markham. [ Links ]
Sánchez, R.I. y Álvarez, J. (2009). Cáncer infantil: estudio sobre el impacto psicológico en los pacientes y sus padres. En J. Álvarez, J. Moral de la Rubia y J. Martínez (Coords.), Psicología e investigación en enfermedades degenerativas crónicas (pp. 103-151). Monterrey: Universidad Autónoma de Nuevo León. [ Links ]
Secretaría de Educación Pública (1991). Estadística básica del sistema educativo nacional. Inicio de cursos. 1990-1991. México: Autor. [ Links ]
Secretaría de Salud (1994). II Encuesta Nacional de Salud. México: Autor. [ Links ]
Shefner, J. (1997). La redefinición de la política del Estado en el campo social, con énfasis en el caso de México. En M. Vellinga (Coord.), El cambio del papel del Estado en América Latina (pp. 254-285). México: Siglo XXI Editores. [ Links ]
Soberón, G. (1988, noviembre). La atención primaria a la salud: el caso de México. Reunión del XL Aniversario de la Organización Mundial de la Salud y X de Alma-Ata. México, Distrito Federal. [ Links ]
Soberón, G., Kumate, J. y Laguna, J. (Comps.) (1989). La salud en México: Testimonios 1988. Tomo 1V, Vol. 1. México: Fondo de Cultura Económica. [ Links ]
Solana, F. (1982). Historia de la educación pública en México. México: Secretaría de Educación Pública/Fondo de Cultura Económica. [ Links ]
Spink, P. (2009). Los psicólogos y las políticas públicas en América Latina: El Big Mac y los Caballos de Troia. Psicoperspectivas (Individuo y Sociedad), VIII, 12-34. En Internet: http://www.psicoperspectivas.cl [Retirado el 10-02-2010] [ Links ].
Walton, J. (1989). Debt, protest and the State in Latin America. En S. Eckstein (Comp.), Power and popular protest: Latin American social movements (pp. 299-328). Berkeley, CA: University of California. [ Links ]
Ward, J. (1989). Políticas de bienestar social en México 1970-1989. México: Editorial Nueva Imagen. [ Links ]
Weiss, E. (1993, agosto). La investigación educativa en los ochenta. Perspectiva para los noventa; enseñanza de la salud, del medio ambiente, de la educación físico-deportiva y de la recreación. Trabajo presentado en el II Congreso Nacional de Investigación Educativa. México, Distrito Federal. [ Links ]
Ybarra, J.L. y Samaniego, R.A. (2010). Prospectiva de la diabetes tipo 2 en México: aportaciones de la psicología de la salud. En F. López (Comp.), Prospectiva de la psicología de la salud en México (pp. 97-118). México: Consorcio de Universidad de México. [ Links ]
Zaid, G. (1997, 26 de noviembre). Quince años. Monterrey, México: Periódico El Norte. [ Links ]
Zurita, B., Nigenda, G. y Ramírez, T. (1996). Encuesta de satisfacción con los servicios de salud, 1994. En Observatorio de la salud. México: Limusa, pp. 237–252.
Recibido: 10 de Julio del 2011
Aceptado: 24 de Abril del 2012
NOTAS
* Facultad de Psicología, Universidad Autónoma de Nuevo León, México.
** Investigador Independiente, Hermosillo, México. Dirección para correspondencia: Dr. Carlos Canseco 110. Col. Mitras-Centro. Monterrey, Nuevo León (México), CP. 64460. E-mail: ciriloenator@gmail.com
1 Elaboración nuestra con base en datos de la Secretaría de Educación Pública (1991) de Solona (1982), exsecretario del ramo.
2 De hecho, López-Arellano y Blanco-Gil (2001) cuestionan que ello haya ocurrido en esos términos, pues una vez que las propuestas de reorganización de las instituciones públicas de salud tuvieron lugar amparadas en una lógica "neoliberal", lo que se obervó en el periodo en cuestión fue una subordinación a las necesidades de las políticas macro-económicas y el desarrollo de un programa de reformas al sector salud que, al implicar de manera prioritaria la descentralización de los servicios y la instrumentación de un "paquete de servicios básicos", con el correr de los años los resultados de esas políticas y de las acciones correspondientes no reflejaron del todo una ampliación en la cobertura, pero sobre todo y de manera más acusada, una mejora sustancial en la calidad de la atención en salud, asunto éste que se aborda con mayor amplitud en los siguientes apartados.
3 Siguiendo con los autores, no está por demás mencionar que a finales del sexenio de estudio (año 2000), el gasto destinado a la diabetes fue de poco más de 15 mil millones de dólares, cuyo mayor porcentaje se destinó a cubrir los costos asociados con complicaciones crónicas o los costos indirectos por incapacidad o muerte prematura. Nos preguntamos, ¿cuánto se invirtió en la prevención de la enfermedad y en el entrenamiento de los profesionales de la salud para optimizar los programas de atención y rehabilitación, esto es, aquellos orientados a mejorar las condiciones en lo individual y lo social para que las personas diagnosticadas con la enfermedad pudieran adherirse puntual y competencialmente a los tratamientos?