Serviços Personalizados
artigo
Indicadores
Compartilhar
Revista da SBPH
versão impressa ISSN 1516-0858
Rev. SBPH vol.16 no.1 Rio de Janeiro jun. 2013
ARTIGOS
Família em UTI: importância do suporte Psicológico diante da iminência de morte
Family in ICU: importance of Psychological support given the imminence of death
Priscila Dias Ferreira*; Tatiane Nicolau Mendes*
Hospital Regional de Santa Maria, Distrito Federal
RESUMO
O presente artigo objetivou identificar na vivência das famílias, a relevância da assistência psicológica na preparação para o óbito, analisar a importância dos rituais de despedida e verificar o aprendizado da vivência em UTI. A pesquisa foi realizada na UTI 1 do Hospital Regional de Santa Maria (DF). Foram acompanhados os cuidadores diretos dos pacientes que estavam em iminência de morte. Trata-se de um estudo qualitativo com uma amostra de 20 familiares no primeiro momento da pesquisa e 4 no segundo momento. A coleta de dados ocorreu em momentos distintos. O primeiro momento consistiu em explicações acerca da pesquisa, a assinatura do TCLE (Termo de Consentimento Livre e Esclarecido), a aplicação do questionário sócio demográfico e a primeira entrevista. E o segundo momento se deu após o óbito do paciente, onde o familiar foi contactado via telefone, para responder a segunda entrevista. Os resultados relevantes obtidos foram as mais variadas lições de vida após a difícil vivência em UTI, bem como a satisfação dos familiares para com a assistência prestada durante esse momento carregado de sofrimento e angústia, e ainda a relevância do atendimento psicológico ao familiar principalmente em relação à iminência de morte do paciente.
Palavras-chave: Aspectos psicológicos, Família, Morte, Unidade de terapia intensiva.
ABSTRACT
This article aimed to identify the experience of families, the importance of psychological preparation for death, to analyze the importance of the rituals of farewell and check the learning experience in ICU. The survey was conducted in one ICU of the Hospital Regional de Santa Maria (DF). Were tracked direct caregivers of patients who were on the verge of death. This is a qualitative study with a sample of 20 families in the first time of the survey and 4 in the second time. Data collection occurred at different times. The first stage consisted of explanations about the research, the signing of the consent form (Statement of Consent), the application of the demographic questionnaire and the first interview. The second time occurred after the patient's death, where the family was contacted by telephone, to answer the second interview. The relevant results obtained were the most varied life lessons after the difficult experience in ICU, as well as satisfaction with the family for assistance during this time born of suffering and anguish, and also the relevance of psychological care to the family especially in relation the imminent death of the patient.
Keywords: Psychological aspects, Family, Death, Intensive care unit.
Introdução
Sabe-se que a UTI (Unidade de terapia intensiva) é vista por muitas pessoas como o corredor da morte, e quando se trata de um ente querido essa percepção agregada aos os sentimentos de medo da morte, angústia e desespero estão sempre presentes. Nesse momento de intenso sofrimento, ter um psicólogo para apoiar, orientar e auxiliar a canalizar as emoções se faz essencial.
Unidade de Terapia Intensiva (UTI):
Sobre as primeiras UTI´s que se tem notícia no Brasil, Abrahão (2010) relata que estas foram instaladas na década de 70, com a principal finalidade de concentrar pacientes com alta complexidade em um ambiente hospitalar adequado, requerendo disponibilidade e infraestrutura própria, com materiais e equipamentos disponíveis, além da capacitação de recursos humanos para desenvolver o trabalho de uma forma segura.
Knobel (2008) diz que desde a criação das primeiras Unidades de Terapia Intensiva observou-se uma incorporação de tecnologias que associadas aos conhecimentos científicos, propiciariam a redução da mortalidade de pacientes que em outras épocas não sobreviveriam as diversas enfermidades.
Segundo Abrahão (2010) a UTI [...] caracteriza-se como uma unidade dotada de monitorização contínua que admite pacientes potencialmente graves ou com descompensação de um ou mais sistemas orgânicos. (p. 18). A autora sugere que o tratamento intensivo propõe monitorização contínua, equipamentos específicos, as tecnologias necessárias ao diagnóstico e tratamento objetivando amenizar o sofrimento, independente do prognóstico do paciente. Novaes (2008) ressalta que a UTI é carregada de equipamentos estranhos, alarmes incessantes, pessoas desconhecidas, cheiros desagradáveis e luzes sempre acesas, esses fatores contribuem para o estresse físico e psicológico dos pacientes.
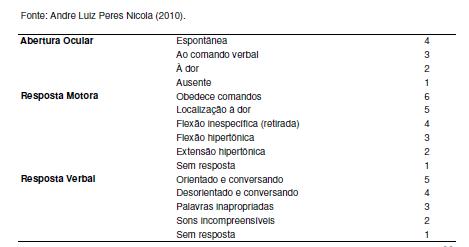
Vários pacientes em UTI encontram-se sedados ou inconscientes e para que possa ser avaliada a consciência do paciente é que existe a escala de Glasgow. Nicola (2010) ressalta que a escala de Glasgow foi desenvolvida em 1974, como uma tentativa de padronizar a avaliação da profundidade e da duração do comprometimento da consciência e do coma. A escala baseia-se na abertura dos olhos, nas respostas verbais e respostas motoras totalizando um escore máximo de 15 pontos para um paciente completamente desperto e orientado e um escore 3 (mínimo) para a ausência de resposta aos comandos, como demonstrado abaixo.
Família em UTI
De acordo com Souza (2010), entende-se como família a unidade social de proximidade diretamente ligada ao paciente através do amor podendo ou não ter laços legais ou de consangüinidade. Acreditando que o paciente é um seguimento da família, e que essa tem um papel fundamental na sua recuperação, é de extrema importância atender as reais necessidades dos familiares.
Ainda de acordo com a autora acima quando um familiar é hospitalizado instala-se uma crise, podendo precipitar uma desestruturação familiar. No momento da admissão do paciente torna-se necessário a conscientização da real situação do doente e da necessidade de tratamento ou hospitalização em UTI. O familiar deve ser visto como paciente secundário, pois chega a UTI desconfiado e inseguro frente a realidade vivenciada e precisa ter a oportunidade de falar sobre a doença, seus medos, fantasias sobre a morte e expressar seus sentimentos.
Simonetti (2011) diz que tudo é intenso na UTI: o tratamento, os riscos, emoções, o trabalho e a esperança. É o lugar onde se faz necessário criar canais de escoamento dessas intensidades por meio da palavra falada, e embora o foco primário de atendimento seja o paciente, é preciso também acolher a equipe apressada e os familiares angustiados. Além disso, Nogacz e Souza (2004) afirmam que o estado emocional da família é fortemente alterado, já que o medo da morte está constantemente presente, e ter por perto a situação de doença de um familiar faz com que haja maior união e companheirismo entre os membros da família, pois passam a ter o mesmo objetivo.
É comum notar entre os familiares as mais diversas reações emocionais frente o período de internação em UTI. Segundo Fonseca (2004) além da família sofrer um impacto pela doença de um dos seus entes queridos, ela necessita manter o equilíbrio para poder assegurar o cumprimento das tarefas e das necessidades do membro doente. É a percepção da importância da redistribuição dos papéis e responsabilidades, e a partir daí, a adaptação à ausência futura e às perdas a serem enfrentadas. É o que configura o luto antecipatório, ou seja, um fenômeno adaptativo no qual é possível, tanto o paciente como os familiares, prepararem-se cognitiva e emocionalmente para o acontecimento próximo, que é a morte. Isso causa um desequilíbrio, tanto no sistema familiar, como em cada pessoa individualmente.
Sebastiani (1995) relata que o clima de constante apreensão e a situação de morte iminente insiste em exacerbar o estado de stress e tensão. Esses aspectos somados a dimensão individual do sofrimento da pessoa internada em UTI tais como dor, medo a ansiedade trazem fortes fatores psicológicos a serem trabalhados com os pacientes e seus familiares. Existe ainda para a maioria das pessoas um estereótipo bastante arraigado que é colocado a UTI como sinônimo de morte iminente.
Morte
Diante do exposto até agora observa-se que ao mencionar UTI várias pessoas pensam na morte. Áries (2003) ao estudar a morte na Idade média relata que esta não era entendida como destino de um só, mas de todos, para diminuir assim a distância entre ela e os homens. A morte era esperada no leito em uma cerimônia organizada pelo próprio moribundo, onde seu quarto se transformava em um local público com a presença de familiares, amigos e vizinhos. As crianças também eram necessárias nesse ritual, que se cumpria com manifestações de tristeza e dor.
Para Santos (2009) a morte é um fenômeno antigo na natureza, portanto permanece sem definição até os dias atuais e deve ser vista como um fenômeno constante e biologicamente necessário. Ela desrespeita e quebra propositalmente todas as regras, barreiras e etiquetas superficiais criadas pela sociedade, pelos rituais psicológicos e pelos homens. É por meio do amor que a morte arromba as últimas comportas das resistências intelectuais, psíquicas e espirituais. A morte rompe de maneira definitiva as mais profundas defesas de qualquer área seja ela emocional, cognitiva ou religiosa. Nos seres invadidos por ela brotam o amor, a compaixão e o desprendimento.
Kubler-Ross (1926) afirma que existem várias razões para se fugir de encarar a morte calmamente. Uma das mais importantes é que morrer é triste demais sob vários aspectos, sobretudo é solitário, muito mecânico e desumano. Morrer se torna um ato solitário e impessoal. A mesma autora (1974) traz que morrer é parte integral da vida, tão natural e previsível como nascer. Mas enquanto o nascimento é motivo de comemoração, a morte transforma-se num terrível e inexprimível assunto a ser evitado de todas as maneiras na nossa sociedade. Talvez porque ela relembre nas pessoas a vulnerabilidade humana, apesar de todos os avanços tecnológicos. Podese retardar a morte, mas jamais escapar a ela. As pessoas, assim como os animais irracionais estão destinados a morrer, e a morte golpeia indiscriminavelmente, ela não importa com o status ou com a posição social daqueles a quem escolhe, todos devem morrer, ricos ou pobres, famosos ou desconhecidos. Até as boas ações não livram da morte seus praticantes.
Segundo Jaramillo (2008) No curso de uma enfermidade grave, que supostamente conduz a morte, quem a vive a perceberá de muitas maneiras diferentes, dependendo das circunstâncias e dos momentos emocionais que atravessa. (p. 25) A autora sugere ainda uma complexidade de sentimentos, onde haverá dias em que predominará a esperança de uma cura milagrosa apesar dos prognósticos desfavoráveis, outros em que a percepção predominante será a da inocultável deterioração física, outros em que invadirá a pessoa a angústia de sentir interiormente o processo destrutivo que a levará a aniquilação e outros ainda em que primará a percepção reconfortante do amor e dos cuidados por parte de tantos seres queridos preocupados e pendentes.
Para Menezes (2004) a morte é um evento que todos têm que enfrentar, independente das crenças trazidas pelos indivíduos. As percepções da morte e do morrer, as formas de reações esperadas, socialmente aceitas variam histórica e culturalmente. A autora qualifica a morte como boa, que é sinônimo de morrer com dignidade, sem sofrimento, de forma tranqüila e pacífica, e em contraposição a morte má, que está associada a impossibilidade de controlar os sintomas, trazendo ao paciente agonia e sofrimento.
De acordo com a autora citada acima a boa morte pressupõe o controle de sintomas físicos, a presença e o acompanhamento da família. A imagem da morte durante o sono indica uma ruptura da vida sem manifestação visível de sofrimento, tratando-se de uma imagem pacífica vinculada ao relaxamento. Contrapondo essa idéia o morrer mal ocorre quando o paciente está lúcido e consciente, sem possibilidades de controle das circunstâncias do morrer.
O Psicólogo na UTI
Sebastiani (1995) diz que o psicólogo na UTI deve trabalhar com a tríade: paciente, sua família e equipe, pois todos estão envolvidos na mesma luta, cada um compondo um dos ângulos desse processo. O Psicólogo deve atuar como uma canal, um facilitador do fluxo das emoções e reflexões.
Di Biagi e Sebastiani (2007) afirmam que fatores que mobilizam sentimentos e sensações perturbadoras são referidos por pacientes, familiares e equipe de saúde constantemente. São sentimentos angustiantes permanentemente presentes, mas podem ser compreendidos e neutralizados pela pronta intervenção psicológica. A inserção do psicólogo junto a equipe intensivista, visa justamente somar com o seu saber e fazer aos demais cuidados para que possa promover um amplo suporte a vida do paciente e de sua família.
Os autores citados acima ressaltam que o cuidado psicológico está ligado a eficácia do tratamento físico e deve ter prioridade. Esse cuidado deve ser designado para minimizar o altíssimo estresse e o impacto das doenças e seu tratamento. O cuidado psicológico deve ainda diagnosticar o desamparo, que é a condição emocional base para a reação depressiva, é um estado psicológico que destrói a motivação, retardando a capacidade de apreender o ambiente para a consciência e o enfrentamento. Essa emoção é crucial para dirigir a intervenção psicológica eficaz.
De acordo com Haberkorn (2004) diante de pacientes terminais, deve-se estabelecer um diferencial no atendimento, focando para o acolhimento das emoções provenientes da possibilidade de morte iminente, da ansiedade pela possibilidade da separação de pessoas queridas, situações e lugares. Além disso pode-se levar o paciente a relembrar e relatar suas principais experiências de vida, projetos realizados, vínculos estabelecidos e as representações da morte, oferecendo, com isso, um atendimento humanizado no enfrentamento da situação atual.
Pregnolatto e Agostinho (2003) destacam que é função do psicólogo na UTI acompanhar e adaptar as visitas e familiares às rotinas da unidade, preparando os familiares para a entrada, informando e as regras que norteiam o bom funcionamento do local. O psicólogo deve ainda estimular o contato entre os visitantes e o paciente, observando e avaliando as verbalizações e os comportamentos com a finalidade de verificar a expectativa a respeito do quadro clínico. E ficar atento ao processo da informação médica, relacionado a compreensão dos familiares e a realidade do quadro clínico em questão.
Simonetti (2011) diz que o objetivo da comunicação psicológica com o paciente é passar informações e muito mais que isso, marcar presença ao lado desse paciente, facilitando a expressão de sentimentos, emoções na tentativa de diminuir a solidão que existe na UTI.
Diante do exposto acima o objetivo geral da presente pesquisa foi identificar na vivência das famílias, a relevância da assistência psicológica na preparação para o óbito. Como objetivo específico, analisar a importância dos rituais de despedida e verificar o aprendizado da vivência em UTI.
Metodologia
O método utilizado caracteriza-se por ser um estudo descritivo de natureza qualitativa.
A amostragem inicial era de 20 familiares para o primeiro momento e 20 familiares para o segundo momento. Devido ao tempo estabelecido para a coleta de dados e finalização do trabalho, a amostragem reduziu-se para o número de 20 familiares no primeiro momento e 4 familiares no segundo momento. A coleta foi realizada de 13 de agosto a 24 de setembro de 2012. Com relação aos pacientes em iminência de morte, a pesquisadora analisou por meio dos prontuários e de interconsultas com todos os membros da equipe, permitindo verificar os pacientes que se enquadravam nesse estudo.
Participantes
Os participantes da pesquisa foram um ou dois cuidadores diretos (adultos) dos pacientes internado na UTI 1 do Hospital Regional de Santa Maria (HRSM - DF), em iminência de morte, obedecendo os seguintes critérios de inclusão: cuidadores diretos (adultos de ambos os sexos) de pacientes internados em UTI, que estão em Glasgow 3 e/ou iminência de morte. Entendeu-se por cuidador direto a pessoa que estiver acompanhando a internação e a evolução do paciente, através das visitas diárias, durante o tempo que o mesmo estiver em UTI, podendo ter consanguinidade ou não.
Instrumentos
Foi utilizado nessa pesquisa um Questionário sócio demográfico (Anexo 1) composto por dados de identificação e duas entrevistas semi estruturadas compostas por perguntas abertas e fechadas (Anexo2 e Anexo 3). Foi utilizado ainda o Termo de Consentimento Livre e Esclarecido, obedecendo as normas do comitê de ética.
Procedimento
Inicialmente essa pesquisa foi encaminhada ao Comitê de Ética em Pesquisa do Hospital Araújo Jorge, solicitando a aprovação do mesmo. Após a aprovação pelo Comitê de Ética (Número CAAE: 02268912.0.0000.0031), foi iniciada a pesquisa com os familiares de pacientes em iminência de morte internados na unidade de terapia intensiva. Esses familiares foram contactados após o horário de visitas e convidados a participar do estudo.
Os familiares foram encaminhados até a sala da psicologia, e nesse momento os mesmos leram e assinaram as duas vias do Termo de Consentimento Livre e Esclarecido (uma delas ficou em poder da pesquisadora e a outra com o familiar) receberam esclarecimentos sobre o objetivo e a finalidade da pesquisa e foram questionados a respeito da disponibilidade em responder algumas questões via telefone em um segundo momento, caso houvesse necessidade.
Posteriormente foram aplicados os respectivos instrumentos: Questionário sócio demográfico (Anexo 1) e entrevista semi estruturada 1 (Anexo 2). Nos casos em que ocorreu a morte do paciente a psicóloga pesquisadora entrou em contato via telefone com os mesmos familiares participantes do primeiro momento com a finalidade de responder a segunda entrevista (Anexo 3).
As perguntas em ambos os momentos foram lidas e as respostas transcritas pela pesquisadora.
Análise dos dados
Os dados foram interpretados por meio da análise de conteúdo proposta por Bardin (1988). Após a leitura do material, foram construídas categorias temáticas, ou seja, através de um conjunto de técnicas de análise das comunicações que visa obter, por procedimentos sistemáticos e objetivos de descrição do conteúdo das mensagens respeitando o sentido que foi sendo inserido no contexto geral da avaliação. A análise de conteúdo é considerada uma técnica para o tratamento de dados que identifica o que está sendo dito a respeito de determinado tema. Cada resposta foi categorizada e identificada com palavras-chave e exemplificadas com as falas dos participantes.
Resultados e Discussão
As entrevistas tiveram dois momentos distintos. O primeiro em que o familiar foi entrevistado na sala de Psicologia após a visita na UTI 1 do Hospital Regional de Santa Maria (HRSM- DF), e o segundo momento se deu após o óbito do paciente. A Psicóloga nesse segundo momento entrou em contato com os familiares via telefone, sendo esse familiar o mesmo que participou do primeiro momento da pesquisa. Do primeiro momento participaram 20 familiares e do segundo momento participaram somente 4, porque foi este o número de óbitos de pacientes ocorridos na UTI 1 durante o tempo de realização da pesquisa.
O perfil dos participantes foi colhido através do questionário sóciodemográfico aplicado antes da entrevista. Os participantes foram em sua maioria do sexo feminino (onde 18 eram do sexo feminino e 2 do sexo masculino). O grau de parentesco variou (4 filhas, 4 irmãos, 4 netas, 3 amigas, 1 sobrinha, 1 mãe, 1 tia e 2 esposas). A idade dos participantes teve variação entre 18 e 73 anos. A religião dos participantes em questão eram católica (8), evangélica (9), espírita (1) e 2 participantes não tinham nenhuma religião.
De acordo com a entrevista psicológica semi-estruturada do primeiro momento, a tabela 1 mostra os dados obtidos referentes à questão número 1, por meio das categorias que indicam a percepção do familiar em relação ao paciente.

Percebe-se que o familiar ao entrar no ambiente da UTI associa frequentemente este local com o estado grave de saúde do ente querido. Nesse sentido, Abrahão (2010) ressalta que A Unidade de Terapia Intensiva (UTI) caracteriza-se como uma unidade dotada de monitorização contínua que admite pacientes potencialmente graves ou com descompensação de um ou mais sistemas orgânicos. (p. 18). A autora sugere ainda que o tratamento intensivo propõe monitorização contínua, equipamentos específicos, as tecnologias necessárias ao diagnóstico e tratamento objetivando amenizar o sofrimento, independente do prognóstico do paciente.
A Portaria nº 466/MS/SVS de 04 de junho de 1998 também faz referência aos objetivos das UTIs, relacionando-os principalmente a um local no hospital onde se atende pacientes graves e com capacidade de sobrevida. Pode-se confirmar isso no capítulo 1 da referida portaria, que diz que Os Serviços de Tratamento Intensivo têm por objetivo prestar atendimento a pacientes graves e de risco que exijam assistência médica e de enfermagem ininterruptas, além de equipamento e recursos humanos especializados. Toda Unidade de Tratamento Intensivo deve funcionar atendendo a um parâmetro de qualidade que assegure a cada paciente: o direito à sobrevida, assim como a garantia, dentro dos recursos tecnológicos existentes, da manutenção da estabilidade de seus parâmetros vitais; o monitoramento permanente da evolução do tratamento assim como de seus efeitos adversos.
Pode-se perceber também que, ao averiguar a fala do familiar, a esperança é um sentimento que se faz presente. Nesse sentido é importante o que diz Brown (1995), que embora a negação da morte funcione para nos manter inconscientes de sua eventualidade e de seus efeitos, ela na verdade tem uma função positiva nas famílias com doentes terminais, permitindo que eles mantenham a esperança de vida.
A tabela 2 mostra os dados obtidos na entrevista referentes à questão número 2, As respostas foram ligadas ao medo, a dor e a tristeza.

A fala dos familiares acima ilustra a idéia de Araújo (2009) ao dizer que quando os familiares recebem a informação sobre a gravidade do ente querido, geralmente experienciam um turbilhão de sentimentos, combinação de choque, incerteza, tristeza, confusão, estresse, ansiedade e desconforto. Freqüentemente não entendem o que está acontecendo com seu familiar, não sabem para quem perguntar ou como devem se comportar.
Nesse aspecto, Souza (2010) diz que a hospitalização pode gerar o desequilíbrio do sistema familiar como um todo gerando sobrecarga e sofrimento emocional. A situação de crise vivida pelos familiares pode ser observada pela desorganização das relações interpessoais devido a distância física do paciente, a problemas financeiros e ao medo da morte da pessoa amada. O momento vivido na UTI é intenso e carregado de estresse, desamparo, medo, pânico, irritação, comportamento exigente entre outros.
O simples fato de falar a palavra morte ou pensar nela, já refere um pensamento prévio de que ela pode vir a ocorrer. Isso nos remete à idéia de Kovács (2002) que faz alusão ao chamado luto antecipatório, isto é, um luto com a pessoa ainda viva, onde sua perda já é sentida. Um luto pelo indivíduo que não apresenta mais as mesmas características de quando estava saudável.
A tabela 3 mostra os dados obtidos na entrevista referente à questão número 3, por meio das categorias as respostas foram ligadas a pensamento positivo, crenças religiosas e palavras de carinho e perdão.

Percebe-se que muitos familiares em UTI trazem consigo a crença religiosa como fonte de esperança. Soares (2007) ressalta que a espiritualidade e a esperança é uma característica humana que, dentre outros aspectos, possibilita ao familiar encontrar significado e propósito para sua vida, bem como a tentativa de aceitação da situação vivenciada pelo seu familiar.
Durante o horário de visita, é função diária da Psicóloga estimular os familiares a conversar e tocar no seu familiar, como forma de expressão de sentimentos. E um dos comportamentos percebidos consiste nos rituais de despedida que se manifestam de diferentes maneiras como o pedido de perdão, palavras de carinho e orações. Jaramillo (2006) nesse sentido diz que existem alguns rituais de perdão que buscam suavizar as feridas, construir pontes e conseguir reconciliações, ou simplesmente realizar ações de amor e gratidão a vida por ter tido a oportunidade de compartilhar do privilégio de pertencer ao mesmo grupo familiar que o paciente.
A tabela abaixo (tabela 4) mostra os dados obtidos na entrevista semiestruturada referente à questão de número 4. Por meio das categorias, as respostas foram ligadas a cura, fuga, ambigüidade e desânimo.

Ao analisar a fala e sentimento ambíguos dos familiares diante da situação iminente de morte, Jaramillo (2006) colabora dizendo que No curso de uma enfermidade grave, que supostamente conduz a morte, quem a vive a perceberá de muitas maneiras diferentes, dependendo das circunstâncias e dos momentos emocionais que atravessa. (pp 25). A autora sugere ainda uma complexidade de sentimentos, onde haverá dias em que predominará a esperança de uma cura milagrosa apesar dos prognósticos desfavoráveis, outros em que a percepção predominante será a da inocultável deterioração física, outros em que invadirá a pessoa a angústia de sentir interiormente o processo destrutivo que a levará a aniquilação e outros ainda em que primará a percepção reconfortante do amor e dos cuidados por parte de tantos seres queridos preocupados e pendentes.
A tabela abaixo (tabela 5) mostra os dados obtidos na entrevista semiestrurutada referentes à questão de número 5, por meio das categorias que indicam as lições obtidas pelos familiares.

Nesse item, observa-se que os familiares apresentam diversas lições de vida após a vivência em UTI, tanto no âmbito pessoal como interpessoal. Ter um familiar hospitalizado traz a possibilidade de ressignificar a vida, promover autocuidado e viabilizar a concretização de projetos e sonhos.
Camon (1995) traz que estar diante de um paciente terminal é ser questionado por uma ótica diferente, onde muitas coisas tidas como verdadeiras e absolutas passam a ser consideradas sem a menor importância. É como se pudesse transformar a essência e o sentido da vida. É como se tivesse que conviver estreitamente com a morte para ressignificar a própria vida, para ressignificar cada detalhe da existência, valorizando o sorrir diante do belo, o chorar quando a emoção assim o determinar, e simplesmente saber que a vida é uma emoção contínua cheia de prazeres.
O segundo momento da pesquisa teve como participantes 4 familiares que já haviam participado anteriormente do primeiro momento. Importante ressaltar que não foi possível concluir o segundo momento com os 20 familiares devido o prazo para análise dos dados e entrega da monografia e também devido a evolução do quadro de alguns pacientes, sendo que dois tiveram alta da UTI, e outros pacientes ainda continuavam internados quando o período da coleta terminou, impossibilitando que a entrevista ocorresse.
Após o óbito do paciente ocorreu o segundo momento da pesquisa que consistia na entrevista semi-estruturada com cinco questões. Na primeira questão (Você acha que foi importante falar o que você falou durante o horário de visita?), foi obtida resposta positiva de todos os familiares, o que ressalta a importância da estimulação do psicólogo para que as famílias expressem seus sentimentos ao paciente durante o horário de visitas. Nesse aspecto, Pregnolatto e Agostinho (2003) corroboram ao afirmar que é função do psicólogo na UTI acompanhar e adaptar as visitas e familiares às rotinas da unidade, preparar os familiares para a entrada, informar as regras que norteiam o bom funcionamento do local e estimular o contato entre os familiares e o paciente.
Na questão número 2 (Você considerou esse momento uma despedida?) foi percebido respostas evasivas e não objetivas dos familiares, visto que a esperança na recuperação do paciente, mesmo em iminência de morte, é um sentimento presente de maneira intensa, o que pode dificultar a percepção dessas falas e expressões de sentimentos como uma despedida, conforme exemplificado nas falas seguintes:
Não, porque eu não esperava a morte dele.
Dava força para ele se recuperar.
Por meio da questão número 3 (Quais assistências recebidas foram mais importantes nessa experiência?), foi possível observar a relevância da assistência psicológica, médica e da equipe de enfermagem, conforme a resposta dos familiares entrevistados:
A participação do médico, da psicóloga foi muito importante, eles explicam todas as dúvidas.
Gostei muito da assistência que vocês deram para nós.
A equipe na UTI deve se mostrar pronta a atender as demandas dos pacientes e seus familiares. Haberkorn e Bruscato (2008) colaboram ao dizer que as ações dentro de uma UTI devem ser desempenhadas por toda uma equipe multiprofissional com o objetivo de contemplar a humanização do ambiente e do atendimento; garantir as informações necessárias, bem como a supressão da dor, a privacidade, o conforto, a individualização, o acolhimento das emoções, a assistência a família e a escolha e a eficácia do tratamento.
Sebastiani (1995) ainda ressalta que o psicólogo na UTI deve trabalhar com a tríade: paciente, sua família e equipe, pois todos estão envolvidos na mesma luta, cada um compondo um dos ângulos desse processo. O Psicólogo deve atuar como uma canal, um facilitador do fluxo das emoções e reflexões.
Em relação à questão de número 4 (O que você acha que faltou?), todos os familiares se mostraram satisfeitos com os atendimentos prestados ao mencionarem que nada precisaria ser modificado durante o tempo que seu familiar permaneceu na UTI, conforme a seguir:
Não faltou nada. Foi bem importante, a atenção de vocês foi diferente de todos os hospitais que já fui.
Nesse sentido, vale ressaltar o que diz a Portaria nº 466/MS/SVS de 04 de junho de 1998 (já citada anteriormente) que faz alusão também ao cuidado humanizado como um dos objetivos das UTIs preconizando que toda Unidade de Tratamento Intensivo deve funcionar atendendo a um parâmetro de qualidade que assegure a cada paciente o direito a uma assistência humanizada.
Na questão de número 5 (Gostaria de dizer algo a mais?), foi obtida uma resposta de agradecimento e os demais familiares não tiveram nada a acrescentar:
Só mesmo agradecer a Deus por nos dar vocês.
Conclusão
O fato de ter um ente querido internado em UTI remete em muitas famílias a iminência da morte e associado a isto, o sentimento de medo e angústia. A presente pesquisa possibilitou a reflexão de alguns questionamentos como a importância do preparo para o óbito, a satisfação dos familiares com a equipe, as lições de vida tiradas durante esse momento e ainda os sentimentos que cada familiar traz consigo ao adentrar uma UTI.
Na tentativa de responder ao questionamento (objetivo geral) feito nesse estudo sobre a relevância da assistência psicológica na preparação para o óbito o que pode ser constatado após as entrevistas foi que os familiares, mesmo aqueles com dificuldade de aceitação, conseguiam pensar aspectos relacionados à morte do ente querido, o que pode ser considerado como uma maneira de se preparar psicologicamente para essa possibilidade. Ainda que com sofrimento permeado por sentimentos de dor, perda, angústia, tais familiares conseguiam também manter esperança diante da situação como uma forma de sustentação emocional (grifo da autora). A esperança é um sentimento que sempre permeará esse contexto, mas pensa-se antes em uma esperança de conforto, muitas vezes não mais de cura, ou seja, um sentimento que permitirá que esses familiares consigam visitar seus entes queridos e de serem sustentados por ela, pois deparar-se somente com as nuances da morte acarreta muito sofrimento e muitas dificuldades de enfrentamento da situação. É como se a esperança fosse um suporte, um onde se segurar (grifo da autora), demonstrada de diversas formas, para conseguir acompanhar, estar ao lado do ente querido até os últimos momentos. Assim, os familiares tinham condições de visitar os pacientes na UTI e expressar os mais variados sentimentos, inclusive falas com tons de despedida e entrega.
Pensando no termo preparo para o óbito, pode-se dizer que este surge com o objetivo de acrescentar às ações do psicólogo mais uma intervenção possível. Sabe-se que quando os familiares tem a oportunidade de falar sobre este assunto e de expressar o que sentem, as reações pós-óbito podem se tornar mais amenas e, consequentemente, favorecer uma melhor elaboração do luto. Preparo para o óbito vem então como uma tentativa de agregar à Psicologia Hospitalar um novo termo que busca dar suporte emocional aos familiares diante desse momento delicado, uma vez que existe realmente a possibilidade da morte acontecer.
Mais especificamente analisando a importância dos rituais de despedida, foi possível observar que com a estimulação e orientação feita pela psicóloga aos familiares, alguns deles tiveram a oportunidade de pedir perdão e falar frases de carinho ao seu ente querido, o que também pode contribuir na elaboração do luto pós-óbito.
Respondendo a um dos objetivos específicos observou-se uma iniciativa dos familiares, mesmo após o óbito, em agradecer pela atenção e assistência prestada pela equipe, confirmando, assim, a satisfação desses familiares com os cuidados dispensados ao paciente, mesmo em situações críticas como a de iminência de morte na UTI.
Também como objetivo específico foi possível observar que os familiares obtiveram as mais variadas lições de vida durante a vivência de UTI como o autocuidado e a valorização da vida. Outro ponto relevante foi a questão da esperança muitas vezes apoiada em crenças religiosas do familiar, mesmo diante da iminência de morte.
Diante desse contexto, é preciso destacar a importância do psicólogo na UTI com a finalidade de acompanhar pacientes e seus familiares na tentativa de amenizar o sofrimento, a angústia e a solidão nesse momento de intenso desgaste emocional. E mais especificamente no preparo para o óbito, uma vez que várias emoções são afloradas e torna-se fundamental o saber acolher, escutar e dar o suporte emocional necessário a estes familiares. Importante ressaltar que em situações de morte iminente do paciente, tais familiares vivenciam reações de luto antecipatório e, uma vez dado espaço para essas emoções, o processo do luto pósóbito poderá ser amenizado. O psicólogo na UTI também pode prestar assistência à equipe, permanecendo ao lado, com a finalidade de resgatar a tranqüilidade e a sensibilidade para cuidar do próximo, além de propiciar escuta e orientações que se fizerem pertinentes dentro desse contexto.
É importante mencionar que alguns pacientes tiveram alta, e outros ainda continuam internados em UTI até a presente data. Pode-se ainda levantar um importante ponto para reflexão: a questão da qualidade de vida do paciente e de seus familiares em decorrência do longo período de internação. Fica então um questionamento: existe qualidade de vida para um paciente que permanece mais de três meses em UTI necessitando de vários tipos de medicação e aparelhos? Faz-se necessário, portanto, ampliar estudos na área a fim de favorecer discussões e viabilizar diretrizes para pacientes na situação de internação em UTI e conseqüente impacto familiar. Assim, a equipe de saúde da UTI poderá prestar uma melhor qualidade de atendimento e contribuir cada vez mais para a humanização do ambiente de UTI.
A presente pesquisa pode também servir de estímulo para que mais profissionais possam se interessar em estudar o contexto da UTI e suas nuances, a partir da vivência com pacientes, equipe e família e ainda estudos que possam viabilizar a humanização do ambiente de UTI com o objetivo de obter assistências cada vez mais preparadas e eficientes.
Referências
Abrahão, A. L. C. (2010). A unidade de Terapia Intensiva. Em A. L. Cheregatti & C. P. Amorim (Orgs.), Enfermagem. Unidade de Terapia Intensiva (pp. 16-39). São Paulo: Martinari [ Links ]
Araújo, M. M. T. (2009). A Comunicação no Processo de Morrer. Em F. S. Santos (Org.), Cuidados Paliativos. Discutindo a Vida, a Morte e o Morrer. (pp. 209-222). São Paulo: Atheneu. [ Links ]
Áries, P. (2003). História da Morte no Ocidente: Da idade Média aos Nossos Dias. Rio de Janeiro: Ediouro. [ Links ]
Bardin, L. (1988). Análise de conteúdo. Lisboa: Edições 70. [ Links ]
Brown, F. H.R. (1995). O Impacto da Morte e da Doença Grave Sobre o Ciclo de Vida Familiar. Em B. Carter & M. McGolrick (Orgs.), As Mudanças de Ciclo de Vida Familiar, Uma Estrutura para a Vida Familiar (pp. 393-414). Porto Alegre: Artes Médicas. [ Links ]
Haberkorn, A. & Bruscato, W. L. (2008). Qualidade de Vida e Internação em UTI. Em P. B. A. Andeoli & M. R. Erlichman (Orgs.), Psicologia e Humanização. Assistência aos pacientes graves. (pp 125-132). São Paulo: Atheneu. [ Links ]
Brasil. Ministério da Saúde (1998, Junho). Regulamento Técnico para o Funcionamento dos Serviços de Tratamento Intensivo. Retirado em 29 de Outubro de 2012, do site: http://www.anvisa.gov.br/legis/portarias/466_98.htm [ Links ]
Camon, V. A. A. (1995). Pacientes Terminais: Um Breve Esboço. Em V. A. A. Camon (Org.), Psicologia Hospitalar. Teoria e Prática. (pp. 99-114) .São Paulo: Pioneiras. [ Links ]
DiBiagi, T. & Sebastiani, R. W. (2007). Atuação do Psicólogo em Unidade de Terapia Intensiva – Adultos. IVersão EletrônicaI. Alapsa - Asociación Latinoamericana de Psicologia de La Salud. Retirado em 6 de Novembro de 2007, do site http://www.alapsa.org/boletin/terapiaintensivaBrasilDic2002.htm. [ Links ]
Fonseca, J. P. (2004). Luto Antecipatório.Campinas: Livro Pleno. [ Links ]
Haberkorn, A. (2004). A Atuação Psicológica na UTI. Em W. L. Bruscato; C. Benedetti & S. R. Lopes (Orgs.), A Prática da Psicologia Hospitalar na Santa Casa de São Paulo: Novas páginas em uma Antiga História. (pp. 99-108). São Paulo: Casa do Psicólogo. [ Links ]
Jaramillo, I. F. (2006). A Experiência Humana de Morrer. Em I. F. Jaramillo (Org.), Morrer Bem. (pp. 21-40). São Paulo: Planeta. [ Links ]
Knobel, E. (2008). Prefácio de livro. Em P. B. A. Andeoli & M. R. Erlichman (Orgs.), Psicologia e Humanização. Assistência aos pacientes graves. (pp 1-2). São Paulo: Atheneu. [ Links ]
Kovács, M. J. (2002). Morte e desenvolvimento humano. São Paulo: Casa do Psicólogo. [ Links ]
Kubler-Ross, E. (1926). Sobre a Morte e o Morrer. São Paulo: Martins Fontes. [ Links ]
Kubler Ross, E. (1974). Morte Estágio Final da Evolução. Rio de Janeiro: Record. [ Links ]
Menezes, R. A. (2004). Em Busca da Boa Morte. Antropologia dos Cuidados Paliativos. Rio de Janeiro: Fio Cruz. [ Links ]
Nicola, A. L. P. (2010). Escalas Utilizadas em UTI- Analgesia, Sedação e Coma. Em A. L. Cheregatti & C. P. Amorim (Orgs.), Enfermagem. Unidade Terapia Intensiva. (pp. 181-206). São Paulo: Martinari. [ Links ]
Nogacz, F. R. & Souza, R. P. (2004). Fatores Estressores em UTI. Em Associação de Medicina Intensiva Brasileira AMIB. (Orgs.), Humanização em Cuidados Intensivos. (pp. 31-40). Rio de Janeiro: Revinter. [ Links ]
Novaes, M. A. F., & Knobel, E. (2008). Fatores de Estresse nas UTIs. Em P. B. A. Andreoli & M. R. Erlichman (Orgs.), Psicologia e Humanização. Assistência aos Pacientes Graves. (pp. 231-240). São Paulo: Atheneu. [ Links ]
Pregnolatto, A. P. F., & Agostinho, V. B. M. (2003). O Psicólogo na Unidade de Terapia Intensiva – Adulto. Em M. N. Baptista & R. R. Dias (Orgs.), Psicologia Hospitalar: Teoria, Aplicações e Casos Clínicos. Rio de Janeiro: Guanabara. [ Links ]
Santos, F. S. (2009). Conceituando Morte. Em F. S. Santos (Org.), Cuidados Paliativos. Discutindo a Vida, a Morte e o Morrer. (pp. 301-318). São Paulo: Atheneu. [ Links ]
Sebastiani, R. W. (1995). Atendimento Psicológico no Centro de Terapia Intensiva. Em V. A. A. Camon (Org.), Psicologia Hospitalar. Teoria e Prática. (pp. 29-72) .São Paulo: Pioneiras. [ Links ]
Simonetti, A. (2011). Manual de Psicologia Hospitalar. O Mapa da Doença. São Paulo: Casa do Psicólogo. [ Links ]
Soares, M. (2007). Cuidando da Família de pacientes em Situação de Terminalidade Internados na Unidade de Terapia Intensiva. Revista Brasileira de Terapia Intensiva, 19, 481-484. [ Links ]
Souza, R. P. (2010). Rotinas de Humanização em Medicina Intensiva. São Paulo: Atheneu. [ Links ]
 Endereço para correspondência
Endereço para correspondência
Priscila Dias Ferreira
E-mail: prytidp@gmail.com
* Hospital Regional de Santa Maria, Distrito Federal. Email: prytidp@gmail.com

Anexo 2 
Anexo 3 













