Services on Demand
article
Indicators
Share
Revista da SBPH
Print version ISSN 1516-0858
Rev. SBPH vol.22 no.1 São Paulo Jan./June 2019
ARTIGOS
Cuidados paliativos em terapia intensiva: a ótica da equipe multiprofissional
Palliative care in intensive care: the optics of the multiprofessional team
Anabel Saboia de Souza Lima1, I; Graziela Sousa Nogueira2, II; Cibele Dayana de Souza Werneck-Leite3, I
IEscola Superior de Ciências da Saúde, Brasília/DF
IISecretaria de Estado de Saúde do Distrito Federal, Brasília/DF
RESUMO
Existem demandas para Cuidados Paliativos (CP) em diversos cenários hospitalares, com destaque para as Unidades de Terapia Intensiva (UTI). Objetivou-se verificar a percepção do conceito de Cuidados Paliativos a partir da ótica dos profissionais de saúde atuantes em uma Unidade de Terapia Intensiva (UTI). Trata-se de um estudo qualitativo, no qual participaram 21 profissionais de saúde atuantes em UTI de um hospital Público do Distrito Federal. Os instrumentos utilizados foram: questionário sociodemográfico e entrevista semiestruturada. As entrevistas foram submetidas à análise de conteúdo de Bardin. Os resultados indicaram quatro eixos temáticos, sendo as categorias mais frequentes: 1) Eixo temático "Conceito de CP": sem prognóstico (n = 15) e qualidade de vida (n = 14); 2) "Fatores que favorecem os CP": demanda de CP (n = 3) e recursos tecnológicos (n = 2); 3) "Fatores que dificultam os CP": problemas na comunicação (n = 11) e falta de conhecimento (n = 6); 4) "Sugestões para a implementação dos CP": capacitação (n = 13) e melhorias na comunicação (n = 4); e protocolo de CP (n = 3). O presente estudo corrobora com a literatura acerca da percepção limitada do conceito de CP por profissionais intensivistas, apontando a necessidade de capacitação.
Palavras-chave: cuidados paliativos; unidade de terapia intensiva; equipe de saúde multiprofissional.
ABSTRACT
There are demands for Palliative Care (PC) in hospital settings, with emphasis on Intensive Care Units (ICUs).The aim of the study was to verify the perception of the concept of PC from the perspective of health professionals working in an Intensive Care Unit (ICU). This is a qualitative study carried out with 21 health professionals who work in the ICU of a regional hospital belonging to the network of the Department of Health of the Federal District. Data were collected through a sociodemographic questionnaire and semi-structured interview. The interviews were recorded, transcribed and submitted to content analysis of the Bardin. The results indicated four thematic axes, in which several categories emerged, the most frequent being: 1) "Concept of PC": no prognosis (n = 15) and quality of life (n = 14); 2) "Factors favoring PCs": PC demand (n = 3) and technological resources (n = 2); 3) "Factors that difficult PC": communication problems (n = 11), lack of knowledge (n = 6), lack of resources (n = 6); 3) and 5) fear of lawsuit (n = 1); 4) "Suggestions for the implementation of PC": professional qualification (n = 13), improvements in communication (n = 4) and PC protocol (n = 3). The present study corroborates with the literature when presenting the incompleteness of the perception of the concept of PC by the professionals in intensive care, pointing out the need for training.
Keywords: palliative care; intensive care unit; multiprofessional team.
O termo Cuidados Paliativos (CP) é utilizado para se referir às ações realizadas por uma equipe multiprofissional voltadas a pacientes que estão fora de possibilidades terapêuticas curativas (Hermes & Lamarca, 2013). A Organização Mundial de Saúde (OMS) define que:
Cuidados paliativos consistem na assistência promovida por uma equipe multidisciplinar, que objetiva a melhoria da qualidade de vida do paciente e seus familiares, diante de uma doença que ameace a vida, por meio da prevenção e alívio do sofrimento, da identificação precoce, avaliação impecável e tratamento de dor e demais sintomas físicos, sociais, psicológicos e espirituais (World Palliative Care Alliance, 2014, p.5).
Diante do conceito de cuidados paliativos pode-se ressaltar alguns princípios que permeiam a prática e a garantia desses cuidados, tais como: a) manejo da dor; b) os CP afirmam a vida e compreendem a morte como um processo natural; c) não apressam nem adiam a morte; d) integram aspectos psicológicos e espirituais; e) ofertam suporte aos familiares do paciente; f) a família é entendida como uma unidade, juntamente com o paciente; g) os CP exigem uma abordagem inter e multidisciplinar (trabalho em equipe); h) os cuidados objetivam aprimorar a qualidade de vida; i) são aplicáveis e recomendados desde o estágio inicial da doença, concomitantemente com as modificações da patologia e terapias que prolongam a vida (Pessini, 2016).
É possível afirmar que existem demandas para CP em diversos cenários hospitalares, entre eles destaca-se a Unidade de Terapia Intensiva (UTI). Este ambiente é composto por tecnologia moderna e específica para monitorização contínua do paciente crítico, visando à manutenção e o suporte avançado à vida (Souza, Alves, & Alencar, 2018). De acordo com Pessini (2016), mesmo com os avanços da medicina de cuidados críticos, a UTI ainda permanece como a unidade na qual a mortalidade é elevada, tendo em vista situações clínicas complexas onde inúmeras vezes, as chamadas tecnologias duras e as medidas de suporte avançado de vida não conseguem atingir a finalidade e o objetivo de evitar a morte (Coelho & Yankaskas, 2017). Percebe-se que a assistência em saúde perpassa o enfrentamento de um paradigma relacionado à cura, no qual o cuidado é inclinado à utilização de tecnologias em detrimento de medidas que promovam a qualidade de vida e o conforto holístico do paciente (Sanches et al., 2016).
No Brasil, os índices mostram cerca de um milhão de óbitos por ano, onde 650 mil são ocasionados por doenças crônicas e cerca de 70% destes ocorrem em hospitais, sendo maior parte no cenário das UTIs (Gomes & Othero, 2016). A Economist Intelligence realizou um ranking de qualidade do morrer, onde o Brasil ocupa um dos últimos lugares, 38º de 40 países (Mazutti, Nascimento, & Fumis, 2016). Em outro relatório publicado pelo The Economist, incluindo oitenta países, o Brasil ocupou a 42º posição (Gomes & Othero, 2016).
Apesar da literatura recente sugerir diferentes concepções de uma boa morte e os limites das intervenções que os profissionais de saúde intensivistas devem reconhecer e respeitar, há a necessidade de verificar e aprofundar os conhecimentos sobre cuidados paliativos frente ao ambiente de terapia intensiva. Conhecer essa questão, sob a ótica da própria equipe, permitirá identificar suas concepções sobre o tema e suscitar a reflexão do cuidado diante do processo de vida e morte. Desta forma, o objetivo do estudo foi verificar a percepção do conceito de Cuidados Paliativos a partir da ótica dos profissionais de saúde atuantes em uma Unidade de Terapia Intensiva. Esse estudo parte da hipótese de que profissionais de saúde atuantes em UTI podem apresentar concepções equivocadas sobre o conceito de CP divergindo do posicionamento atual de estudiosos sobre o tema (Coelho & Yankaskas, 2017; Franco & Iankoski, 2015; Sanches, Rabin& Teixeira, 2018).
Método
Delineamento do Estudo
Trata-se de um estudo qualitativo, com delineamento exploratório descritivo e recorte temporal transversal.
Local e Período de Coleta de Dados
A coleta dos dados foi realizada em uma Unidade de Terapia Intensiva, com perfil adulto e geral, de um Hospital Regional Público pertencente à rede de atenção da Secretaria de Estado de Saúde do Distrito Federal (SES/DF). Os dados foram coletados nos meses de novembro e dezembro de 2017.
Participantes
Participaram do estudo vinte e um profissionais de saúde (aproximadamente 50% dos profissionais atuantes na unidade), sendo oito técnicos de enfermagem (38,1%), quatro médicos (19%), três enfermeiros (14,3%), três fisioterapeutas (14,3%), um farmacêutico (4,8%), um nutricionista (4,8%) e um odontólogo (4,8%). Foram incluídos na pesquisa os profissionais de saúde efetivos e atuantes em UTI que aceitaram participar do estudo mediante assinatura do Termo de Consentimento Livre e Esclarecido (TCLE). Foram excluídos aqueles que foram abordados e que não consentiram com a participação na pesquisa e os profissionais afastados do trabalho, independente do motivo.
Sobre o perfil sociodemográfico dos participantes da pesquisa, a idade variou de 27 a 60 anos (M = 39,3; DP = 8,8), havendo predomínio de pessoas do sexo feminino (71,4%). Com relação ao tempo de formação houve variabilidade de 5 a 36 anos (M = 12,8; DP = 6,7). No que tange à escolaridade, a maioria dos profissionais tinha pós-graduação (57,1%), 33,3% nível superior e 9,5% nível técnico.
Instrumentos
Questionário sociodemográfico: Questionário composto por cinco questões objetivas com o intuito de coletar dados do perfil sociodemográfico dos participantes. O instrumento foi elaborado exclusivamente para o estudo e por meio deste foram coletadas as seguintes informações: sexo, idade, profissão, escolaridade e tempo de serviço.
Entrevista semiestruturada sobre a percepção do conceito de CP: entrevista elaborada exclusivamente para o estudo, sendo composta por cinco questões que investigaram: definição de cuidados paliativos, fatores que favorecem a implementação dos CP, fatores que dificultam a implementação dos CP no ambiente de UTI e possíveis ações que podem contribuir para a prática dos cuidados paliativos.
Procedimentos
Os participantes foram abordados individualmente dentro da própria UTI, após consentimento e assinatura do TCLE, responderam ao questionário sociodemográfico, sendo em seguida realizada a entrevista sobre a percepção dos profissionais de saúde acerca do conceito de cuidados paliativos. As entrevistas foram realizadas individualmente, em ambiente isolado e fechado, sendo gravadas em áudio e posteriormente transcritas para análise de dados.
Análise dos Dados
Os dados obtidos foram submetidos à análise de conteúdo, tendo como guia o referencial da análise temática de Bardin (1979). Trata-se de uma técnica comum para análise de dados qualitativos, incluindo aqueles resultantes de entrevistas. De acordo com Bardin (1979), a análise de conteúdo constitui uma técnica de análise categorial de textos que visa obter, por procedimentos sistemáticos e objetivos de descrição de conteúdo, temas recorrentes que são agrupados para compor uma categoria empiricamente definida, possibilitando posteriormente a interpretação de conhecimentos relativos ao objeto da pesquisa.
Considerações Éticas
Esse estudo foi submetido e aprovado pelo Comitê de Ética em Pesquisa (CEP) da Fundação de Ensino e Pesquisa em Ciências da Saúde (Parecer de no 2.332.196). Cabe mencionar que a pesquisa expôs os participantes a riscos éticos relacionados à possibilidade de constrangimento durante as gravações de áudio e de alterações comportamentais, bem como reflexões quanto a sua prática e satisfação profissional relacionada à temática proposta. Para minimizar os riscos durante a participação na pesquisa, o participante dispôs de suporte da equipe de pesquisa e de psicologia. Não foi observado ou registrado, durante e após a realização da pesquisa, qualquer dano aos participantes. Acredita-se que a pesquisa acarretará importantes benefícios ao identificar as diferentes concepções a respeito do conceito de cuidados paliativos no ambiente de UTI, possibilitando uma maior compreensão da temática e contribuindo para a construção do conhecimento prático e científico.
Resultados e Discussão
Com base no referencial teórico de Bardin (1979), serão apresentadas categorias resultantes da análise de conteúdo das entrevistas, agrupadas em quatro eixos temáticos pré-definidos. Estes estão de acordo com os temas propostos e abordados nos itens da entrevista semiestruturada a respeito da percepção do conceito de CP sob a ótica dos profissionais de saúde: conceito de cuidados paliativos; fatores que favorecem os cuidados paliativos; fatores que dificultam os cuidados paliativos; e sugestões para implementação dos cuidados paliativos.
Eixo Temático: Conceito de Cuidados Paliativos
No primeiro eixo temático denominado "Conceito de Cuidados Paliativos" emergiram mais frequentemente três categorias temáticas, nas quais o conceito de cuidados paliativos foi associado à ausência de prognóstico/terminalidade (n = 15); à qualidade de vida (n = 14); e não investir (n = 3) (Tabela 1). Na Tabela 1 é possível visualizar falas ilustrativas de cada categoria:

Percebe-se que os profissionais expressaram claramente e com alta frequência (n = 15), a associação direta do conceito de CP com a terminalidade, relacionando a assistência e promoção de conforto e qualidade de vida à ausência de prognóstico. Demonstraram, em suas falas, uma concepção global da denominação do conceito de cuidados paliativos, mas não se distanciaram totalmente do que é afirmado e difundido pela OMS, evidenciando a importância do conforto e da qualidade de vida frente a assistência em CP. Apresentaram um discurso muitas vezes limitado, que não contemplou a amplitude e abrangência dos CP, já que este vai além da assistência no contexto de terminalidade. Gulini et al. (2017) reforçam que é uma visão limitada do conceito de CP a percepção deste como um cuidado direcionado exclusivamente a pacientes terminais. De maneira complementar, Coelho e Yankaskas (2017) afirmam: "Cuidados paliativos se destinam a qualquer paciente em qualquer estágio de uma doença grave, e podem ter lugar juntamente do tratamento curativo" (p. 227).
O conforto, manejo da dor e demais sintomas podem ser considerados como uma oferta de maior qualidade de vida para os pacientes portadores de alguma doença que ameaça a vida, independente do estágio da patologia (Gomes & Othero, 2016). Os CP afirmam a vida e valorizam uma assistência individualizada, de acordo com as demandas de cada sujeito/paciente.
Alguns participantes relacionaram também o conceito de CP à ausência de investimento/tratamento, corroborando com uma visão limitada e que sustenta o paradigma da cura, onde tratar e cuidar está necessariamente relacionado a busca pela cura. Cabe enfatizar que os CP em sua origem se destinaram como uma estratégia para cuidar e tratar pacientes oncológicos em fases terminais. Hoje, o conceito, reformulado e aprimorado, abrange diferentes intervenções frente a inúmeras patologias crônicas e pacientes que estejam fora de possibilidades terapêuticas curativas (Coelho & Ferreira, 2015). Nesse sentido, há a necessidade do cuidado assistencial integral em todos os momentos do adoecimento, sendo equivocada a concepção de que não há mais nada a ser feito pelo paciente que está fora de possibilidades de cura (Araújo & Silva, 2007).
A morte não é uma doença e não deve ou pode ser tratada como tal. Acredita-se que muitas pessoas ainda mantêm essa visão e associação acerca do conceito de CP como sendo algo de conotação negativa, o que reflete uma concepção equivocada e ultrapassada. Compete ressaltar que decisões terapêuticas a respeito de se investir ou não em tratamentos curativos, são decisões complexas frente ao ambiente de UTI e que dependem de uma concepção, técnica e científica, atualizada do que é tratamento paliativo (Pessini, 2016). "A decisão de não prolongar a vida é demasiado complexa, e o limite para investir está ligado à concepção de morte digna aliada à plena consciência das limitações de intervenção" (Santana, Lucas, Fraga, Souza & Santos, 2014, p. 15).
Eixo Temático: Fatores que Favorecem os Cuidados Paliativos
O segundo eixo temático foi denominado "Fatores que favorecem os cuidados paliativos". Neste eixo foram identificadas as categorias: Demanda de cuidados paliativos (CP) (n = 3); e Recursos tecnológicos (n = 2), conforme Tabela 2:

Observou-se uma dificuldade dos participantes em perceber, nomear e ou identificar questões positivas em sua prática assistencial e ambiente de trabalho (UTI) que envolvam e favoreçam a implementação dos CP. As falas dizem respeito, com grande frequência, a sugestões de melhoria e não propriamente à existência de fatores favoráveis a implementação dos cuidados na UTI. Como hipótese, a dificuldade pode emergir de limitações do próprio ambiente de trabalho, somadas a concepção restrita e subjetiva do conceito de CP, constatada no eixo anterior, gerando dúvidas e insegurança. Mesmo com baixa frequência é importante ressaltar as categorias que emergiram, "demandas de CP" (n = 3) e "recursos tecnológicos" (n = 2), como pontos positivos e importantes para a implementação dos CP no ambiente de UTI.
É um fato constatado que o ambiente de UTI se destina ao tratamento de pacientes críticos (Prece, Cervantes, Mazur, & Visentin, 2016). Segundo Sanches et al. (2016), as tecnologias são consideradas ferramentas importantes e indispensáveis diante do cuidado no ambiente de terapia intensiva. A UTI tem grande potencial tecnológico para a oferta de tratamento curativo, o que não pode ser fator excludente à possibilidade de prestação e garantia de tratamento paliativo quando pertinente ao paciente crítico: "A introdução dos CP aos pacientes, quando ainda estão recebendo tratamento curativo, contribui para melhorar a qualidade do atendimento que recebem ao longo do curso da doença e, portanto, sua qualidade de vida" (Gulini et al., 2017, p.4).
Eixo Temático: Fatores que Dificultam os Cuidados Paliativos
O terceiro eixo temático abordou os "Fatores que dificultam os Cuidados Paliativos", sendo identificadas cinco categorias: Problemas na comunicação (n = 11); Falta de conhecimento (n = 6); Falta de recursos (n = 6); Não ter um protocolo (n = 3); e Receio de processo (n = 1), indicado na Tabela 3:
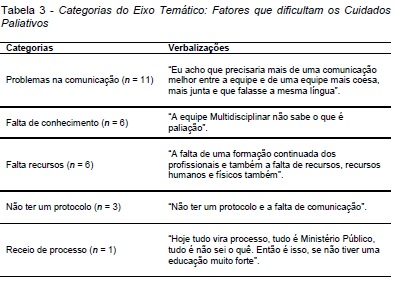
Em contrapartida ao eixo temático anterior, este expressa um número maior de apontamentos, parecendo haver maior segurança dos profissionais de saúde intensivistas ao se reportarem às questões tidas como negativas e que dificultam a implementação dos CP. É expressiva a ligação das dificuldades expostas com fatores relacionados à falta de conhecimento da própria equipe, problemas na comunicação, falta de recursos de uma maneira geral, ausência de protocolo relacionado diretamente com a prática de cuidados paliativos e também, a ocorrência em baixa frequência, e não menos importante, do medo relacionado a sofrer processos judiciais. Wessman, Sona e Schallom (2015) remetem a existência de estudos que comprovam, especificamente, a ineficácia da comunicação da equipe de UTI, seja entre a própria equipe multiprofissional, seja da equipe com os familiares, indicando uma importante habilidade a ser aprimorada neste contexto assistencial. Já Gulini et al. (2017), tal como no presente estudo, afirmam que entre os fatores cotidianos relacionados à prática da equipe multiprofissional frente à assistência em CP, evidencia-se a falta de conhecimento da equipe multiprofissional e problemas de comunicação.
Com relação aos recursos, apareceram falas que apontaram para escassez de recursos materiais e também de recursos humanos como sendo um fator que influencia de forma direta e negativa, desfavorecendo a assistência em CP. Sabe-se que a falta de recursos na rede de saúde pública nos dias atuais é uma problemática frequente. Contudo, este parece ser um ponto divergente entre os profissionais, tendo em vista que alguns percebem a UTI como um local com potencial para implementação de CP, como visto no eixo temático anterior, exatamente por dispor de mais recursos tecnológicos.
É possível ainda observar falas relacionadas à necessidade de protocolos como uma demanda do ponto de vista da equipe e também medos e inseguranças, como por exemplo, a de sofrer processo em âmbito judicial. Segundo Coelho e Yankaskas (2017), o conhecimento acerca das normas e diretrizes em âmbito interdisciplinar pode contribuir na concepção, enfrentamento e prática com relação aos cuidados prestados no tratamento paliativo, incentivando a criação de protocolos para situações de divergência e que envolvam conflito entre as especialidades que compõem a equipe. Observa-se que os profissionais buscam o protocolo diante da falta de conhecimento, de problemas de comunicação e consenso entre a própria equipe, sendo estas questões indispensáveis frente ao cuidado e aos aspectos humanos subjetivos, que muitas vezes não se configuram de forma a contemplar uma padronização da assistência, que deve ser individualizada em diversas situações clínicas envolvendo CP.
Por fim, em relação à última categoria denominada "receio de processo", de forma prospectiva, é importante frisar a ausência de leis constitucionais no Brasil sobre cuidados paliativos, ressaltando os avanços na área, que ocorreram principalmente na última década. O Conselho Federal de Medicina (CFM), por exemplo, publicou resoluções direcionadas ao tema: sobre a legitimidade da ortotanásia (Resolução CFM 1.805/06); Código de Ética Médica atualizado no qual os cuidados paliativos são diretamente mencionados (Resolução CFM 1.931/09); definição da Medicina Paliativa como área de atuação (Resolução CFM 1.973/12) e a Resolução CFM 1.995/12, sobre as Diretivas Antecipadas de Vontade (Gomes & Othero, 2016). Acredita-se que o conhecimento de tais resoluções auxilia o embasamento técnico-jurídico dos profissionais que exercem os CP, de maneira a deixá-los mais seguros quanto a legitimidade da conduta, minimizando o referido receio de processo.
Eixo Temático: Sugestões para a Implementação dos Cuidados Paliativos
O último eixo temático trata das "Sugestões para a implementação dos cuidados paliativos" por parte dos profissionais de saúde atuantes em UTI. Neste eixo apareceram três categorias: Capacitação (n = 13); Melhorias na comunicação (n = 4); e Protocolo de Cuidados Paliativos (n = 3). O detalhamento dos resultados pode ser visualizado na Tabela 4.
As sugestões aparecem como possibilidades de estratégias para uma construção do saber teórico-prático visando contribuir diante das potencialidades e fragilidades expostas pelos profissionais nos eixos anteriores, estando de acordo com a literatura e na tentativa de oportunizar uma assistência mais humanizada e voltada para os cuidados paliativos dentro do ambiente de terapia intensiva.

Capacitação e ações educativas voltadas para a equipe multiprofissional têm sido ferramentas importantes para a garantia do conforto e qualidade de vida do paciente inserido no contexto de UTI (Gulini et al., 2017). Os participantes relacionaram de forma direta a educação continuada com a garantia de uma assistência mais qualificada e integral. Dessa maneira, a educação continuada e a capacitação da equipe multiprofissional são estratégias importantes e indispensáveis diante das problemáticas e resoluções envoltas no âmbito da saúde (Paim, Ilha, & Backes, 2015). A própria Academia Nacional de Cuidados Paliativos (ANCP) afirma que a garantia da assistência em CP exige habilidades específicas da equipe multi e interdisciplinar, onde a compreensão multifatorial do adoecimento permite uma atuação mais ampla e diversificada (Academia Nacional de Cuidados Paliativos, 2012).
A comunicação também é pontuada como um fator importante diante das relações e assistência prestada. O diálogo é um importante promotor da humanização da assistência, devendo ser estimuladas melhorias na comunicação entre a própria equipe e da equipe com pacientes e familiares (Rennó & Campos, 2014). A falta de protocolos e padronização diante das demandas de cunho paliativo surge como uma angústia nas falas, e pode ter ligação direta com a questão da capacitação e de problemas de comunicação. Diante de questões subjetivas e humanas pode-se sugerir: discussões de casos, problematizações das questões de saúde e espaços que promovam o diálogo e a expressão de suas vivências (ouvir e ser ouvido).
Cecily Saunders, precursora dos cuidados paliativos na Inglaterra resumiu em algumas palavras a importância e a essência do cuidado na filosofia dos CP:
Eu me importo pelo fato de você ser você, me importo até o último momento de sua vida e faremos tudo o que estiver ao nosso alcance, não somente para ajudá-lo a morrer em paz, mas também para você viver até o dia da morte (Saunders, 1976, p.1003).
As principais limitações do estudo identificadas foram: pesquisa realizada em uma única UTI; número reduzido ou ausência de participantes representantes de determinadas categorias profissionais, não sendo possível comparar as percepções entre os mesmos com a finalidade de evitar a identificação dos sujeitos.
Considerações Finais
O presente estudo possibilitou um maior entendimento sobre a concepção do conceito de cuidados paliativos apresentado pela equipe multiprofissional de saúde atuante em uma UTI. Foi possível também identificar dificuldades e potencialidades associadas à implementação dos CP. O estudo corrobora com a literatura acerca da percepção muitas vezes limitada e ultrapassada no que tange a compreensão do conceito de CP, bem como suas implicações práticas. Tal fato remete a importância de investimento, principalmente com relação à capacitação da equipe, sendo enfatizada a promoção de melhorias na comunicação. Sugestões para estudos futuros incluem: desenvolvimento de uma ferramenta de avaliação quantitativa sobre a percepção dos profissionais de saúde intensivistas em relação ao conceito de CP; desenvolvimento de pesquisas em outras unidades hospitalares; ampliação da investigação de maneira a contemplar outras categorias profissionais. Espera-se que o estudo seja capaz de contribuir com a teoria e a prática dos CP em UTI, reforçando a importância da atuação qualificada da equipe multiprofissional e estimulando mais pesquisas na área.
Referências
Academia Nacional de Cuidados Paliativos (2012). Manual de Cuidados Paliativos da Academia Nacional de Cuidados Paliativos (ANCP). São Paulo: Editora Niura Fernanda Souza. [ Links ]
Araújo, M. M. T. & Silva, M. J. P. (2007). A comunicação com o paciente em cuidados paliativos: valorizando a alegria e o otimismo. Revista da Escola de Enfermagem da USP, 41(4), 668-674. [ Links ]
Bardin, L. (1979). Análise de conteúdo. São Paulo: Edições 70. [ Links ]
Coelho, M. E. M., & Ferreira, A. C. (2015). Cuidados paliativos: narrativas do sofrimento na escuta do outro. Revista Bioética, 23(2), 340-348. [ Links ]
Coelho, C. B. T. & Yankaskas, J. R. (2017). Novos conceitos em Terapia Intensiva. Revista Brasileira de Terapia Intensiva, 29(2), 222-230. [ Links ]
Franco, M. A., & Iankoski, R. B. S. (2015). Cuidados Paliativos nas Unidades de Terapia Intensiva. Aletheia, 47(48), 208-211. [ Links ]
Gomes, A. L. Z., & Othero, M. B. (2016). Cuidados paliativos. Estudos Avançados, 30(88), 155-166. [ Links ]
Gulini, J. E. H. M. B., Nascimento E. R. P., Moritz, R. D., Rosa, L. M., Silveira N. R., & Vargas, M. A. O. (2017). Intensive care unit team perception of palliative care: the discourse of the collective subject. Revista da Escola de Enfermagem da USP, 51, 1-6. [ Links ]
Hermes, H. R. & Lamarca, I. C. A. (2013) Cuidados paliativos: uma abordagem a partir das categorias profissionais de saúde. Ciência e Saúde coletiva, 18(9), 2577-2588. [ Links ]
Mazutti, S., R., G., N., Nascimento, A., F., & Fumis, R., R., L. (2016). Limitação de suporte avançado de vida em pacientes admitidos em unidade de terapia intensiva com cuidados paliativos integrados. Revista Brasileira de Terapia Intensiva, 28(3), 294-300. [ Links ]
Paim, C. C., Ilha, S., & Backes, D. S. (2015). Educação permanente em saúde em unidade de terapia intensiva: percepção de enfermeiros. Revista de Pesquisa Cuidado é Fundamental, 7, 2001-2010. [ Links ]
Pessini, L. (2016). Vida e morte na UTI: a ética no fio da navalha. Revista Bioética, 24(1), 54-63. [ Links ]
Prece, A., Cervantes, J., Mazur, C. S., & Visentin, A. (2016). Perfil de Pacientes em Terapia Intensiva: Necessidade do Conhecimento para Organização do Cuidado. Cadernos da Escola de Saúde, 2(16), 35-48. [ Links ]
Rennó, C., S., N. & Campos, C., J, G. (2014). Comunicação Interpessoal: Valorização pelo Paciente Oncológico em uma Unidade de Alta Complexidade em Oncologia. Revista Mineira de Enfermagem, 18(1), 106-115. [ Links ]
Sanches, R. C. N., Gerhardt, P. C., Rêgo A. S., Carreira L., Pupulim, J. S. L., & Radovanovic, C. A. (2016). Percepções de profissionais de saúde sobre a humanização em unidade de terapia intensiva adulto. Escola Anna Nery, 20(1), 48-54. [ Links ]
Sanches, K. S., Rabin, E. G., & Teixeira, P. T. O. (2018). Cenário da publicação científica nos últimos 5 anos sobre cuidados paliativos em oncologia: revisão de escopo. Revista da Escola de Enfermagem da USP, 52(1), 1-9. [ Links ]
Santana, J., C., B., Lucas, C., P., Fraga, E., M., Souza, L. A. C. & Santos, T., M., B. (2014). Ortotanásia: Uma Visão Multidisciplinar acerca do Morrer com Dignidade. Revista de Enfermagem, 17(1), 14-29. [ Links ]
Saunders, C. (1976). Care of the dying: the problem of euthanasia. Nursing Times, 72(27), 1003. [ Links ]
Souza, F. S., Alves, A., & Alencar I. G. M. (2018). Eventos Adversos na Unidade de Terapia Intensiva. Revista de Enfermagem da UFPE, 12(1),19-27. [ Links ]
Wessman, B. T, Sona, C., & Schallom, M. (2015). Improving caregivers’ perceptions regarding patient goals of care/end-of-life issues for the multidisciplinary critical care team. Journal Intensive Care Medicine, 32(1), 68-76.
World Palliative Care Alliance. (2014). Global Atlas of Palliative Care at the End of Life. Geneva: World Health Organization. Retirado de: https://www.who.int/nmh/Global_Atlas_of_Palliative_Care.pdf [ Links ]
1 Possui especialização em Terapia Intensiva pelo Programa de Residência Multiprofissional da Secretaria de Saúde do Distrito Federal, Graduação em Psicologia pelo Centro Universitário Luterano de Palmas, Foi bolsista no Programa de Iniciação Científica e Tecnológica e atualmente atua como Psicóloga Hospitalar. Contato: saboiapsicologia@gmail.com.
2 Psicóloga da Secretaria de Estado de Saúde do Governo do Distrito Federal, Doutora e Mestre em Processos de Desenvolvimento Humano e Saúde- Universidade de Brasília, Especialista em Terapia Cognitivo-Comportamental e em Psicologia da Saúde - Faculdade de Medicina de São José do Rio Preto-SP (FAMERP), cursou aprimoramento profissional em Psicologia da Saúde no Hospital de Base de São José do Rio Preto-SP, Graduação em Psicologia pela Pontifícia Universidade Católica de Goiás. Contato: grazysousa@yahoo.com.br.
3 Possui Residência em Psicologia pelo Programa Multiprofissional em Terapia Intensiva da Secretaria de Saúde do Distrito Federal, Graduação em Psicologia pelo Centro Universitário IESB. Foi bolsista do programa de Iniciação Científica do IESB e atualmente atua como Psicóloga Hospitalar. Contato: cibeledayana@gmail.com.