Serviços Personalizados
Journal
artigo
Indicadores
Compartilhar
Psicologia: teoria e prática
versão impressa ISSN 1516-3687
Psicol. teor. prat. vol.16 no.3 São Paulo dez. 2014
AVALIAÇÃO PSICOLÓGICA
Imagem corporal, ansiedade e depressão em mulheres submetidas à cirurgia bariátrica
Body image, anxiety and depression in women submitted to bariatric surgery
Imagen corporal, ansiedad, depresión en mujeres sometidas a cirugía bariátrica
Diana Cândida Lacerda MotaI; Telma Maria Braga CostaI; Sebastião Sousa AlmeidaII
I Universidade de Ribeirão Preto, Ribeirão Preto – SP – Brasil
II Universidade de São Paulo, Ribeirão Preto – SP – Brasil
Resumo
O impacto do excesso de peso e da cirurgia bariátrica (CB) pode gerar complicações psicológicas, como ansiedade, depressão e distúrbios da imagem corporal (IC). Este trabalho avaliou níveis de sintomas de ansiedade e depressão e a IC em mulheres submetidas à CB. Cinquenta mulheres responderam aos inventários de depressão (BDI) e ansiedade (BAI) de Beck e à escala de figuras de silhuetas (EFS) antes da CB quatro meses após a cirurgia. Foi realizada antropometria para cálculo do índice de massa corporal (IMC). Após a CB, verificou-se a diminuição nas médias de IMC (p < 0,001) e de pontuação do BAI (p < 0,01) e BDI (p = 0,001). A EFS apontou que a maioria das entrevistadas superestimou seu IMC real e 100% estavam insatisfeitas. Apesar da redução de peso e melhora das sintomatologias, as participantes apresentaram distúrbios da IC, justificando a importância de uma avaliação mais criteriosa dessa variável em indivíduos que se submetem à cirurgia.
Palavras-chave: imagem corporal; ansiedade; depressão; obesidade; cirurgia bariátrica.
Abstract
The impact of overweight and bariatric surgery can lead to psychological complications, such as: anxiety and depression and Body Image disorders. This study evaluated symptoms of anxiety and depression and body image in women submitted to bariatric surgery. Fifty women responded to Beck anxiety inventory (BAI), Beck depression inventory (BDI) and the figure rating scale (FRS) before and four months after bariatric surgery. Anthropometric evaluation was performed to obtain the Body Mass Index (BMI). After the surgery was verified a decrease in mean BMI (p < 0,001) and the average score on the BAI (p < 0,01) and BDI (p = 0,001). The FRS showed that most respondents overestimated their BMI real and 100% were dissatisfied with the self-image. Despite the weight reduction and improvement in symptomatology, the participants had IC disorders, justifying the importance of a more detailed assessment of this variable in individuals who undergo surgical treatment.
Keywords: body image; anxiety; depression; obesity; bariatric surgery.
Resumen
El impacto de la cirugía bariátrica y exceso de peso puede llevar a complicaciones psicológicas, tales como trastornos de ansiedad y depresión, y la imagen corporal (IC). Este estudio evaluó los niveles de ansiedad y depresión y IC en mujeres sometidas a cirugía bariátrica. Cincuenta mujeres respondieron al inventario de depresión (BDI) y ansiedad (BAI) Beck y las escala firugas de siluetas (EFS) antes y cuatro meses después de la cirugía bariátrica. Evaluación antropométrica se realizó para obtener el índice de masa corporal (IMC). Después de la cirugía se verificó una disminución en la media del IMC (p < 0,001) y las puntuaciones medias de la BAI (p < 0,01) y el BDI (p = 0,001). La EFS mostró que la mayoría de los encuestados sobrestimaron su IMC real y el 100% no estaban satisfechos con la imagen de sí mismo. A pesar de la reducción de peso y la mejora en la sintomatología, los sujetos tenían trastornos de la IC, lo que justifica la importancia de una evaluación más detallada de esta variable en los individuos que se someten a un tratamiento quirúrgico.
Palabras clave: imagen corporal; ansiedade; depresión; obesidade; cirugía bariátrica.
A obesidade é caracterizada como uma doença crônica não transmissível em que o excesso de gordura corporal acumulada pode atingir graus capazes de afetar a saúde do indivíduo. Atualmente, é considerada como um dos mais graves problemas de saúde pública que, epidemiologicamente, mais cresce no mundo (World Health Organization [WHO], 2000). No Brasil observa-se que, nos últimos 30 anos, houve um aumento significativo da prevalência dessa patologia em todas as faixas etárias (Instituto Brasileiro de Geografia e Estatística, 2010).
Em decorrência de sua etiologia multifatorial complexa, que está associada a fatores genéticos, orgânicos, ambientais, comportamentais e psicológicos, o tratamento para obesidade é realizado por meio de várias abordagens (médica, nutricional e psicológica). Em indivíduos que apresentam obesidade grave, as terapêuticas tradicionais são insuficientes em 95% dos casos. Dessa forma, a cirurgia bariátrica (CB) tem sido apontada como a melhor opção de tratamento, já que pode promover uma perda ponderal satisfatória e significativa melhora ou resolução completa das patologias associadas à obesidade (diabetes mellitus, apneia do sono, hipertensão arterial e outras). Para indicação cirúrgica, o indivíduo deve apresentar um índice de massa corporal (IMC) acima de 40 kg/m2 ou maior que 35 kg/m2 com comorbidades associadas. A equipe de saúde deve ser capacitada para cuidar do paciente nos períodos pré e pós-operatório, devendo ser composta por médico, nutrólogo ou nutricionista, psiquiatra ou psicólogo (Sociedade Brasileira de Cirurgia Bariátrica e Metabólica [SBCBM], 2011).
Apesar dos benefícios observados, o risco de ocorrência de complicações após a CB varia de 10% a 15%. As complicações mais comuns são: infecção, embolia pulmonar, perfuração visceral, hemorragias e problemas decorrentes do excesso de peso ou por agravamento de doenças associadas, como cardiovasculares e diabetes. A mortalidade está em torno de 0,3 a 1,6. As implicações para o estado nutricional se relacionam às alterações anatômicas e fisiológicas que prejudicam as vias de absorção e/ou ingestão alimentar, contribuindo para a má absorção de nutrientes e, consequentemente, para deficiências nutricionais, justificando a importância da suplementação nutricional meses e anos após o procedimento (SBCBM, 2011).
Além das complicações físicas e metabólicas, problemas psicológicos são frequentemente observados em indivíduos que se submetem à CB, sendo os mais prevalentes a ansiedade e a depressão. A maior ocorrência dessas psicopatologias pode estar relacionada às tentativas frustradas para perder peso e às dificuldades no controle do comportamento alimentar enfrentadas pelos pacientes, bem como à avaliação negativa em relação à própria imagem corporal (IC) (Fandiño & Appolinário, 2006).
A IC é um constructo complexo e com diversas abordagens teóricas. Refere-se à representação mental que o indivíduo tem em relação a medida, contornos e forma do próprio corpo, assim como às respostas emocionais a ele associadas. As preocupações excessivas com a aparência física podem resultar em distúrbios da autoimagem em duas dimensões: perceptiva e atitudinal. A primeira refere-se à precisão com que o indivíduo estima o tamanho e a forma do próprio corpo. Ele pode indicar com exatidão as medidas, subestimá-las ou superestimá-las, o que caracteriza uma inacurácia na percepção corporal. Já a segunda diz respeito às atitudes e sentimentos relacionados ao próprio corpo, decorrentes da satisfação ou insatisfação com a própria imagem (Gardner & Brown, 2010).
Os distúrbios da IC são comumente observados em indivíduos obesos que buscam o tratamento cirúrgico. Em comparação com eutróficos, apresentam incapacidade em perceber adequadamente o tamanho do próprio corpo, são mais insatisfeitos e preocupados com a aparência física, e evitam situações sociais por experimentarem desconforto associado ao tamanho corporal (Sarwer, Thompson, & Cash, 2005). Já após a cirurgia, enquanto alguns pesquisadores apontam que a perda de peso pode contribuir para uma avaliação positiva da IC, melhora da autoestima e dos sintomas de ansiedade e depressão (Fandiño & Appolinario, 2006), outros indicam que a perda ponderal rápida e drástica pode acarretar transformações físicas e distúrbios da autoimagem (Cordás & Ascesio, 2006).
Em indivíduos que se submetem à cirurgia, o descontentamento relacionado ao corpo advém dos padrões socioculturais de magreza valorizados atualmente e do preconceito contra a obesidade. Isso ocorre porque excesso de peso é um dos fatores que exercem maior impacto em um autoconceito negativo da IC, considerando que o bem-estar psíquico no contexto em que vivemos depende cada vez mais da "medida" corpórea (Anderson, Eyler, Galuska, Brown, & Brownson, 2002). Como consequência desse fato, podem surgir sintomas depressivos e ansiosos, diminuição da sensação de bem-estar e aumento do sentimento de inadequação social, principalmente no sexo feminino (Dixon, Dixon, & O'Brien, 2003).
Os problemas relacionados à IC devem ser trabalhados nos períodos pré e pós-cirúrgicos, com destaque para a importância do papel do psicólogo e nutricionista na abordagem desse tema. A psicologia trabalha sob vários enfoques, sendo um deles o cognitivo-comportamental, que contribui para melhoria da autoimagem à medida que promove a reestruturação de distorções cognitivas a respeito do constructo, já que esta é formada a partir das experiências dos indivíduos, as quais contribuíram para a construção da sua maneira de pensar, sentir e agir. Além disso, as preocupações excessivas com a autoimagem podem acarretar alterações importantes no comportamento alimentar, comprometendo o estado nutricional e colocando em risco a saúde e a qualidade de vida do indivíduo, sendo, dessa forma, importante uma intervenção nutricional (Franques & Arenalles-Lolli, 2011).
No processo de avaliação e preparação psicológica de um indivíduo para a cirurgia, é importante considerar o significado da alimentação e da obesidade para a família e para o indivíduo, seus recursos para controlar limites e sentimentos de desconforto e frustrações. Também devem ser abordados os fatores relacionados à decisão do paciente em se submeter à CB e suas expectativas com relação ao pós-cirúrgico (Franques & Arenalles-Lolli, 2011).
Inúmeros estudos direcionados a indivíduos que se submetem à CB vêm sendo realizados no Brasil, contudo são divergentes quanto à existência de complicações psicológicas, como ansiedade e depressão, e escassos em relação à avaliação da IC nessa população. Nesse sentido, muitas questões ainda devem ser discutidas, como se sintomas ansiosos e/ou depressivos estariam presentes nos pacientes antes do procedimento cirúrgico e se, após a cirurgia, a perda de peso seria acompanhada pela diminuição da sintomatologia e por uma avaliação positiva da autoimagem. Sob essa perspectiva, o objetivo deste estudo foi avaliar mulheres submetidas à CB quanto ao estado nutricional (peso e IMC) e aos níveis de sintomas de ansiedade e depressão, comparando essas variáveis antes e depois do procedimento, e à imagem corporal (acurácia da percepção corporal e satisfação com a IC) após a CB.
A compreensão dessas características em mulheres que se submetem ao tratamento cirúrgico é importante, uma vez que contribui para o trabalho de profissionais da saúde, possibilitando medidas de prevenção e intervenção precoces mais efetivas.
Material e método
Participantes
Participaram deste estudo mulheres adultas (n = 50) selecionadas para realização de CB pelo Serviço de Cirurgia da Obesidade do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto (HC/FMRP/USP) após laudo da equipe multidisciplinar (médico, nutricional e psicológico). A escolha do número e sexo foi feita por conveniência, considerando a demanda mensal de cirurgias realizadas pelo serviço, que atende, em sua maioria, à população feminina. Este estudo é do tipo prospectivo longitudinal, de abordagem quantitativa, em que as avaliações ocorreram em dois momentos: antes da CB e quatro meses após a cirurgia, período em que ocorrem mudanças físicas e psicológicas significativas, embora seja fundamental o acompanhamento pós-operatório com a equipe multidisciplinar por toda a vida do paciente (Magdaleno, Chaim, & Turato, 2009). Foram incluídas mulheres com IMC superior a 40 kg/m2 ou maior que 35 kg/m2, com patologias associadas à obesidade e que não apresentassem déficits de audição ou de linguagem que impossibilitassem a comunicação durante a entrevista e coleta de dados.
Instrumentos
• Entrevista semiestruturada: elaborada pelos próprios pesquisadores, com o objetivo de avaliar: 1. variáveis sociodemográficas (idade, estado civil, nível de escolaridade e situação empregatícia) e 2. condições clínicas (presença de patologias associadas e fase de incidência da obesidade).
• Escala de figuras de silhuetas (EFS): desenvolvida e validada para a população adulta brasileira (Kakeshita, Silva, Zanatta, & Almeida, 2009). É utilizada para avaliar a IC em relação à percepção do estado atual e do estado desejado (estimação e satisfação em relação à IC, respectivamente) do indivíduo por meio de 15 figuras de silhuetas, apresentadas em cartões individuais com variações progressivas de medidas da figura mais magra (IMC = 12,5 kg/m2) para a mais obesa (IMC = 47,5 kg/m2). Nesse teste, o indivíduo é solicitado a escolher um cartão que mais se aproxima da imagem que tem do próprio corpo no momento (IMC atual). A seguir, deve indicar o cartão com a silhueta que gostaria de ter (IMC desejado). Para tabulação e análise dos dados, são considerados os IMCs correspondentes às figuras escolhidas, comparados ao IMC real, obtido pela aferição de peso e estatura.
• Inventário de ansiedade de Beck (Beck anxiety inventory – BAI): traduzido e validado no Brasil por Cunha (2001). Instrumento de autorrelato constituído por 21 itens que são afirmações descritivas de sintomas de ansiedade e indicado para participantes entre 17 e 80 anos de idade. O teste de fidedignidade do BAI apresentou um coeficiente considerado excelente (α = 0,92) em grupos de pacientes com obesidade e, por isso, tem sido muito utilizado em pesquisas com indivíduos obesos. Os itens do instrumento devem ser avaliados pelo sujeito numa escala de quatro opções de resposta: 0 – absolutamente não; 1 – levemente: não me incomodou muito; 2 – moderadamente: foi muito desagradável, mas pude suportar; e 3 – gravemente: difícil de suportar. O escore total é feito pela soma dos escores individuais e pode variar de 0 a 63. Os sintomas de ansiedade podem ser classificados como: nível mínimo: escores de 0 a 10; nível leve: escores de 11 a 19; nível moderado: escores de 20 a 30; e nível grave: escores de 31 a 63 (Cunha, 2001).
• Inventário de depressão de Beck (Beck depression inventory – BDI): traduzido e validado no Brasil por Cunha (2001), é indicado para pessoas de 17 a 80 anos. Estimativas de fidedignidade desse instrumento demonstraram satisfatória consistência interna em pacientes obesos (α = 0,70 a 0,82). É um instrumento de autorrelato composto por 21 itens com quatro alternativas cada, desenvolvidas para avaliar a intensidade dos sintomas de depressão analisada pelo escore total dos itens: 0 a 11: mínimo; 12 a 19: leve; 20 a 35: moderado; e 36 a 63: grave (Cunha, 2001).
• Avaliação antropométrica: O estado nutricional (EN) das participantes foi obtido por meio dos cálculos do IMC, que expressa a relação entre o peso do indivíduo em quilos dividido pela altura em metros ao quadrado (IMC = kg/m2). Foram utilizadas para sua mensuração: balança digital Filizola® do tipo plataforma (capacidade para 300 kg; precisão de 0,2 kg) previamente calibrada para aferição de peso, em que o indivíduo se posicionou de pé, descalço e com roupas leves; e haste metálica vertical fixada à parede (graduação de 0,5 cm) para aferição da altura, medida com o indivíduo de pé, descalço, com os calcanhares juntos, as pontas dos pés ligeiramente afastadas, costas retas, braços estendidos ao lado do corpo e a cabeça orientada para o horizonte. A partir de valores de IMC, foi classificado o EN: < 18,5 kg/m2 – baixo peso; 18,5 a 24,9 kg/m2 – eutrofia; 25 a 29,9 kg/m2 – sobrepeso; 30 a 34,9 kg/m2 – obesidade grau I; 35 a 39,9 kg/m2 – obesidade grau II; e ≥ 40 kg/m2 – obesidade grau III (WHO, 2000).
Procedimentos
O presente trabalho foi submetido ao Comitê de Ética em Pesquisa da Faculdade de Filosofia, Ciências e Letras da Universidade de São Paulo, campus Ribeirão Preto, (Processo CEP-FFCLRP n. 487/2010-2010.1.451.59.4) e aprovado. O Termo de Consentimento Livre Esclarecido foi obtido de todas as participantes. Os dados foram coletados em uma sala fornecida pelo HC/FMRP/USP, o que permitia a privacidade das entrevistadas. A coleta de dados durou, em média, 40 minutos e consistiu na autoaplicação dos inventários de ansiedade e depressão de Beck (aplicados por um psicólogo responsável pela equipe multidisciplinar do serviço de CB), seguida pela aplicação da EFS e aferição de medidas de peso e estatura (realizadas pelos próprios pesquisadores). A aplicação do BAI e BDI e das medidas antropométricas foi realizada antes da CB e quatro meses após o procedimento cirúrgico. A EFS foi conduzida apenas após a cirurgia, uma vez que, no período pré-operatório, as participantes apresentaram um IMC superior ao limite máximo de IMC do instrumento.
Análise dos dados
Os dados foram tabulados e analisados pelos próprios pesquisadores, de acordo com as instruções oferecidas pela literatura referente a cada instrumento e com base no cálculo do IMC. A análise estatística foi realizada por meio do software Statistica, versão 5.0, e consistiu na aplicação de um teste de normalidade, seguida de uma análise descritiva dos resultados. Aplicaram-se um teste t de Student para amostras dependentes para comparação dos dados antes e depois da CB, e uma análise de variância (Anova) de duas vias para verificar a diferença entre as categorias do EN e as demais variáveis estudadas após o procedimento cirúrgico, seguidos de um teste posthoc de Newman-Keuls, quando apropriado. O nível de significância estatística estabelecido foi p < 0,05.
Resultados
Em relação aos dados sociodemográficos, foi observado que as participantes do presente estudo (n = 50) apresentavam idades entre 20 e 60 anos (41,6 ± 1,7 anos); a maioria (70%) era casada ou vivia em união estável; grande parte (80%) se dividia em um nível de escolaridade correspondente ao ensino fundamental incompleto e ensino médio completo; e 56% estavam empregadas.
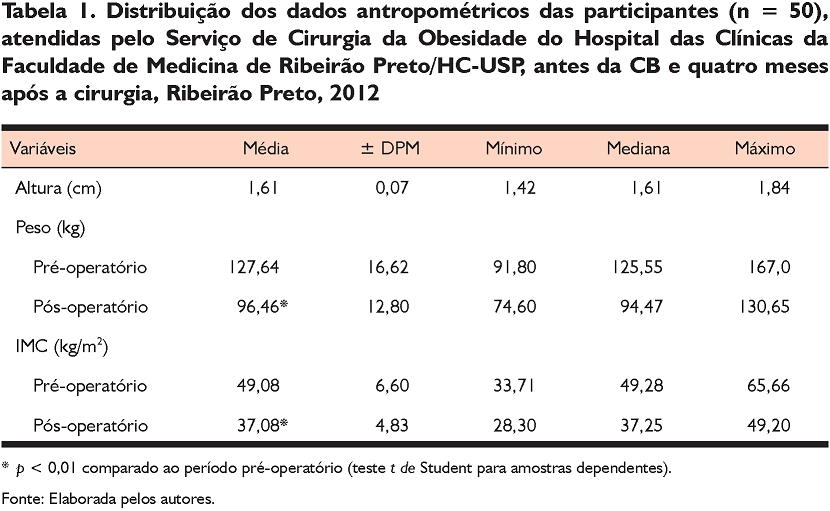
Os dados antropométricos mostraram que a altura média das mulheres avaliadas foi de 161 cm (± 0,1); a média de IMC nos períodos pré e pós-operatório foram, respectivamente, 49,1 kg/m2 (± 6,6) e 37,1 kg/m2 (± 4,8) [t(49) = 26,9, p < 0,01], havendo perda ponderal significativa [t(49) = 28,1, p < 0,01].
Em relação à classificação do EN, verificou-se uma predominância de participantes classificadas com obesidade grau III (94%), seguida por obesidade grau II (4%) e grau I (2%) antes da CB. Já após a cirurgia, 40% (n = 20) delas apresentaram obesidade grau II; 28% (n = 14), obesidade grau I; 26% (n = 13), obesidade grau III; e 6% (n = 3), sobrepeso.
Em se tratando das condições clínicas, foi verificado que a maioria da população estudada (88%) apresentou, no período pré-operatório, alguma comorbidade associada ao excesso de peso, sendo as principais: hipertensão arterial sistêmica, doenças ósseas e articulares (por exemplo: problemas ortopédicos e artrose), doenças respiratórias (apneia do sono), diabetes mellitus tipo 2 e pré-diabetes, doenças cardíacas e dislipidemia. Após o procedimento cirúrgico, foi verificado que todas as participantes apresentaram melhora dessas patologias. No que se refere à fase de incidência da obesidade, a maioria das participantes (34%) relatou início da patologia durante a infância, seguida por fase adulta durante a gestação (30%), adolescência durante a gestação (14%), fase adulta (12%) e adolescência (10%).
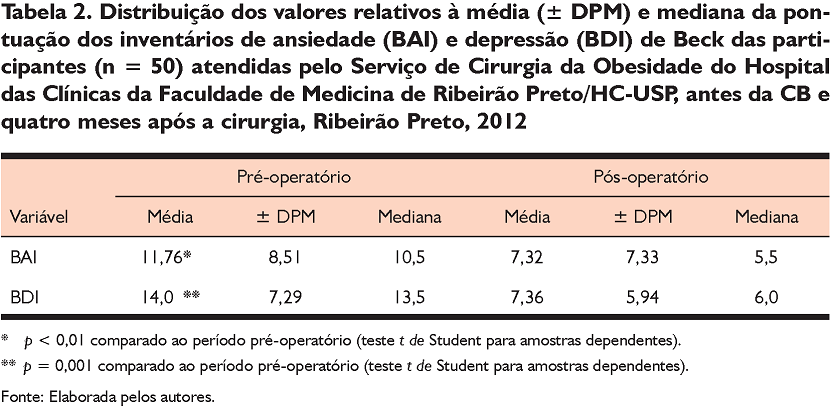
Em relação aos inventários de ansiedade e depressão de Beck, observou-se uma diminuição nas médias de pontuação do BAI [t(49) = 3,4, p < 0,01] e do BDI [t(49) = 5,47, p < 0,001] após a CB (Tabela 2). Quanto à distribuição das participantes de acordo com os níveis de sintomas de ansiedade, foi verificado que, antes do procedimento cirúrgico, 50% (n = 25) apresentavam nível mínimo de sintomas; 32% (n = 16), nível leve; 16% (n = 6), nível moderado; e 2% (n = 1), nível grave. Após o procedimento cirúrgico, 72% (n = 36) apresentaram nível mínimo; 22% (n = 11), nível leve; 4% (n = 2), nível moderado; e 2% (n = 1), nível grave. Quanto à porcentagem das pacientes em relação aos níveis de sintomas de depressão, foi verificado que, no período pré-operatório, 40% (n = 20) apresentavam um nível mínimo de sintomas; 32% (n = 16), nível leve; 26% (n = 13), nível moderado; e apenas 2% (n = 1), nível grave. Já quatro meses após a realização cirúrgica, 84% (n = 42) dessas pacientes estavam com nível mínimo; 12% (n = 6), com nível leve; e 4% (n = 2), com nível moderado.
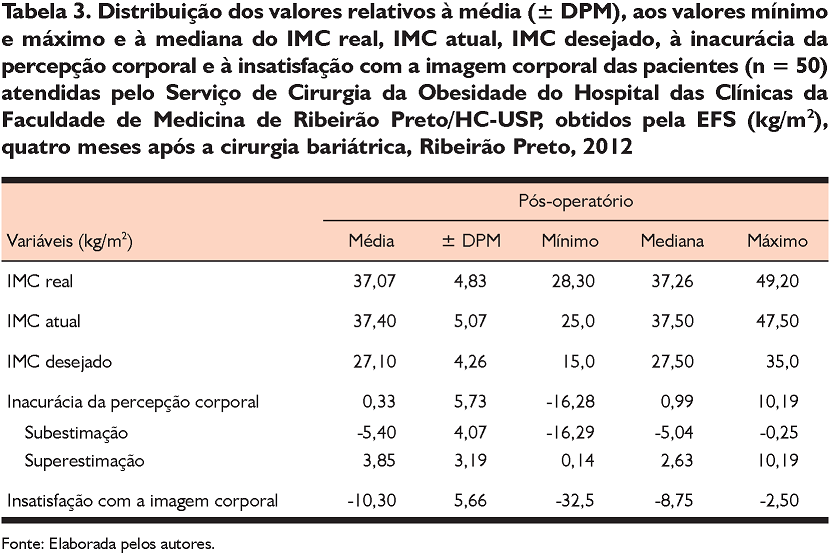
Os dados da EFS coletados quatro meses após a cirurgia mostraram que todas as participantes apresentaram inacurácia da percepção corporal, das quais 62% (n = 31) superestimaram em média 3,9 kg/m2 (± 3,2) o seu tamanho corporal real, enquanto outras 38% (n = 19) subestimaram e se percebiam em média com um IMC de 5,4 kg/m2 (± 4,1) a menos do que realmente possuíam. Os dados também revelaram que 100% das participantes estavam insatisfeitas com a própria imagem e gostariam de possuir (IMC desejado) em média 10,3 kg/m2 (± 5,7) a menos do que pensavam ter (IMC atual) (Tabela 3).
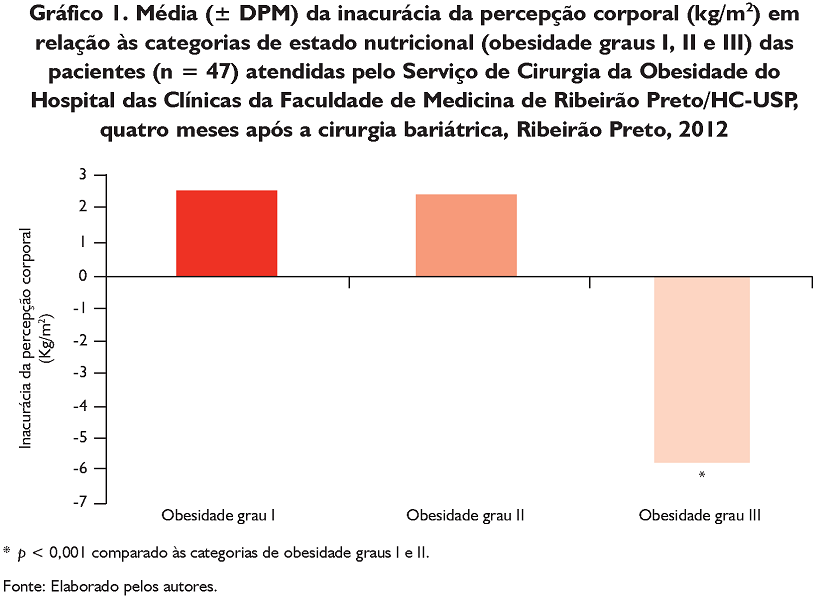
Foi ainda observada diferença estatística na análise de variação entre as categorias do EN e a inacurácia da percepção corporal [F(2,44) = 15,3; p < 0,001]. Constatou-se que, em relação às participantes com obesidade graus I e II, aquelas com obesidade grau III subestimaram seu tamanho corporal real (-5,7 kg/m2 ± 5,2) (Figura 1). A categoria sobrepeso foi excluída dessa análise em decorrência do baixo número de indivíduos (n = 3).
Foi ainda observada diferença estatística na análise de variação entre as categorias do EN e a inacurácia da percepção corporal [F(2,44) = 15,3; p < 0,001]. Constatou-se que, em relação às participantes com obesidade graus I e II, aquelas com obesidade grau III subestimaram seu tamanho corporal real (-5,7 kg/m2 ± 5,2) (Figura 1). A categoria sobrepeso foi excluída dessa análise em decorrência do baixo número de indivíduos (n = 3).
Discussão
Todos os participantes do presente estudo eram do sexo feminino, corroborando pesquisas realizadas em outros contextos socioculturais que apontam que as mulheres correspondem à maioria dos pacientes submetidos ao procedimento cirúrgico (Harbottle, 2011). Essa maior prevalência pode ser justificada por uma questão social que envolve os padrões de beleza com a valorização da magreza exercendo influências para a busca por perda de peso. Além disso, as mulheres são mais preocupadas com a solução de problemas de saúde em comparação aos homens (Nishiyama et al., 2007).
Em relação aos dados antropométricos, no período pós-cirúrgico, foi verificada uma diminuição na média ponderal de 24,4% das mulheres avaliadas, e consequentemente do IMC, e melhora das patologias associadas à obesidade. A perda de peso observada é considerada adequada, já que, do terceiro ao sexto mês após a cirurgia, ela pode variar de 17% a 25% (Pereira, Arasaki, Grande, & Lourenço, 2007). Todas as participantes do presente estudo foram submetidas à derivação gástrica em Y-de-Roux (cirurgia de Fobi-Capella), considerada atualmente como "padrão ouro" para o tratamento da obesidade mórbida por promover a redução de até 70% do excesso de peso e melhora das comorbidades associadas à obesidade em curto e longo prazos (Buchwald et al., 2004).
No que se refere à avaliação dos níveis dos sintomas de ansiedade e depressão, os dados do BAI e BDI, nos períodos pré e pós-operatório, apontaram o predomínio dos níveis mínimo e leve, ainda que, após a cirurgia, as participantes apresentassem escores médios significantemente inferiores com consequente melhora dos sintomas, corroborando dados de outras pesquisas em que níveis semelhantes foram encontrados (Friedman, Reichmann, Costanzo, & Musante, 2002; Van Hout, Verschure, & Van Heck, 2008). Diante dos resultados encontrados, sugere-se que a redução da sintomatologia observada pode estar associada à redução drástica de peso e das patologias associadas, o que também é evidenciado em outros achados (Dixon et al., 2003; Sarwer et al., 2005).
Apesar da perda ponderal e melhora dos sintomas de ansiedade e depressão após o procedimento cirúrgico, as participantes do presente estudo apresentaram distúrbios da IC. Os dados obtidos pela EFS revelaram que todas as entrevistadas estavam insatisfeitas com a própria imagem e gostariam de pesar menos, com destaque para uma participante que desejava ter 32,5 kg/m2 a menos que seu tamanho corporal atual. Esses dados não encontram ressonância em outros estudos que apotam que, após a CB, são observados menores níveis de insatisfação com a IC em decorrência da perda de peso e melhora na qualidade de vida (Sarwer et al., 2010; Song et al., 2006). Contudo, quatro meses após o tratamento, a maioria das mulheres estudadas ainda apresentava obesidade, o que pode justificar o desejo de diminuir a silhueta, já que ainda não se enquadravam nos padrões culturais de magreza valorizados atualmente.
Já em relação à percepção corporal, foi verificado que a maioria das avaliadas superestimou o seu tamanho corporal real, enquanto as demais subestimaram à medida que houve um aumento de peso, o que ficou mais evidente nas mulheres com obesidade grau III. A superestimação observada pode estar associada a uma dificuldade ou incapacidade da mulher obesa em aceitar o seu corpo real por não se encaixar nos padrões estéticos atuais (Secchi, Camargo, & Bertoldo, 2009). Além disso, é importante considerar que a maioria das participantes apresentou incidência de obesidade durante a infância. De acordo com Segal, Cardeal e Cordás (2002), a preocupação com a IC será tanto maior quanto mais antiga for a obesidade, e os adultos obesos têm chance até três vezes maior do que os não obesos de superestimar o próprio tamanho corporal, especialmente se, na infância, tiveram experiências relacionadas ao peso.
No que diz respeito à subestimação corporal, resultados semelhantes aos do presente estudo também já foram observados (Rezende, 2011; Valtolina, 1998). A IC consiste em um constructo complexo e mutável; isso sugere que a rápida perda de peso observada nas participantes do presente estudo possa ter provocado transformações na IC, com diminuição da capacidade para estimar o tamanho do próprio corpo, levando à subestimação (Valtolina, 1998). Além disso, mulheres obesas são alvo de estigma social, já que suas habilidades e qualidades são depreciadas. Nesse sentido, ter um corpo magro simboliza competência, sucesso, controle e atrativos sexuais, enquanto o excesso de peso representa preguiça, ausência de autocontrole e de força de vontade. Esse fator pode gerar sofrimento psicológico em nível consciente ou inconsciente, levando à subestimação das medidas corporais como mecanismo de defesa. Dessa forma, a subestimação corporal pode ser uma negação do próprio estado nutricional (Madrigal et al., 2000).
Pesquisas demonstram que mais de um terço dos obesos, principalmente mulheres, mesmo após drástica redução no peso, não percebem uma melhora significativa de sua IC, o que, se não for adequadamente diagnosticado e abordado, pode acarretar em desistência ou críticas aos tratamentos, por não atingir a melhora idealizada pelo paciente (Cordás, 2002). Além disso, distúrbios da autoimagem podem levar à adoção de um comportamento alimentar inadequado após o procedimento cirúrgico, podendo acarretar complicações graves como vômitos, carências nutricionais e até mesmo risco de morte.
Referências
Diante dos resultados observados no presente estudo, sugere-se que a perda de peso possa ter contribuído para a melhora das doenças associadas ao excesso de peso, bem como para a diminuição dos sintomas de ansiedade e depressão após a CB. Contudo, os mecanismos envolvidos na ocorrência dessas sintomatologias são complexos, justificando a necessidade de pesquisas que avaliem essas variáveis em longo prazo (no mínimo dois anos de seguimento pós-cirúrgico). É importante considerar que, após a cirurgia, o indivíduo passa por um período definido como "lua de mel", no qual a perda de peso funciona como um reforço positivo, ocasionando uma melhora no funcionamento psicológico, sendo observada uma diminuição do sofrimento anterior devido à exclusão social ocasionado pela obesidade. Entretanto, essa fase vai aos poucos terminando, podendo surgir novos sentimentos, como angústia, vazio, sensação de tédio e vontade de "beliscar" alguma coisa a todo o tempo. O indivíduo começa a questionar e a enfrentar sua nova realidade, não percebida anteriormente em decorrência da obesidade, que escondia seus conflitos, sonhos e ideais (Magdaleno, 2011).
Além disso, é importante ressaltar que resultados positivos não foram observados em relação à IC, uma vez que as participantes apresentaram uma avaliação negativa em relação à própria imagem, o que pode levar a uma piora do prognóstico, comprometendo o sucesso do tratamento. Após a perda de peso, o sujeito apresenta flacidez cutânea em várias regiões do corpo (abdômen, mamas, braços, coxas e glúteos), o que pode revelar a aparência de obesidade residual, além de limitações funcionais para deambulação, higiene pessoal e atividade sexual. Esses fatores podem contribuir para a ocorrência de distúrbios da IC, levando posteriormente à realização de cirurgias plásticas (Nishiyama et al., 2007). Dessa forma, torna-se pertinente aprofundar e contextualizar as representações e interpretações relativas ao corpo nesses indivíduos, para realização de uma adequada intervenção por parte dos profissionais da saúde.
Referências
Anderson, L. A., Eyler, A. A., Galuska, D. A., Brown, D. R., & Brownson, R. C. (2002). Relationship of satisfaction with body size and trying to lose weight in a national survey of overweight and obese women aged 40 and older, United States. Preventive Medicine, 35(4), 390-396. [ Links ]
Buchwald, H., Avidor, Y., Braunwald, E., Jensen, M. D., Pories, W., Fahrbach, K., & Schoelles, K. A. (2004). Bariatric surgery: systematic review and metanalysis. The Journal of the American Medical Association, 292(14), 1724-1737. [ Links ]
Cordás, T. A. (2002). Participação do psiquiatra e do psicólogo na fase perioperatória: a participação do psiquiatra. In A. B. Garrido Junior (Ed.). Cirurgia da obesidade (pp. 71-74). São Paulo: Atheneu. [ Links ]
Cordás, T. A., & Ascecio, R. F. R. (2006). Tratamento comportamental da obesidade. Einstein, 4(1), 44-48. [ Links ]
Cunha, J. A. (2001). Manual da versão em português das escalas Beck (pp. 1-172). São Paulo: Casa do Psicólogo. [ Links ]
Dixon, J. B., Dixon, M. E., & O'Brien, P. E. (2003). Depression in association with severe obesity: changes with weight loss. Archives of Internal Medicine, 163(17), 2058-2065. [ Links ]
Fandiño, J. N., & Apolinário, J. C. (2006). Avaliação psiquiátrica da cirurgia bariátrica. In M. A. Nunes, J. C. Appolinário, A. L. Galvão & W. Coutinho (Eds.). Transtornos alimentares e obesidade (pp. 365-354). Porto Alegre: Artmed. [ Links ]
Franques, A. R. M., & Arenales-Loli, M. S. A. (2011). Novos corpos, novas realidades: reflexões sobre o pós-operatório da cirurgia da obesidade. São Paulo: Vetor. [ Links ]
Friedman, K. E., Reichmann, S. M., Costanzo, P. R., & Musante, G. J. (2002). Body image partially mediates the relationship between obesity and psychological distress. Obesity Research, 10(1), 33-41. [ Links ]
Gardner, R. M., & Brown, D. L. (2010). Body image assessment: a review of figural drawing scales. Personality an Individual Differences, 48(2), 107-111. [ Links ]
Harbottle, L. (2011). Audit of nutritional and dietary outcomes of bariatric surgery patients. Obesity Reviews, 12(3), 198-204. [ Links ]
Instituto Brasileiro de Geografia e Estatística (2010). Pesquisa de Orçamentos Familiares (2008-2009). Recuperado em 1° dezembro, 2010, de http://www.ibge.gov.br/home/presidencia/noticias. [ Links ]
Kakeshita, I. S., Silva, A. I. P., Zanatta, S. D., & Almeida, S. S. (2009). Construção e fidedignidade teste-reteste de escalas de silhuetas brasileiras para adultos e crianças. Psicologia: Teoria e Pesquisa, 25(2), 263-270. [ Links ]
Madrigal, H., Sanchez-Villegas, A., Martinez-González, M. A., Kearney, J., Gibney, M. J., Irala, J., & Martínez, J. A. (2000). Underestimation of body mass index through perceived body image as compared to self-reported body mass index in the European Union. Public Health, 114(6), 468-473. [ Links ]
Magdaleno, R., Junior (2011). Pós-operatório da cirurgia bariátrica: repercursões emocionais. In A. R. M. Franques & M. S. Orenales-Loli (Eds.). Novos corpos, novas realidades: reflexões sobre o pós-operatório da cirurgia da obesidade (p. 109-134). São Paulo: Vetor. [ Links ]
Magdaleno, R., Junior, Chaim, E. A., & Turato, E. R. (2009). Características psicológicas de pacientes submetidos à cirurgia bariátrica. Revista de Psiquiatria do Rio Grande do Sul, 31(1), 73-78. [ Links ]
Nishiyama, M. F., Carvalho, M. D. B., Pelloso, S. M., Nakamura, R. K. C., Peralta, R. M., & Marujo, F. M. P. S. (2007). Avaliação do nível de conhecimento e aderência da conduta nutricional em pacientes submetidos e candidatos à cirurgia bariátrica. Arquivos de Ciências da Saúde da Unipar, 11(2), 89-98. [ Links ]
Pereira, M. A. G., Aarasaki, C. H., Grande, J. C. J., & Lourenço, L. G. (2007). Terapia nutricional na cirurgia bariátrica. In S. M. C. S. Silva & J. D. P. Mura (Eds.). Tratado de alimentação, nutrição e dietoterapia (pp. 711-723). São Paulo: Roca. [ Links ]
Rezende, F. F. (2011). Percepção da imagem corporal, resiliência e estratégias de coping em pacientes submetidos à cirurgia bariátrica. Dissertação de mestrado, Universidade de São Paulo, Ribeirão Preto, SP, Brasil. [ Links ]
Sarwer, D. B., Thompson, J. K., & Cash, T. F. (2005). Body image and obesity in ddulthood. Psychiatric Clinics of North America, 28, 69-87. [ Links ]
Sarwer, D. B., Wadden, T. A., Moore, R. H., Eisenberg, M. H., Raper, S. E., & Williams, N. N. (2010). Changes in quality of life and body image after gastric bypass surgery. Surgery, 6(6), 651-654. [ Links ]
Secchi, K., Camargo, B. V., & Bertoldo, R. B. (2009). Percepção da imagem corporal e representações sociais do corpo. Psicologia: Teoria e Pesquisa, 25(2), 229-236. [ Links ]
Segal, A., Cardeal, M. V., & Cordás, T. A. (2002). Aspectos psicossociais e psiquiátricos da obesidade. Revista de Psiquiatria Clínica, 29(2), 81-89. [ Links ]
Sociedade Brasileira de Cirurgia Bariátrica e Metabólica (2011). Evolução da cirurgia bariátrica e metabólica no Brasil. Recuperado em 10 agosto, 2011, de http://www.sbcb.org.br/. [ Links ]
Song, A. Y., Rubin, J. P., Thomas, V., Dudas, J. R., Kacey, G. M., & Fernstrom, M. H. (2006). Body image and quality of life in post massive weight loss body contouring patients. Obesity, 14(9), 1626-1636. [ Links ]
Valtolina, G. (1998). Body-size estimation by obese subjects. Perceptual and Motor Skills, 86, 1363-1374. [ Links ]
Van Hout, G. C. M., Verschure, S. K. M., & Van Heck, G. L. (2008). Psychosocial predictors of success following bariatric surgery. Obesity Surgery, 15(4), 552-560. [ Links ]
World Health Organization (2000). Obesity: preventing and managing the global epidemic. Report of a WHO consultation on obesity. Geneva: WHO. Recuperado em 5 dezembro, 2010, de http://libdoc.who.int/trs/WHO_TRS_894.pdf. [ Links ]
 Endereço para correspondência:
Endereço para correspondência:
Sebastião Sousa Almeida
Faculdade de Filosofia, Ciências e Letras da Universidade de São Paulo, Laboratório de Nutrição e Comportamento
Avenida Bandeirantes, 3.900, Monte Alegre
Ribeirão Preto – SP – Brasil. CEP: 14040-906
E-mail: sebasalm@usp.br
Submissão: 8.1.2013
Aceitação: 31.7.2014