Serviços Personalizados
artigo
Indicadores
Compartilhar
Psicologia Hospitalar
versão On-line ISSN 2175-3547
Psicol. hosp. (São Paulo) v.4 n.1 São Paulo jan. 2006
ARTIGOS ORIGINAIS
Crenças relacionadas ao processo de adoecimento e cura em mulheres mastectomizadas: um estudo psicanalítico
Beliefs related to a process of sickness and cure in women with mastectomy: a psychoanalytic study
Rosa Carla de Mendonça Melo LôboI,II,1; Niraldo de Oliveira Santos I,2; Gilvan Dourado II,3; Mara Cristina Sousa de Lucia II,4
I Santa Casa de Misericórdia de Maceió - SCMM - Brasil
IIFaculdade de Medicina - Universidade de São Paulo - Brasil
RESUMO
Cada sujeito estabelece uma forma bem particular de lidar com as questões referentes à sua saúde e ao seu corpo. Assim, independente dos diagnósticos médicos, a felicidade de cada sujeito está relacionada às suas crenças individuais. Compreendemos, portanto, a necessidade de se estudar tais crenças em mulheres mastectomizadas em tratamento no Centro de Oncologia da Santa Casa de Misericórdia de Maceió. Das 25 mulheres incluídas nesse estudo, 88% estavam bem informadas quanto ao seu problema de saúde; constatamos que 16% das pacientes construíram uma crença pessoal sobre a causa de sua doença. A religiosidade mostrou-se muito presente, assim como as questões psíquicas manifestando-se no corpo. Partindo desses dados, observamos que as crenças surgem como refúgios psíquicos para aplacar as angústias causadas com o adoecimento.
Palavras-chave: Psicologia hospitalar, Crenças, Câncer de mama.
ABSTRACT
Each individual establishes a rather particular way of dealing with health and body issues. Thus, independent of medical diagnostics, each individual’s happiness is related to his or her individual beliefs. We understand, therefore, the necessity of studying such beliefs in women with mastectomy under treatment in the Oncological Center of the Santa Casa de Misericórdia de Maceió Hospital. Of the 25 women included in this study, 88% were well informed insofar as their health problem was concerned. It was found out, though, that 16% of the patients had developed their own personal beliefs about the cause of their disease. A spiritual belief was quite present, and psychic issues manifested themselves through the body. With this data in mind, we observed that beliefs come about as psychic reserves to smooth over anguish caused by disease.
Keywords: Hospital psychology, Beliefs, Breast cancer .
INTRODUÇÃO
Há indícios de que cerca de 3500 a.C. o Câncer já tivera sido descoberto, pois escritos em papiros egípcios, babilônicos e indianos foram encontrados descrevendo a doença.
A palavra Câncer, do grego Karkinos (caranguejo), é o nome genérico para designar neoplasias malignas. O crescimento da célula cancerígena é desordenado e descontrolado, compromete todo organismo, desequilibrando-o funcionalmente, fazendo surgir sintomas, morbidade e, por vezes, mortalidade.
Deve-se ao pai da Medicina, Hipócrates, a noção de se buscar a resposta para as doenças numa razão e na observação da natureza em detrimento das explicações sobrenaturais.
A idéia principal atribuía a saúde a um equilíbrio entre os fluidos orgânicos, os quatro
"humores": o sangue, associado à vida, a fleuma e a bile amarela, presentes em alguns
estados mórbidos, e a bile negra ou melancólica, que aparecia nos vômitos e excreções.
(Zecchin, 2004, p.54).
A crença na antiguidade era que o Câncer resultava de um desequilíbrio humoral, um excesso de bile negra ou melancólica. Já no final do século XVII, quando do conhecimento do Sistema Linfático, passou-se a atribuir o Câncer a diversos distúrbios da linfa. Época marcada pelo medo e preconceito, pois os possíveis portadores da doença eram afastados da sociedade, acreditando-se que o "mal" pudesse ser contagioso e, assim, por vezes os pacientes não eram aceitos nem em hospitais.
A partir do século XVIII compreende-se o Câncer como uma doença que atinge a um determinado tecido do organismo, mesmo podendo-se estender a outros órgãos através do sangue e da linfa. Inicia-se aí o conceito de metástase ou, do grego, mudança de lugar.
Durante o século XX, com o avanço da ciência e evolução dos conceitos e estudos em microbiologia e mecanismos das infecções, o Câncer permaneceu como uma doença temida e um "grande mal absoluto", no qual os que padeciam dele estavam sentenciados à morte. Como resultado social deste "mal", a doença passava a ser ocultada por vergonha e temores, possivelmente da exclusão.
O imaginário popular associa o câncer, aos sexualmente reprimidos, incapazes de expressar
suas emoções. É a doença dos que renunciaram à esperança e aos prazeres; é a doença dos
perdedores e dos que merecem punição. (Zecchin, 2004, p.55).
Apesar de avanços e investimentos serem bastante altos em oncologia, ciência que estuda e trata do Câncer, a doença é considerada como a segunda maior causa mortis em nosso país, perdendo apenas para as doenças cardiovasculares. (INCA, 2005).
A resposta para o que causa o Câncer não se encontra ainda definida. Considera-se que compreende uma série de influências de fatores externos ambientais, que agem direta ou indiretamente em modificações no componente genético das células. As alterações genéticas podem ser hereditárias e os tumores de determinadas famílias transmitidos de geração a geração. Portanto, é correto afirmar que todo Câncer é originado por modificações nos genes, podendo estas serem herdadas ou adquiridas ao longo da vida, em genes que controlam o crescimento celular. (Cotait, 2000).
O tratamento do Câncer é tão antigo quanto a Medicina e a cirurgia. A quimioterapia das neoplasias tem suas origens há mais de 1500 anos e, no período da Renascença, muitas combinações terapêuticas utilizavam metais com benefícios importantes, não sob a via sistêmica, mas muito mais topicamente em tumores cutâneos. Na atualidade, as principais formas de tratamento oncológico são: tratamento clínico, cirúrgico, radioterápico e quimioterápico.
Sendo um dos mais temidos pela população feminina, o Câncer de mama traz em sua história registros que comprovam que em 2002 ocorreram 9004 mortes decorrentes deste Câncer e 5834 em mulheres numa faixa etária entre 40 e 69 anos de idade. No ano de 2003, o Câncer de mama foi o segundo mais incidente entre as mulheres e o terceiro nos dois sexos combinados, sendo responsável por 41610 novos casos e 9335 óbitos. O Câncer de mama não cutâneo é o mais comum no nosso país, e nos Estados Unidos está como o segundo mais comum, existindo um caso masculino para cada 100 a 200 femininos. (INCA,2005).
Segundo dados do Ministério da Saúde, no nordeste do Brasil, a incidência do Câncer de mama foi estimada, para o ano de 2005, em 7090 novos casos, perdendo apenas para o Câncer de pele não melanoma. Em Alagoas, a taxa estimada de novos casos de Câncer de mama para o ano de 2005 foi de 18,67 casos para cada 100.000 mulheres alagoanas. (INCA, 2005).
Os sintomas do Câncer de mama vão desde a percepção de tumoração ou nódulo no seio ou axila, acompanhado ou não de dor, até a presença de abaulamentos e retração mamária com aspecto de casca de laranja.
Entre os fatores de risco, destaca-se a história familiar, principalmente quando da existência de parentes de primeiro grau (mãe ou irmã) acometidas antes dos 50 anos de idade. O fator idade também tem sua relevância como risco, tendo em vista que, com o aumento da idade, aumenta a sua incidência. Quando a menarca (primeira menstruação) ocorre precocemente, a menopausa tardia (instalada após 50 anos), a ocorrência da primeira gestação após os 30 anos e a nuliparidade (não ter filhos) constituem também fatores de risco para o Câncer mamário. (INCA, julho/2005).
A detecção precoce consiste na realização do exame clínico das mamas e na realização da mamografia. Hoje existe o Consenso para o Controle do Câncer de mama, e o Instituto Nacional do Câncer (INCA) não tem estimulado o auto-exame das mamas como estratégia isolada na detecção precoce do Câncer de mama, em razão de estudos realizados comprovarem a não eficiência para o rastreamento e a não contribuição para a redução da mortalidade pela doença. O exame deve ser realizado por um médico ou enfermeiro treinado para identificar alterações nas mamas e, se necessário, solicitar a mamografia.
Sabemos que a questão do toque ao corpo para várias mulheres parece implicar questões religiosas e culturais muito fortes e, desde já, nos faz pensar o tipo de relação que elas estabelecem com o seu corpo.
Os dados apresentados já justificam os temores da população feminina frente à doença, porém, não bastassem a alta incidência, pesquisas feitas ao longo de mais de vinte anos evidenciam o impacto psicológico do câncer de mama e do seu tratamento na sexualidade e na imagem corporal dessas mulheres.
Pensar na mastectomia, cirurgia mutiladora, é lembrar de toda agressão à imagem e ao esquema corporal, nos aspectos simbólicos que a cirurgia desperta, remetendo ao que podemos chamar de uma ferida narcísica.
Gimenes et al. (citado por Duarte, 2003) referem que a maior preocupação da mulher e sua família após o diagnóstico confirmado de câncer de mama são com a sobrevivência, com a condição financeira para realizar o tratamento, seguido do medo da mutilação e o desfiguramento e sua conseqüente repercussão na vida sexual da mulher.
Dolto (2001) refere que o esquema corporal se cruza com a imagem do corpo, e esta é a memória inconsciente do vivido relacional; é atual, dinâmica e é narcísica e inter-relacional. Assim, para Dolto (2001), o esquema corporal é universal e caracteriza o indivíduo como ser da mesma espécie. A imagem corporal é única, singular, própria de cada um.
Sobre a cirurgia mutiladora, Zecchin (2004, p.96) nos diz: "[...] independente do órgão em questão irá, a partir do corpo orgânico, despertar o corpo erógeno, o corpo pulsional e o corpo relacional. O que nos induz a pensar que o corte cirúrgico é também um corte no ‘si mesmo’ do sujeito."
O diagnóstico de Câncer de mama remete a fatores mórbidos, culturalmente construídos, e a mama traz o representante do ser feminino, da maternidade, da mulher.
Para a psicanálise, a primeira relação de objeto é com o seio materno. A partir desta primeira relação de objeto é que irão se estabelecer as outras relações com o meio externo e interno.
O que ocorre, portanto, com essas mulheres ao receberem um diagnóstico tão temido e assustador?
Compreendemos que cada sujeito estabelecerá uma relação diferenciada quando tal acometimento surge em sua vida, e que essas formas bem particulares de enfrentamento dizem respeito a uma série de fatores culturais, sociais, psicológicos e religiosos nos quais estão inseridos.
Del Volgo (1998) destaca que a doença surgia para os egípcios como um mal e a saúde como um bem. Assim, saúde e doença apresentavam características de manifestações Divinas ou, ainda, aparições Supremas. A autora nos lembra que, na medicina Greco-romana, a doença era considerada como a conseqüência de um desequilíbrio natural, ético e estético e a saúde teria como seu equivalente a felicidade.
Bariety et al. (citado por Del Volgo, 1998) dividem a medicina em dois grandes períodos, a do século XIX, que se confunde com a da humanidade, e a segunda (século XX), de grandes produções científicas que permitiram a desmistificação do conceito de doença e dessocialização do conceito de saúde. No entanto, estas produções retiraram toda subjetividade existente no tratamento e na doença. É o modelo médico imperando o saber do corpo, anulando a fala, a linguagem e o simbólico.
Quando o poder e o saber médico falham com respeito a sua promessa ou expectativa, ocorre
novamente o retorno aos terrores imaginários, aos mitos e às ficções, às práticas mágicas, a
esse originário sagrado da medicina que constitui a própria arqueologia do discurso (Del
Volgo, 1998, p. 34).
A clínica tem nos apresentado importante participação do saber popular, sua representação de saúde /doença, e o uso da nomeada medicina popular ou métodos alternativos influenciando no tratamento dessas pacientes.
Haja vista que toda crença individual sobre sua própria saúde possui no indivíduo uma relação direta com o grau de sua felicidade, muito mais que os indicadores de saúde podem atestar (Gianetti, 2002), a investigação e compreensão destas são de relevante importância para as questões referentes ao autocuidado e adesão ao tratamento.
Segundo Diniz (2004), uma crença se origina a partir de uma sintonia entre o sujeito e o meio em que está inserido, que, se relacionando aos seus estados mentais, levam a uma ação (involuntárias e inconscientes); estas são possíveis de serem interpretadas a partir da análise da expressão do sujeito. As crenças orientam toda ação individual e coletiva, e vale salientar que nelas estão envolvidos a relação com a verdade (dimensão epistêmica) e o aspecto "volitivo".
Para tanto, podemos pensar em intervir no sistema de crenças quando estas interferem na saúde, pois, baseado no que Diniz (2004) nos apresenta, o indivíduo pode transformar seus hábitos em regras de ação (aceitação - elemento de dúvida) e, sendo assim, apesar de não estarmos seguros de nossas crenças, somos responsáveis por nossas aceitações. Partindo desta premissa, Diniz (2004) distingue crenças, que são involuntárias, de aceitação, que é voluntária.
Sendo assim, Almeida et al. (2001), estudando mulheres com câncer de mama, constataram que as crenças presentes nas pacientes foram responsáveis pelo afastamento delas em relação às pessoas do seu convívio social.
Essa atitude parece fruto de um processo interpretativo, baseados nos seus conceitos e nos
dos outros sobre a doença, que deliberadamente escondem informações sobre sua identidade
social verdadeira, quer recebendo ou aceitando um tratamento baseado em falsas suposições
a respeito (Almeida, et al. 2001, p.67).
Segundo as autoras, a manipulação da "informação oculta que desacredita o eu" (2001, p. 67), ou seja, o encobrimento da doença, foi evidenciada no enfrentamento da situação vivida pelas mulheres estudadas.
Diante do exposto, justifica-se, portanto, pesquisar as crenças das mulheres mastectomizadas relacionadas ao adoecer, ao tratamento e à cura, visando analisar o repertório de informações destas, bem como as principais dificuldades inerentes.
MÉTODO
Trata-se de estudo clínico transversal. A participação foi voluntária e a amostragem constituída por meio de uma técnica não probabilística (amostragem intencional por conveniência). O estudo foi realizado com pacientes mastectomizadas em tratamento no Centro de Oncologia da Santa Casa de Misericórdia de Maceió. A amostra foi constituída de 25 sujeitos, do sexo feminino, que concordaram em participar do estudo.
Todas as pacientes que preenchiam os critérios do estudo foram convidadas a participar dele, até que se fosse preenchido o número previsto de participantes na condição clínica, de maneira seqüencial, com o intuito de minimizar o viés do desenho do estudo. A coleta dos dados foi feita por meio de entrevistas semi-dirigidas (Anexo A), sendo utilizada, ainda, a consulta ao prontuário da paciente para obtenção de dados referentes ao diagnóstico médico.
Foram excluídas do estudo pacientes com diagnóstico prévio de psicose ou demência, diagnóstico atual de delirium ou rebaixamento de consciência, ou ainda aquelas que, uma vez iniciada a entrevista, se mostraram incapazes de responder às perguntas formuladas.
As informações coletadas por meio da entrevista foram categorizadas por tipo de conteúdo, atribuindo-se codificação específica que possibilitasse seu lançamento em programa informatizado. A freqüência de cada tipo de conteúdo foi verificada. Os dados coletados foram analisados quantitativa e qualitativamente, buscando-se avaliar as crenças relacionadas ao processo de adoecimento e cura nas pacientes pesquisadas.
RESULTADOS
Na apresentação dos resultados, optamos por inserir dados quantitativos para a facilitação da freqüência das respostas obtidas na pesquisa, associados a trechos dos comentários proferidos pelas pacientes durante a realização da entrevista semi-dirigida. A categorização das respostas facilitou a apresentação dos dados sobre as crenças referentes ao processo de adoecimento e cura nas mulheres investigadas. Para tanto, iniciaremos apresentando alguns dados referentes à caracterização da amostra.
Das pacientes incluídas neste estudo, 60% estavam inseridas na faixa etária de 26 a 50 anos; 36% delas referiram ter concluído o ensino fundamental completo; quanto ao estado civil, 56% eram casadas. Do total de entrevistadas, 64% eram "aposentadas/ pensionistas" ou "do lar". Destas mulheres, 68% eram católicas, 28% evangélicas e 76% afirmaram ser praticantes de sua religião.
Destacamos que quase a totalidade da amostra (88%) vivia com renda pessoal abaixo de 3 salários mínimos (SM). A renda familiar que prevaleceu neste estudo foi de 1 a 2 SM (48%), e em 40% das investigadas, apenas 1 pessoa contribuía com a renda familiar.
Ao investigarmos o grau de informação das pacientes sobre o diagnóstico, encontramos, em 84% das mastectomizadas, resposta correspondente ao seu diagnóstico, ou seja, diziam tratar do câncer de mama, porém, 16% apresentaram respostas eufemistas ou comentários evasivos, como demonstra a fala de uma das pacientes: "Venho aqui tratar de uma inflamaçãozinha que deu no meu peito" (MMS, 51 anos).
Quando questionadas quanto ao tempo em que apresentavam o problema, 48% das mulheres responderam de 1 a 3 anos, seguido do período de 4 a 7 anos (40%). No entanto, quanto ao início do tratamento no Centro de Oncologia da Santa Casa de Misericórdia de Maceió (COSCMM), 88% tinham iniciado há mais de 4 anos.
A opinião de 32% das mastectomizadas sobre o que causou o problema de saúde contemplou fatores associados (fatores hereditários, o cigarro, a bebida e reposição hormonal); acreditaram que o fator psicológico/estresse contribuiu (28%). Porém, 16% produziram uma crença pessoal relacionada ao surgimento do câncer, conforme observado no trecho a seguir: "Quando (eu) era casada levava muita pancada neste peito de meu marido". (LPF, 59 anos).
Foi com uma resposta evasiva ou comentário eufemista como: "landra, espinhazinha ou carocinho", que 28% das mulheres responderam que imaginaram ser o seu problema de saúde quando ele começou; outras 28% afirmaram saber, desde o início, que se tratava de um câncer de mama; 20% construíram uma crença pessoal relacionada ao início da doença, como, por exemplo, podemos citar que uma das pacientes acreditava ser "resto de leite materno".
Quando investigadas sobre como lidaram com o diagnóstico, 32% disseram ter tido uma reação de enfrentamento ("O chão se abriu, tomei um choque com o resultado da biópsia, mas disse a mim mesma que não ia me abalar com essa doença". MES, 55 anos; outras (32%) relataram ter apresentado uma reação de angústia ("nervosa, assustada"); 28% buscaram a religião e 4% negaram seu diagnóstico.
Ao perguntarmos sobre o que as pacientes achavam que fazia piorarem ou aparecerem os sintomas de seu problema de saúde, boa parte das respostas obtidas (48%) diziam respeito a fatores psicológicos e/ou ao estresse vividos por essas mulheres. Como pode ser observado no comentário que segue: "Toda vez que me aperreio com meus filhos o peito pinica (CGP, 52 anos)". A alimentação e o auto-cuidado, assim como a produção de crenças pessoais, foram também apresentados por essas pacientes conforme apresentamos na Figura 1.

Figura 1: Distribuição dos casos conforme fatores descritos como contribuições para a piora do quadro clínico.
Numa proporção de 33%, as mulheres investigadas acreditavam que deveriam ter procurado o médico mais cedo para evitar seu problema de saúde; já 20% das pacientes responderam que poderiam ter se cuidado mais com exames preventivos; outras 20% responderam que não poderiam ter feito nada, e 13% disseram que cuidariam da parte emocional.
Ao investigarmos sobre os tratamentos alternativos usados antes de procurarem o médico, algumas negaram (48%); afirmaram terem usado chás de ervas e matos (24%) e/ou preparados naturais (32%), e 4% fizeram uso de auto-medicação.
Respostas correspondentes ao diagnóstico médico (68%) foram obtidas quando questionamos sobre os tratamentos que conheciam para o problema de saúde e, quanto aos tratamentos indicados, 88% realizaram tratamentos associados (cirurgia, radioterapia, quimioterapia e comprimidos) e 12% responderam apenas quimioterapia e radioterapia, não apontando a cirurgia como um tratamento. Porém, dos tratamentos que estavam fazendo no momento, 72% tomavam comprimidos e 16% tratamentos associados.
A resposta "cura" foi dada por mais da metade (56%) das mastectomizadas ao serem questionadas para que eram os tratamentos que elas estavam fazendo; outras acreditavam que serviam para prevenir as recidivas (32%) e, ainda, um menor número, porém significativo, para controlar os sintomas (12%), conforme podemos visualizar na Figura 2.

Figura 2: Distribuição dos casos conforme finalidade dos tratamentos médicos prescritos
Das mulheres investigadas, 52% acreditavam no tratamento que estavam fazendo, e outras (32%) apresentaram uma fé religiosa associada à sua cura; no entanto, 16% não acreditavam no seu tratamento, o que podemos exemplificar com o trecho colhido de uma das pacientes: "Não acredito não, mas tenho que fazer senão povo fica falando (MDS, 69 anos)".
Quando questionadas sobre se tinham deixado de fazer alguma coisa por motivo da doença ou tratamento, 48% das mulheres negaram; 24% referiram prejuízos nas atividades ocupacionais/profissionais e 20% prejuízos nas atividades sociais/lazer; 48% delas negaram ter existido mudança em seus relacionamentos; porém, 20% referiram terem sofrido preconceito e discriminação das pessoas e apenas 4% destacaram a qualidade das relações interpessoais.
O termo que surgiu na maioria das respostas das pacientes investigadas ao serem questionadas se acreditavam existir alguma comida ou bebida que pudesse piorar seu problema de saúde foi "comida carregada" (69%). Nesta categoria foram incluídos mariscos, crustáceos, carne de porco e peixe de couro. Foram apresentadas mais de uma resposta para cada paciente, portanto, com o propósito de apresentar um maior número de informações sobre esse dado, as respostas não foram consideradas excludentes, e os resultados obtidos podem ser visualizados na Figura 3.
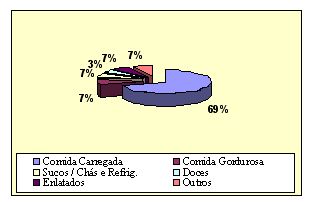
Figura 3: Distribuição dos casos conforme alimentos ou bebidas descritos como causadores de piora clínica.
A adesão ao tratamento foi o que 28% das mastectomizadas responderam que poderiam fazer para contribuir para ficarem curadas, 24% deram respostas associadas (hábitos saudáveis de alimentação e atividade física, aderir ao tratamento e buscar tranqüilidade e equilíbrio); cuidariam do estado emocional/psicológico (20%) e, além destas, 8% responderam que fariam tratamento alternativo.
Sobre "como prevenir futuros problemas de saúde", 72% das mastectomizadas responderam "aderindo às recomendações médicas/equipe de saúde", 8% "cuidando do emocional/psicológico" e 4% referiram que não poderiam fazer nada.
Por fim, perguntamos às mulheres investigadas o que recomendariam para uma pessoa que acabou de descobrir que tinha um problema semelhante ao seu; a fé religiosa e a confiança em Deus (36%); bem como ter atitudes positivas (12%) e adesão ao tratamento (8%) surgiram como orientações indicadas pelas mulheres investigadas, conforme podemos visualizar na Figura 4.

Figura 4: Distribuição dos casos conforme a descrição das recomendações a quem descobriu ter o mesmo problema.
DISCUSSÃO
De acordo com os dados obtidos com as pacientes investigadas, a ocupação "do lar" ou ainda, "pensionista/aposentada" surgiu com bastante freqüência nessa população (64%), o que nos faz inferir a respeito das condições impostas após cirurgia de tais pacientes. Como conseqüência da mastectomia e pelo grau de instrução delas, o retorno às suas atividades ocupacionais ficou comprometido, diminuindo assim a condição financeira destas mulheres.
A cirurgia impõe limitações referentes aos cuidados com o braço do lado mastectomizado. As pacientes apresentam, com freqüência, queixas de não conseguirem mais trabalhar e por não possuírem grau de instrução maior; os serviços que surgem são de esforços braçais. Esta hipótese está baseada nos dados colhidos a partir da questão sobre o que deixaram de fazer após a doença/tratamento, em que 24% das mulheres referiram atividades ocupacionais/ profissionais.
Constatamos, a partir do presente estudo, que as mastectomizadas estavam bem informadas quanto ao seu diagnóstico (84%) e, de certa maneira, também com os cuidados relativos ao seu tratamento. Por outro lado, o comentário eufemista (16%) sobre o que seria seu problema nos faz pensar na dificuldade destas mulheres em encarar as verdades sobre a sua doença.
Bion (apud Zimerman, 2001) descreve que o sujeito por vezes não pode e não quer tomar conhecimento de verdades penosas, tanto as externas quanto as internas, assim impedindo o desmascaramento, a percepção e a correlação dessas verdades intoleráveis.
Dado de relevante importância surgiu na opinião das pacientes sobre o que causou o seu problema de saúde. É significativo o número de mulheres que construíram crenças pessoais a este respeito (16%). Cabe destacarmos que essas produções devem possuir estreita relação com a história pessoal de cada uma delas. Segundo Herrmann (2001), a crença surge como uma fé, algo utilizado pelo indivíduo para sustentar suas representações de identidade e de realidade.
As mastectomizadas apontaram (28%) o psicológico/estresse (problemas conjugais, familiares, financeiros e ocupacionais) como importante causador de sua doença. Apesar de uma série de fatores associados serem apontados por um número maior das investigadas (32%), a construção de crenças pessoais a esse respeito pode demonstrar certa conexão com o fator psicológico, tendo em vista que a causa mais apontada, nestas crenças, foi que a doença teria surgido após uma "pancada".
Aspecto interessante encontramos na questão referente ao que as pacientes acreditavam que fazia piorar a doença. Mais uma vez, fatores relacionados ao psicológico/estresse foram os mais indicados e podemos destacar que o sofrimento, ressentimento e tristeza apareceram na fala dessas pacientes como sentimentos responsáveis pelo surgimento da doença.
Por hora, podemos pensar que não só as pancadas concretas podem ter ocorrido, mas, também, as mágoas e os ressentimentos, "pancadas da vida", não faladas e não elaboradas, podem ter tido a sua resposta no corpo. Cabe destacarmos que a crença pessoal "pancada" também surge no momento em que perguntamos o que as pacientes imaginavam ser o seu problema quando ele surgiu.
Zimerman (2004) enfatiza como a sabedoria popular atesta de forma intuitiva o elo existente entre o somático e o psíquico influenciando nas doenças do corpo. Para este autor, tanto a dor psíquica pode produzir uma resposta no corpo como uma dor orgânica tem sua resposta na mente.
Freud (1923) nos diz que "o ego, antes de tudo, é corporal" (p.40). Desta forma, podemos pensar que no palco-corpo essas mulheres encenaram suas feridas do ego. Por sua vez, o corpo ameaçado também se torna grande ameaça ao ego.
Constatamos, nas mulheres investigadas, certa dificuldade em nos responder se teriam feito algum tratamento antes de procurar o médico. Acreditamos que, possivelmente, o número teria sido maior nas pacientes que fizeram uso de medicação alternativa, pois, após negarem o uso, afirmavam conhecer detalhadamente alguma "receita" desses preparados.
A babosa aparece em grande parte (32%) dos preparados usados por essas mulheres e, apesar de não existir nenhuma comprovação científica para o seu uso como forma de medicamento, os profissionais de nutrição indicam suplementos nutricionais orais à base desta planta em alguns casos específicos.
Já em relação à ingestão de alimentos nomeados de "comida carregada", que, segundo as pacientes, deixam o "corpo remoso" (com feridas e inflamações), existe certa coerência nas respostas, tendo em vista que os alimentos como crustáceos e mariscos, segundo os nutricionistas, possuem uma substância denominada prostaglandina, considerada pró-inflamatória. Cabe destacar, no entanto, que os pacientes do COSCMM recebem acompanhamento nutricional e são orientados quanto aos alimentos que devem evitar.
Estudos têm comprovado o aumento da incidência do câncer em pacientes que possuem uma dieta rica em gordura. Segundo os nutricionistas, a proteína animal, em especial, possui ação considerada cancerígena.
Os profissionais de nutrição consideram mito a construção das pacientes quanto ao uso de matos e ervas em forma de chás para o tratamento do Câncer de mama. No entanto, 24% das pacientes apresentaram esta "crença popular". Para Kowalski (2002), as crenças culturais podem modelar os comportamentos e passam a ser consideradas como verdadeiras profecias.
Na presente pesquisa, encontramos um dado curioso: grande parte das mastectomizadas respondeu que não tinham deixado de fazer nada em razão da doença ou tratamento, embora, como já citado no dado referente à ocupação, como também comprovado na clínica, as pacientes apresentem significativas mudanças em várias esferas de suas vidas. Assim também como em seus relacionamentos.
Quando o corpo é ameaçado, também surge sua correspondente ameaça ao ego, e este último irá utilizar-se de todas as maneiras para defender-se das ameaças sofridas, buscando tentar manter sua integridade. A negação é, portanto, uma maneira de defesa e, neste caso, onde operam as pulsões de vida.
Neste estudo, bem como no de Almeida et al (2001), já citado neste artigo, também percebemos o afastamento das mastectomizadas em relação ao convívio social como forma de enfrentamento da doença.
Apresentamos aqui a fala de uma das pacientes: "Não sou tola, não digo a ninguém que tenho essa doença. Se olharem para mim não vão perceber a cirurgia por causa da prótese (LPFS, 59 anos)". A partir desta escuta, podemos demonstrar o temor destas mulheres frente à exclusão, preconceito, discriminação e rejeição.
Ainda sob esta hipótese, podemos nos reportar ao dado referente à resposta das pacientes em relação ao que poderiam ter feito para evitar o problema de saúde, em que (33%) afirmaram que deveriam ter procurado o médico mais cedo, corroborando a idéia de que possivelmente o medo da rejeição, humilhação e exposição à sua falta estão presentes no modo de enfrentar o tratamento e a doença para tais mulheres.
A perspectiva de cura a partir do tratamento realizado e, assim, a adesão terapêutica como forma de prevenção de futuros problemas de saúde demonstram a esperança, sustentada por uma fé religiosa que essas mulheres apresentam na clínica e foram comprovadas pela pesquisa.
Para Freud (1933) o ser humano, por natureza, vive em um estado total de dependência e desamparo. O "Pai da Psicanálise" apresenta o valor da religião para a humanidade. Assim, Freud (1926) afirma que a religião desempenha três funções: responde a questionamentos sobre a origem do homem, aplaca o medo referente às angústias da vida e estabelece normas e valores.
A proximidade com Deus parece exercer função continente para as mulheres mastectomizadas. A esperança que não se apaga, a chama viva do consolo e acolhimento da dor.
Por fim, destacamos que foi com uma resposta inquietante que algumas mastectomizadas disseram o que recomendariam para uma mulher que teria sabido, naquele momento, que tinha um problema semelhante ao seu: "Fico longe, prefiro não falar, não digo nada!" (MMS, 43 anos).
Assim, pensamos que, talvez por isso, essas mulheres falem através de seu corpo, onde, possivelmente, este vazio está próximo do não nomeado, da angústia, de um "terror sem nome".
CONCLUSÃO
Constatamos, a partir do presente estudo, que as mastectomizadas estavam bem informadas quanto ao seu diagnóstico e, de certa maneira, também com os cuidados relativos ao seu tratamento. No entanto, é significativo o número de mulheres que construíram crenças pessoais a esse respeito. Os matos, ervas e plantas foram apresentados por estas mulheres como alternativas adjuvantes no processo de tratamento e cura, porém a adesão ao tratamento médico permaneceu como estratégia segura de cura.
Verificamos que o preconceito, a discriminação e o temor à doença ainda se mostram presentes nos dias atuais e, como conseqüência disso, as pacientes escondem a doença e não procuram ajuda precocemente. Porém, detectamos que a partir da doença que atravessou ou ainda atropelou a vida das mulheres investigadas, elas puderam resgatar um olhar para si mesmas, para o corpo que se fez presente durante todo o estudo, colado e influenciado pelo psíquico.
Na realidade, podemos dizer que assistimos a um grande duelo: pulsão de vida x pulsão de morte. Se, por um lado, a pesquisa nos mostrou que algumas mulheres se desesperam diante da doença e mutilação, por outro lado, outras pacientes demonstram sua pulsão de vida e seu narcisismo, possibilitando a entrada em uma posição depressiva em que sublimam a sua dor e a sua doença.
No entanto, é na fé em Deus e na esperança de cura que essas mulheres se sustentam e nutrem a sua esperança de vida. A religiosidade esteve presente no discurso das pacientes durante toda pesquisa. Mesmo as pacientes que responderam não serem praticantes de sua religião apresentaram a importância da fé em um ser Supremo.
Por fim, diante deste estudo, observamos que a crença é como uma verdade interior, particular de cada um e, independente de ser desmistificada, pode permanecer como verdade única para o sujeito. Cabe, no entanto, aos profissionais de saúde e, principalmente, ao psicólogo hospitalar, aproximar-se dessa realidade e tentar criar estratégias de intervenção condizentes com o discurso e universo vivido por essas mulheres.
REFERÊNCIAS
Almeida, A.M. Marmede, M.V; Panobianco, M.S; Prado, M.A. S; Clapis, M.J. (2001) Construindo o significado da recorrência da doença: a experiência de mulheres com câncer de mama. Rev Latino-am Enfermagem, 9. São Paulo, 63-9. [ Links ]
Cotait, A.A. (2000) Bases da enfermagem em quimioterapia. São Paulo: Lemar. [ Links ]
Del Volgo, M. J. (1998) O instante de dizer: o mito individual do doente sobre a medicina moderna (M. Gambini, trad.) São Paulo: Escuta. [ Links ]
Diniz, A.M. (2004) Sobre essas coisas a que chamamos crenças. Lisboa: Climepsi Editores. [ Links ]
Dolto, F. (2001) A imagem inconsciente do corpo. São Paulo: Editora Perspectivas. [ Links ]
Duarte, T.P. Andrade, N.A. (2003) Enfrentando a mastectomia: análise dos relatos de mulheres mastectomizadas sobre questões ligadas à sexualidade. Estudos em Psicologia, 8 ( 1) Espírito Santo, 155-163. [ Links ]
Freud, S. (1923) O ego e o id. Obras Completas de Sigmund Freud, vol. XIX (pp. 13-89) Rio de Janeiro: Imago, 1976. [ Links ]
Freud, S. (1925/1926) Inibições, sintomas e ansiedade. Obras Completas de Sigmund Freud, vol. XX (pp. 107-207) Rio de Janeiro: Imago, 1976. [ Links ]
Freud, S. (1933/1936) Novas conferências introdutórias sobre psicanálise e outros trabalhos. Edição Standard Brasileira das obras completas de Sigmund Freud, vol. XXII (pp. 193-220) Rio de Janeiro: Imago, 1976. [ Links ]
Giannetti, E. (2002) Felicidade: diálogos sobre o bem-estar na civilização. São Paulo: Companhia das Letras. [ Links ]
Herrmann, F. ( 2001) Introdução à teoria de campos. São Paulo: Casa do Psicólogo. [ Links ]
Kowalski, I.S.G. Souza, C.P. (2003) Câncer: uma doença com representações historicamente construídas. São Paulo: Fundação Antônio Prudente. Disponível em: http: hcanc.org.br/acta/2002/acta02 21html. Acesso em 16/05/2005. Ministério da Saúde: Instituto Nacional do Câncer. Recuperado em julho 2005. Disponível em: http: www.inca.gov.br [ Links ]
Zecchin, R.N. (2004) A perda do seio. Um trabalho psicanalítico institucional com mulheres com câncer de mama. São Paulo: Casa do psicólogo: FAPESP. [ Links ]
Zimerman, D.E. (2001) Vocabulário contemporâneo de psicanálise. Porto Alegre: Artmed. [ Links ]
Zimerman, D.E. (2004) Manual de técnica psicanalítica: uma re-visão. Porto Alegre: Artmed. [ Links ]
1 Aluna do curso de especialização em Psicologia Hospitalar pelo Centro de Estudos em Psicologia da Saúde (CEPSIC) da Divisão de Psicologia do Instituto Central do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (ICHC/FMUSP). Psicóloga e Coordenadora do Serviço de Psicologia da Santa Casa de Misericórdia de Maceió (SCMM) - Brasil.
2 Psicólogo da Divisão de Psicologia do ICHC/FMUSP. Orientador da Pesquisa Multisetorial. Coordenador do Curso - Brasil.
3 Médico Cardiologista. Diretor Médico da SCMM - Brasil.
4 Diretora da Divisão de Psicologia do ICHC/FMUSP. Presidente do CEPSIC. Coordenadora do Curso - Brasil.
5 Serviço de nutrição do Centro de Oncologia da Santa Casa de Misericórdia de Maceió - Brasil.
ANEXO















