Serviços Personalizados
Journal
artigo
Indicadores
Compartilhar
SMAD. Revista eletrônica saúde mental álcool e drogas
versão On-line ISSN 1806-6976
SMAD, Rev. Eletrônica Saúde Mental Álcool Drog. (Ed. port.) v.3 n.1 Ribeirão Preto fev. 2007
ARTIGO ORIGINAL
O conhecimento produzido em saúde mental e sua aplicação nos serviços*
El conocimiento producido en la salud mental y su aplicación en los servicios
Knowledge produced in mental health and its application in services
Luciane Prado Kantorski
Enfermeira, Professora Doutora da Faculdade de Enfermagem e Obstetrícia da Universidade Federal de Pelotas. Apoio CNPq.
RESUMO
Este artigo trata de uma discussão teórica acerca da produção de conhecimento na área de enfermagem psiquiátrica e saúde mental e suas contribuições para a prática nos serviços. Resgata-se, nas publicações entre 1980 e 2001 dos periódicos de enfermagem e áreas afins, saberes e práticas construídas no campo teórico e no espaço prático da atenção básica e sua interface com a saúde mental.
Palavras-chave: Saúde mental, Enfermagem.
RESUMEN
Este artículo trata de una discusión teórica acerca de la producción de conocimiento en el área de enfermería psiquiátrica y salud mental y sus contribuciones para la práctica en los servicios. Se rescata en las publicaciones entre 1980 y 2001 de los periódicos de enfermería y áreas similares, conocimientos y prácticas construidos en el campo teórico y en el espacio práctico de la atención básica y su interface con la salud mental.
Palabras clave: Salud mental, Enfermería.
ABSTRACT
This article presents a theoretical discussion about knowledge production in psychiatric nursing and mental health and these areas contributions to practice in services. Journal publications from nursing and related areas, published 1980 and 2001, are consulted to recover knowledge and practices constructed in the theoretical field and in the practical sphere of basic care and its interface with mental health.
Keywords: Mental health, Nursing.
INTRODUÇÃO
O conhecimento na área de saúde mental e em específico na enfermagem psquiátrica tem se delineado de diferentes formas no sentido de descrever a realidade dos serviços e do cuidado praticado, bem como reconhecer os limites dessas práticas buscando superá-las.
Após a Segunda Guerra Mundial, as preocupações com relação à impotência terapêutica da psiquiatria, os altos índices de cronificação das doenças mentais e de incapacitação social redimensionaram o campo teórico assistencial, configurando os grandes períodos de crítica e proposições reformistas, a saber: movimentos de crítica à estrutura asilar, envolvendo reformas circunscritas ao interior do hospício como a psicoterapia institucional (na França), as comunidades terapêuticas (na Inglaterra e Estados Unidos), e as terapias de família e, num segundo momento, a psiquiatria de setor (França) e a psiquiatria comunitária ou preventiva (Estados Unidos), que expandiram as reformas anteriores para além do espaço asilar, introduzindo a psiquiatria no espaço público com o seu novo objeto, a saúde mental(1).
A cronificação dos casos em psiquiatria tem sido desafio a ser enfrentado, podendo estar relacionada ao próprio curso evolutivo das psicopatologias e a institucionalização psiquiátrica dos pacientes nos manicômios, criando necessidade social de que o modelo de atenção psiquiátrica dominante – o da internação em hospitais psiquiátricos - seja repensado.
A Conferência Regional para a Reestruturação da Atenção Psiquiátrica na América Latina, realizada em Caracas, Venezuela, em 1990, declarou, entre outras questões, a necessidade de reestruturação da atenção psiquiátrica na região com a revisão crítica do papel hegemônico e centralizador do hospital psiquiátrico na prestação dos serviços psiquiátricos(2).
Em abril de 2001, foi aprovada a Lei Federal 10.216/01, que dispõe sobre a Reforma Psiquiátrica no Brasil e prevê a reestruturação da assistência psiquiátrica brasileira com a substituição progressiva dos manicômios por novos dispositivos de tratamento e acolhimento na comunidade(3).
Nas duas últimas décadas, o movimento de reforma psiquiátrica no Brasil tem tido forte influência do movimento da psiquiatria democrática italiana. A incorporação progressiva dos princípios da reforma psiquiátrica está materializada no contexto brasileiro nas Portarias do Ministério da Saúde 189/1991 e 224/1992 e na criação dos novos serviços. Em 19 de fevereiro de 2002 a portaria 336** classifica, em ordem crescente, por abrangência populacional e por complexidade os Centros de Atenção Psicossocial, definindo a equipe mínima de profissionais e estabelecendo sua clientela alvo como pacientes com transtornos mentais severos e persistentes que devem ser assistidos em sistema de atenção diária e deve funcionar de acordo com a territorialidade(3).
Permeando a concepção de estruturação das políticas de saúde mental, reside a noção de rede de saúde mental, orientada pelos princípios básicos preconizados pelas Diretrizes da Política de Atenção Integral à Saúde Mental. A rede pressupõe diferentes serviços de saúde mental, que deverão atender diferentes necessidades e organizando-se a partir das seguintes diretrizes: acolhida, vínculo, responsabilidade e contrato de cuidados***. A multiplicação de ofertas****, a regulação do fluxo, a estruturação dos serviços com base nas diretrizes apontadas constituem-se em potencialidades dos serviços para se tornarem mais resolutivos e responder a necessidade que originou a busca do usuário ao serviço(4).
No interior da rede de saúde mental, incluem-se as especificidades da atenção básica em saúde mental preconizados. A atenção básica em Saúde Mental é entendida como o conjunto de ações de saúde que inclui desde a proteção e a promoção à saúde até o diagnóstico e o tratamento de doenças. De acordo com esse documento, a saúde mental na atenção básica inclui as ações desenvolvidas pelas Unidades de Saúde como ações de saúde mental, realizadas por médico clínico, psicólogo, enfermeiro, assistente social, auxiliar de enfermagem e a estratégia do Programa de Agentes Comunitários – PACS, e do Programa Saúde da Família – PSF. A Unidade Básica de Saúde é, preferencialmente, para o usuário a porta de entrada para o sistema de saúde e recomenda que essa tenha como referência um profissional ou equipe especializada em saúde mental para apoio, suporte, assessoria ou supervisão, sugerindo que o manejo, medicação e tratamento sejam discutidos conjuntamente(4).
A Norma Operacional da Assistência à Saúde de 2002 estabelece o processo de regionalização como estratégia de hierarquização dos serviços de saúde, sendo que o Plano Diretor de Regionalização – PDR, deve ser elaborado com a perspectiva de garantir o acesso do cidadão, o mais próximo possível de sua residência, a um conjunto de ações e serviços vinculados a um conjunto de responsabilidades mínimas e, entre elas, o tratamento dos transtornos mentais(5).
A inclusão da saúde mental na atenção básica tem sido discutida em diferentes âmbitos, tendo como contexto as reflexões sobre as mudanças no modelo de atenção em saúde mental. O Ministério da Saúde promoveu uma Oficina de Trabalho para discussão do Plano Nacional de Inclusão das Ações de Saúde Mental na Atenção Básica, em 2001, quando foram construídos princípios acerca das ações de saúde mental a serem desenvolvidas no interior do Programa da Saúde da Família, que articulem escuta, dinâmica familiar, identificação dos pontos de vulnerabilidade, incorporação da saúde mental nas ações de atenção básica já realizadas, acompanhamento de usuários egressos de internações psiquiátricas, dos CAPS e ambulatórios especializados; intervenções terapêuticas que privilegiem o território, a mobilização de recursos comunitários, a interação com a comunidade e a reabilitação psicossocial(6).
Nesse sentido, salienta-se que, segundo o Relatório sobre a Saúde Mental no Mundo da Organização Mundial de Saúde (OMS), os transtornos mentais e comportamentais são comuns entre pessoas que buscam os serviços de atenção básica. Estudos epidemiológicos na atenção básica têm sido baseados na identificação desses transtornos pelo uso de instrumentos de triagem, no diagnóstico clínico por profissionais de atenção primária ou por entrevistas para diagnóstico psiquiátrico. O estudo transcultural, realizado pela OMS em 14 locais(7), usou três diferentes métodos de diagnóstico: um instrumento breve de triagem, uma entrevista detalhada estruturada e um diagnóstico clínico pelo médico de atenção primária. Embora houvesse variações na prevalência de transtornos mentais em diferentes locais, os resultados monstraram que cerca de 24% de todos os pacientes naqueles contextos acusavam transtorno mental(7).
Considera-se que os transtornos mentais e de comportamento são uma série de distúrbios definidos pela Classificação Estatística Internacional de Doenças e Problemas Correlatos de Saúde (CID-10), em que prevalecem alterações de idéias, emoções, comportamento e relacionamentos, sendo exemplos desses a esquizofrenia, a depressão, transtorno bipolar afetivo, retardo mental, transtornos devido ao uso de substâncias psicoativas, entre outros(7).
Esse é o contexto ao qual o modelo de atenção em saúde mental precisa dar respostas através da reestruturação das práticas dos trabalhadores, considerando também o universo da atenção básica. Não há soluções mágicas para um contexto tão complexo e tampouco elas estão prontas. No entanto, as soluções começam a ser construídas a partir do reconhecimento dos limites dos saberes e práticas de exclusão dominantes sobre a loucura, pois aí está gestada a contradição sob a qual é possível construir estratégias de superação.
Atualmente, o contexto da transformação das práticas em saúde mental passa por ampla revisão do modelo de atenção que articula a intervenção comunitária e territorial ao conceito de reabilitação psicossocial. A reabilitação psicossocial redefine-se como o saber fazer que permite considerar o transtorno psíquico como mais um dado na história de um sujeito, um sujeito que vive em determinado território, que estabelece relações sociais, que faz parte de uma determinada família e que é portador de transtorno severo e persistente que tem repercussões em diferentes aspectos de sua vida(8-10).
O conceito de reabilitação psicossocial que aqui se propõe
Nesse sentido, as práticas em saúde mental precisam ser construídas de modo que se possibilite a reflexão crítica acerca da definição do objeto de trabalho em saúde mental - o portador de sofrimento psíquico, sua família, os grupos - e as tecnologias de saúde adotadas com vistas a redimensionar o cuidado em saúde mental(11-12).
Sendo assim, define-se tecnologia como um saber fazer, dotado de relativa autonomia pertinente ao processo criativo que se materializa no momento do ato do trabalho em saúde. A tecnologia pode se configurar em materiais concretos como medicamentos, materiais permanentes e de consumo, saberes estruturados para compreender o processo saúde-doença (o sofrimento psíquico), nas relações, vínculos, interações e comunicações que ocorrem com a equipe e com o usuário dos serviços de saúde mental e seus familiares(13-14).
Considera-se que se constituem saberes na produção da clínica antimanicomial que emergem e retornam para a prática, seja ela concretizada nos serviços de saúde mental ou no ensino. Há 15 anos tem-se concentrado os estudos desta autora nos processos de mudança que vêm ocorrendo na atenção psiquiátrica, ressaltando a importância da incorporação dos mesmos à formação de enfermeiros.
Assim, o presente trabalho tem como objetivo identificar, na publicação da área de enfermagem, o conhecimento produzido sobre ações de enfermagem em saúde mental, mais especificamente na atenção básica, considerando as discussões vigentes que problematizam a atenção em saúde mental no contexto brasileiro.
PROCEDIMENTOS METODOLÓGICOS
Realizou-se estudo bibliográfico, utilizando-se como referência os resumos veiculados na base LILACS, tendo sido obtidos nesta busca a relação com mais de 1 000 resumos de artigos referentes aos temas enfermagem psiquiátrica e saúde mental.
Delimitou-se o período entre 1980 e 2001, no qual foram obtidos 109 artigos, publicados em periódicos de enfermagem e áreas afins, classificados pela CAPES como de circulação nacional B ou superior.
RESULTADOS E DISCUSSÃO
Dos 14 periódicos estudados, 4 não apresentaram produção na área. Após a seleção, procedeu-se à classificação por período, periódico e temática. No período, verificou-se que, de 1980 a 1990, foram publicados 34 artigos e de 1991 a 2001 foram publicados 75.
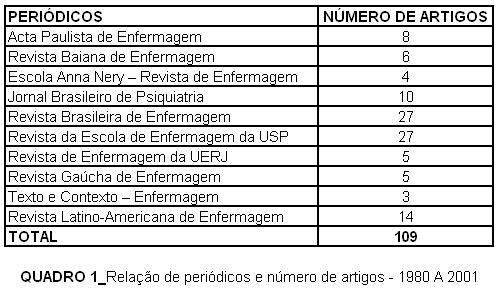
A análise foi organizada a partir da classificação dos artigos em temáticas, centrando-se, neste artigo, as contribuições dos estudos para a atenção básica.

OS SABERES
Os estudos teóricos têm particular importância neste espaço, já que mostram a direção teórica das pesquisas e relação significativa da área da enfermagem com amplo campo de conhecimentos das ciências sociais. Eles apontam propostas metodológicas, com diferentes fundamentações teóricas (positivista, fenomenológica, materialismo histórico-dialético, hermenêutica dialética, etnográfica, abordagens antropológicas diversas) e operacionais de pesquisa. Esses foram distribuídos em subtemas, a saber: estudos teóricos com enfoque histórico, participação da família no processo saúde-doença do paciente, compreensão do homem – indivíduo portador de sofrimento psíquico, estigma, utilização dos resultados da pesquisa de enfermagem psiquiátrica, reformulação do ensino, instrumentos da pesquisa, trabalho de enfermagem.
Particularmente três estudos são mais específicos com relação às contribuições da pesquisa e suas aplicações práticas. O primeiro trata de um estudo bibliográfico, descritivo, em que foram analisados trabalhos na área de enfermagem psiquiátrica, no período de 1932-1993. Essas publicações foram relacionadas com a história da enfermagem psiquiátrica no Brasil nos diferentes períodos e apontaram a utilização de resultados de estudos sob a influência da psicanálise, do referencial psicodinâmico e do relacionamento interpessoal terapêutico nas práticas vigentes(15). O segundo evidencia, como resultado de uma pesquisa, baseada nas concepções e expectativas de enfermeiros, que atuam em instituições psiquiátricas, a necessidade de parcerias entre enfermeiros de serviços, enfermeiros docentes e estudantes para que as produções científicas estejam voltadas de fato para as necessidades dos serviços e da população(16). O terceiro buscou averiguar porque os resultados das pesquisas na área de enfermagem psiquiátrica não são incorporados na prática assistencial. Levantamento e análise de pesquisas desenvolvidas no Brasil, nessa área, identificou 63 pesquisas sendo essas posteriormente agrupadas em três grandes áreas: assistencial, profissional e estrutura, organização e funcionamento das instituições e constatou que apenas 34,5% dos enfermeiros usam os resultados das pesquisas na prática(17).
Destacou-se, ainda, enquanto produção tecnológica de cuidado em saúde mental, a comunicação e a relação terapêutica, incluindo: entrevista de ajuda, estratégias de relação terapêutica, plano terapêutico individualizado, técnicas de acolhimento ao portador de sofrimento psíquico, técnicas de promoção da escuta terapêutica e estratégias para aumentar a adesão à medicação.
AS PRÁTICAS
As ações de enfermagem foram divididas na organização dos dados a partir do local em que elas são desenvolvidas como: o hospital psiquiátrico, unidade psiquiátrica em hospital geral, ambulatório especializado, Centro de Atenção Psicossocial e nos demais dispositivos institucionais inseridos no contexto da reforma psiquiátrica e da saúde mental na atenção básica. Neste artigo, privilegiou-se o enfoque das ações de enfermagem psiquiátrica na atenção básica, por ser uma área com interfaces amplas e por entender-se que esse campo da atenção básica traduziria realidade mais ampla que o enfermeiro tem vivenciado em outras áreas de atuação profissional.
O quadro mostra a diversidade de atividades que os enfermeiros têm assumido, traduzindo desafios que se têm apresentado para a enfermagem.
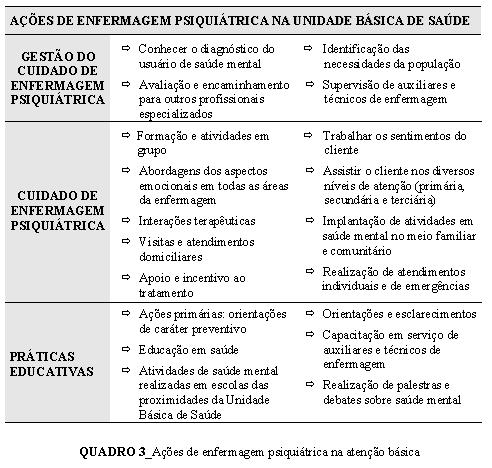
As ações de enfermagem psiquiátrica e saúde mental nas Unidades Básicas de Saúde identificadas foram classificadas conforme sua relação com a gestão do cuidado de enfermagem psiquiátrica, o cuidado de saúde mental e as práticas educativas. A produção científica de enfermagem analisada tem demonstrado ampliação do campo de atuação da enfermagem em saúde mental, resgatando, nas ações de promoção e intervenção primária, a possibilidade de cuidado individual e coletivo na dimensão do território.
O conhecimento do diagnóstico em saúde mental, enquanto dado da trajetória do sujeito, a premissa de identificar necessidades de saúde dos indivíduos e grupos, de realizar ações de promoção, prevenção, tratamento e reabilitação na comunidade, de focalizar o núcleo familiar e de articular diferentes saberes retratados nas publicações de enfermagem analisadas apontam para o repensar da atenção em saúde metal.
CONCLUSÃO
Neste texto, buscou-se, através do resgate da produção do conhecimento da área de enfermagem em saúde mental, refletir sobre a fundamentação e o cuidado prestados. Concluiu-se que, num contexto de reformulação da atenção psiquiátrica, a construção de processos de trabalho, em que se possa considerar o transtorno psíquico, um importante elemento (mas não o único) na biografia do indivíduo, tem se constituído na principal carência a ser superada. A insuficiência de serviços substitutivos, enquanto espaços de ensino prático, nos quais as pessoas em processo de formação possam ser sujeitos da construção de formas inovadoras de cuidado, também consiste num limite importante para transformar as práticas de cuidado em saúde mental.
Neste sentido, alguns questionamentos habitam nosso imaginário, quando se olha a produção de conhecimento da enfermagem na área, são eles: como valorizar a contribuição dos estudos descritivos e, ao mesmo tempo, estimular a produção de estudos que permitam interpretações, análises, generalizações? Como construir essa identidade da enfermagem no espaço da produção do conhecimento e na sua relação com a prática, garantindo certa oposição aos saberes cristalizados e muitas vezes reducionistas e obter reconhecimento nessa oposição? Como acrescentar ao debate da produção do conhecimento e sua aplicação o reconhecimento de que o conhecimento é mais amplo do que as nossas possíveis sínteses? Enfim, no amplo espaço da dúvida é que emerge o conhecimento. Portanto, mais que questionamentos, as indagações colocadas consistem em estímulo para que a enfermagem avance nesta discussão.
REFERÊNCIAS BIBLIOGRÁFICAS
1 Birman, J.; Costa, J.F. Organização de Instituições para uma Psiquiatria Comunitária. In: Paulo Amarante (organizador). Psiquiatria Social e Reforma Psiquiátrica. Rio de Janeiro: FIOCRUZ, 1994, p. 41-71. [ Links ]
2 Organização Mundial de Saúde. Declaração de Caracas. Conferência Regional para a Reestruturação da Atenção Psiquiátrica na América Latina. Caracas: OMS/OPS; 1990. [ Links ]
3 Ministério da Saúde. Legislação em Saúde Mental. 3.ed. Brasília: Ministério da Saúde; 2002. [ Links ]
4 Secretaria Estadual de Saúde (RGS). Guia de Serviços de Saúde Mental Rio Grande do Sul: cuidar, sim - excluir, não. Rio Grande do Sul : Secretaria Estadual de Saúde; 2001. [ Links ]
5 Portaria MS/GM n. 373 de 27 de fevereiro de 2002. Norma Operacional da Assistência à Saúde NOAS-SUS 01/02: Regionalização da assistência à saúde: aprofundando a descentralização com eqüidade no acesso. Brasília; MS; 2002. [ Links ]
6 Ministério da Saúde(BR). Oficina de Inclusão de Ações de Saúde Mental no Programa Saúde da Família. Brasília, 20 a 22 de março de 2001. Disponível em: <http://www.saudemental.med.br/PSF.htm> [ Links ]
7 Organização Mundial de Saúde. Relatório sobre a Saúde no Mundo. Disponível em: URL: <http://www.psiqweb.med.br/acad/oms1.html> e <http://www.paho.org/http://www.paho.org/> [ Links ]
8 Coimbra, VCC.; Guimarães, J.; Silva, MCF.; Kantorski, LP.; Scatena, MCM. Reabilitação psicossocial e família: considerações sobre a reestruturação da assistência psiquiátrica no Brasil. Rev. Eletrônica de Enfermagem; 2005; 7 (1):99-104. [ Links ]
9 Hirdes, A.; Kantorski, LP. Reabilitação psicossocial - objetivos, princípios e valores. Rev Enfermagem da UERJ, 2004; 12 (2): 217-21. [ Links ]
10 Saraceno, B. Libertando identidades - da reabilitação à cidadania possível. 2ª ed. Instituto Franco Baságlia: Te Corá; 2001. [ Links ]
11 Oliveira, AB.; Alessi, NP. O trabalho de enfermagem em saúde mental: contradições e potencialidades atuais. Rev Latino-Americana de Enfermagem, 2003, maio-junho; 11(3):333-40. [ Links ]
12 Souza, MCBM. Ações de enfermagem no cenário do cotidiano de uma instituição psiquiátrica. Rev Latino-am Enfermagem 2003; setembro-outubro; 11(5):678-84. [ Links ]
13 Mehry EE. Em busca de ferramentas analisadoras das tecnologias em saúde: a informação e o dia a dia de um serviço, interrogando e gerindo trabalho em saúde. In: Mehry EE, Onocko R, organizadores. Agir em saúde – um desafio para o público. São Paulo: HUCITEC; 1997. [ Links ]
14 Mehry EE. Em busca do tempo perdido: a micropolítica do trabalho vivo em saúde. In: Mehry EE, Onocko R, organizadores. Agir em saúde – um desafio para o público. São Paulo: HUCITEC; 1997. [ Links ]
15 Souza MCM, Alencastre MB. Produção de enfermagem psiquiátrica no Brasil: 1932-1993. Rev Bras Enfermagem, 1999 abril/junho; 52(2): 271-82. [ Links ]
16 Sadigursky D, Hurst IH, Tavares JL, Fernandes JD, Oliveira MRO. Pesquisa em enfermagem psiquiátrica: concepções e expectativas de enfermeiros que atuam em instituições psiquiátricas. Rev Latino-am de Enfermagem, 1998 dezembro; 6(5): 89-98. [ Links ]
17 Stefanelli MC, Fukuda IMK, Rolim MA, Arantes EC. Situação da pesquisa em enfermagem psiquiátrica no Brasil. Rev Esc Enfermagem USP, 1987 agosto; 21(2):183-95. [ Links ]
 Endereço para correspondência
Endereço para correspondência
Luciane Prado Kantorski
E-mail: kantorski@uol.com.br
Recebido: 17/11/2006
Aprovado: 20/01/2007
* Este trabalho foi apresentado pela autora sob a forma de painel no IX Encontro de Pesquisadores em Saúde Mental e Especialistas em Enfermagem Psiquiátrica na Escola de Enfermagem de Ribeirão Preto da Universidade de São Paulo, realizado entre 27 e 30 de março de 2006.
** Portaria 336/02 MS, que estabelece a nova sistemática de classificação dos Centros de Atenção Psicossocial: CAPS I, CAPS II e CAPS III, definidos por ordem crescente de porte/complexidade e abrangência populacional.
*** ACOLHIDA: incluindo a capacidade de desenvolver ações que acolham todos os usuários que procurem os serviços, disponibilizando o atendimento e/ou escuta imediata. VÍNCULO: entendido como a humanização da relação com o usuário, reconhecendo em cada um a capacidade crítica de escolha da modalidade de atendimento de melhor adequação às suas necessidades. RESPONSABILIDADE: integral pela atenção aos sujeitos, considerando a especificidade de cada população: crianças, adolescentes, adultos, idosos/as, pessoas em situação de rua, pessoas institucionalizadas. CONTRATO DE CUIDADOS: que deve considerar a história de vida, a cultura e a singularidade de cada sujeito, suas inter-relações na sociedade, reconhecendo o saber de cada um sobre suas potencialidades e fragilidades(4).
**** Em serviços variados como: ações de saúde mental na Atenção Básica, Centros de Atenção Psicossocial, Centros de Convivência, Serviços Residenciais Terapêuticos, Unidades e leitos psiquiátricos, Hospital-dia, urgência e emergência psiquiátrica em hospital geral ou em serviços de pronto atendimento, entre outros.














