Services on Demand
article
Indicators
Share
Arquivos Brasileiros de Psicologia
On-line version ISSN 1809-5267
Arq. bras. psicol. vol.59 no.1 Rio de Janeiro June 2007
ARTIGOS
Aspectos psicológicos de pacientes diabéticos candidatos ao transplante de ilhotas pancreáticas
Psychological aspects of diabetic patients candidates to the pancreatic islet transplantation
Ester PereiraI; Cláudia MenegattiII; Luciana PercegonaI, III; Carlos Alberto AitaIII; Miguel Carlos RiellaI, III
IFundação Pró-Renal
IICentro Universitário Positivo
IIIPontifícia Universidade Católica do Paraná
RESUMO
Pacientes candidatos ao transplante de ilhotas (TI), o vêem como uma forma idealizada de cura do Diabetes, colocando todas suas expectativas neste tratamento. É importante avaliar nestes pacientes aspectos psicológicos que possam interferir tanto na compreensão do procedimento ser um estudo clínico, com resultados ainda incertos, quanto na necessidade de adesão durante as diversas fases do projeto. Entre março de 2004 e março de 2005, foram avaliados treze candidatos ao TI, incluindo duas reavaliações. Como instrumentos avaliatórios foram aplicados entrevista psicodiagnóstica e teste projetivo HTP de Buck. Dez pacientes foram qualificados por apresentarem as seguintes características: estabilidade de humor, apoio familiar, julgamento adequado quanto à realidade do tratamento e comportamento de adesão e presença de estratégias de enfrentamento. Três pacientes foram contra-indicados por apresentarem indicadores de transtorno de humor, baixo repertório de enfrentamento, baixa tolerância à frustração e dificuldades de adesão. Nos dois pacientes reavaliados foram detectados indicadores de transtornos psiquiátricos. Sendo assim, eles foram encaminhados a serviço especializado.
Palavras-chave: Diabetes Mellito tipo I; Transplante; Ilhotas de Langerhans; Psicologia clínica.
ABSTRACT
Diabetic patients see the pancreatic islet transplantation (IT) as an idealized form of cure of the disease, and put great expectations in this treatment. Then, it is important to evaluate psychological aspects that could interfere with the comprehension of the procedure being a clinical study with uncertain results, and with patient adherence at all stages of the project. From March/2004 to March/2005, thirteen IT candidates were evaluated and two of them were reevaluated after six months. Psycodiagnostic interview and HTP projective test of Buck were applied as intervention tools. Ten patients that presented the following characteristics were qualified: mood stability, family support, realistic judgment of the possible results of the treatment, adherence behavior and presence of coping strategies. IT were contraindicated for three patients presenting signs of mood disturbance, small repertoire of coping strategies, low tolerance to frustration and adherence difficulties. Those two patients reevaluated after six months showed signs of psychiatric alterations and were directed to a specialist.
Keywords: Diabetes Mellitus type I; Transplantation; Islets of Langerhans; Psychology, clinical.
INTRODUÇÃO
O Diabetes Melito (DM) é atualmente uma doença epidêmica em crescimento em todo o mundo, e estima-se que para o ano de 2010 o número de pessoas com diabetes deverá exceder a 200 milhões (ZIMMET; ALBERTI; SHAW, 2001). De acordo com estudo internacional, a prevalência de diabetes em países em desenvolvimento como o Brasil é semelhante ao que ocorre em países desenvolvidos, quando considerada a população urbana na faixa de 30-69 anos (7,8 % ou 5 milhões de diabéticos), sendo metade dos casos não diagnosticados (MATSUSHIMA et al., 1997). As complicações crônicas do diabetes, principalmente renais e cardiovasculares, representam importantes problemas para a sociedade.
O DM do tipo 1 (DM1) ou Diabetes Insulino-dependente é decorrente da destruição, por mecanismo auto-imune, das células β das ilhotas pancreáticas, produtoras de insulina. Esta deficiência absoluta de insulina leva à hiperglicemia e a demais manifestações do diabetes, sendo necessária para a sobrevivência dos pacientes a reposição de insulina, geralmente realizada por meio de injeções.
Essa condição de saúde, cujo controle demanda dieta restrita, aplicações de insulina exógena diariamente e controle rigoroso dos níveis glicêmicos, acaba por exigir uma adaptação às mudanças, não só do paciente como também de sua família. As alterações vão além dos aspectos físicos, abrangendo aspectos psicossociais. A própria situação de adoecer cronicamente e o tratamento constante geram frustrações pela redução da autonomia pessoal. Além disso, o paciente diabético apresenta preocupações e medos relativos a outros problemas graves decorrentes da evolução da doença. Sentimentos como insegurança, medo, desamparo, ansiedade, entre outros, podem estar presentes e, por sua vez, podem trazer sérios problemas para a adesão ao tratamento (MESSIAS; SKOTZKO, 2000).
Quanto aos fatores psicológicos que acompanham a doença, Chipkevitch (1994) afirma que há uma crescente compreensão dos aspectos psicossociais, da dinâmica familiar e até mesmo da relação médico-paciente que pode influenciar no controle glicêmico.
Apesar da etiologia do DM1 ainda ser desconhecida, a sua fisiopatologia com os mecanismos que levam à hiperglicemia já se encontram parcialmente desvendados. Além disso, há hipóteses de que fatores psicológicos apresentem correlação com as manifestações clínicas da doença. Anjos (1982) cita o exemplo do estresse como um dos fatores que podem dificultar o controle dos níveis glicêmicos e levar ao quadro de hiperglicemia, em virtude dos hormônios produzidos nessa condição. Em contrapartida, Johnson (1995) coloca que o estresse pode ter efeito positivo, quando permite ao paciente vislumbrar a importância da adesão ao tratamento. Entretanto há outros fatores psicológicos que podem interferir no tratamento; Blackwell (1999) define a adesão irregular à terapia prescrita como o problema psicológico mais comum dos pacientes, tendo como conseqüência um controle glicêmico inadequado. Relata também o quadro depressivo, colocando-o como não raro, podendo se apresentar como um transtorno de ajustamento com características depressivas.
Após o recente sucesso do Protocolo de Edmonton e de outros estudos utilizando as células β por meio de um procedimento minimamente invasivo (FROUD et al., 2005; RYAN et al., 2002; SHAPIRO et al., 2000), o transplante de ilhotas (TI) tem se mostrado eficaz na obtenção da insulino-independência e do estado euglicêmico em pacientes com DM1, reduzindo assim o risco a longo prazo de complicações crônicas da doença (THE DIABETES CONTROL AND COMPLICATIONS TRIAL RESEARCH GROUP, 1993). Apesar disso, muitos pacientes passam a ter esperança idealizada de cura e colocam todas as suas expectativas nessa forma terapêutica.
A literatura indica que, em um processo de avaliação psicológica em pacientes candidatos a um transplante, os fatores psicológicos negativos detectados são sentimentos de medo e ansiedade, estratégias insuficientes de coping1, dificuldades de adesão, abuso de substâncias, indicadores de transtornos psiquiátricos, ausência de motivação para o transplante e apoio familiar baixo ou ausente (GARCIA; BOTEGA; DE SOUZA, 2005; MESSIAS; SKOTZKO, 2000; RAPISARDA; TARANTINO, 2004; ROTHENHAUSLER; EHRENTRAUT; KAPFHAMMER, 2003). Além disso, vários autores observaram que a avaliação dos aspectos psicológicos tem sido fundamental para a realização de transplante (ARAPASLAN et al., 2004; GARCIA; BOTEGA; DE SOUZA, 2005; LEVENSON; OLBRISCH, 1993; MESSIAS; SKOTZKO, 2000). Esses dados justificam a inserção do serviço de psicologia para a avaliação dos pacientes diabéticos candidatos ao TI.
Deste modo, o objetivo do presente trabalho é avaliar, em pacientes diabéticos candidatos ao TI, os aspectos comportamentais, emocionais e contextuais, por meio de técnicas psicológicas que permitam identificar nos candidatos seus aspectos funcionais e conseqüências comportamentais, os quais possam favorecer ou não a indicação para a realização do transplante.
MATERIAL E MÉTODO
Foram avaliados no Serviço de Psicologia da Fundação Pró-Renal de Curitiba, no período de março de 2004 a março de 2005, treze pacientes portadores de DM1 encaminhados pelo Programa de Seleção de Candidatos ao TI da Pontifícia Universidade Católica do Paraná (PERCEGONA et al., 2007). Neste grupo de pacientes, oito eram do sexo feminino e cinco do sexo masculino, todos da raça branca, com média de idade de 34 anos (22-45 anos), sendo sete solteiros, cinco casados e um separado. O tempo médio de evolução do DM1 nestes pacientes era de 15 anos (entre os 6 e os 31 anos). Com relação à escolaridade, um paciente tinha ensino fundamental completo, sete tinham ensino médio completo, dois tinham superior incompleto e três superior completo. Oito pacientes eram provenientes de Curitiba (PR) e os demais do interior do Estado do Paraná.
Todos os pacientes foram avaliados em dois encontros distintos e submetidos, no primeiro encontro, a uma entrevista psicodiagnóstica semidirigida, previamente elaborada. Nesta entrevista foram abordadas as informações que o paciente tem acerca do transplante, expectativas e motivações, estado emocional, rede de apoio familiar, preocupações e medos relatados, capacidade de tolerância a frustrações, estratégias de coping, investigação de antecendente e variáveis que podem influenciar nos comportamentos de adesão. No segundo encontro, os pacientes foram submetidos ao teste projetivo H-T-P de Buck2, que pode revelar conflitos e interesses gerais, estimular a projeção de elementos da personalidade e auxiliar na identificação de sinais psicopatológicos. O H-T-P consiste em solicitar ao paciente desenhar à mão livre vários objetos do cotidiano (casa, árvore, pessoa). A seguir, realiza-se um inquérito, que envolve uma série de perguntas relativas às associações do indivíduo sobre aspectos dos desenhos. Após o teste, os desenhos são avaliados pelo Manual e Guia de Interpretação do H-T-P. Tanto as entrevistas psicodiagnósticas quanto os testes projetivos foram realizados pela psicóloga da Fundação Pró-Renal, autora do trabalho.
Realizadas as avaliações, os dados obtidos dos instrumentos aplicados foram utilizados para a elaboração dos laudos, juntamente com a responsável pela seleção clínica dos candidatos, analisando critérios psicológicos de indicação e de contra-indicação ao TI. Pacientes que apresentaram indicadores de distúrbio psicológico que tenha contra-indicado o procedimento, foram reavaliados após 6 meses, pelo mesmo método aplicado anteriormente, levando-se em conta os resultados iniciais e investigação detalhada da ocorrência de mudanças no estado psicológico.
RESULTADOS
No período de março de 2004 a março de 2005 foram realizadas treze avaliações e duas reavaliações. Os resultados obtidos da entrevista psicodiagnóstica foram qualitativamente analisados e categorizados (Tabela 1).
Tabela 1: Entrevista Psicodiagnóstica
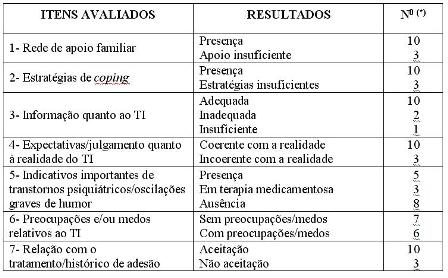
(*) N0: Refere-se ao número total de pacientes que relataram os itens abordados.
Na avaliação quanto às informações relativas ao transplante, dez candidatos apresentaram compreensão adequada do procedimento e das potenciais complicações do TI. Um candidato não tinha conhecimento suficiente sobre o transplante e dois pacientes atribuíram ao TI "a cura" do DM.
Em relação à capacidade de julgamento sobre o TI, dez pacientes apresentaram julgamento coerente, com expectativas de ter uma vida ocupacional e social mais ativa, e menor incidência de complicações crônicas após o transplante. Apesar de em seis casos serem observarvos um grau mais elevado de ansiedade perante os resultados, todos estavam cientes dos possíveis riscos do pós-transplante.
Ao avaliar a presença ou ausência de preocupações e medos, sete candidatos relataram não estarem preocupados ou temerem algo, pois afirmam utilizar estados cognitivos positivos, não deixando abater-se com tais preocupações ou medos. Dois relataram ter medo da possibilidade de insucesso dos resultados. Nos outros pacientes, as preocupações e medos relatados referem-se aos riscos dos imunossupressores e restrições decorrentes da doença.
Quanto ao histórico de comportamentos de adesão a tratamentos, dez candidatos tinham consciência da importância de administrar as medicações e seguir prescrições médicas, e de conhecer sobre a doença (seguimento das dietas e do controle glicêmico). Entretanto, três pacientes relataram uma adesão não adequada ao uso de insulina, ao seguimento da dieta e ao controle glicêmico, reagindo à doença e ao tratamento com negação e revolta.
A partir dos resultados apresentados pelo teste H-T-P, pode-se fazer um levantamento das características principais reveladas pelo teste aplicado aos candidatos. Quanto às características positivas apresentadas na maioria dos testes: boa capacidade de ajustamento às exigências do meio; desejo de mudança e de realização; tendência de assimilação e adaptação; e clareza de pensamento. Quanto às características negativas: necessidade de segurança; atitudes defensivas; tendência ao isolamento e a introversão; "sentir-se no ar"; ambivalência; relutância às mudanças; e adaptação difícil e lenta.
Dez candidatos foram qualificados para o transplante por apresentarem as seguintes características: estabilidade de humor, apoio familiar, julgamento adequado quanto à realidade do transplante, comportamento de adesão e presença de estratégias de coping. Na estratégia de coping efetiva observou-se a percepção da doença como experiência de vida e tendência a buscar alternativas que compensem a falta de saúde; uso de crenças positivas; aquisição de comportamentos de autocuidado; e criação de estratégias para administrar problemas decorrentes da doença, como ajustar os horários das refeições com outros afazeres.
Ao avaliar presença de transtornos psiquiátricos, oito candidatos apresentaram estabilidade de humor no momento de avaliação. Três entre cinco candidatos que apresentaram importantes indicativos de transtorno psiquiátrico se encontravam sob terapia medicamentosa e acompanhamento especializado. Destes cinco, apenas dois foram qualificados por estarem dentro dos critérios psicológicos de indicação. Três candidatos foram contra-indicados ao transplante por apresentarem oscilações graves de humor (depressão maior, transtorno bipolar e de ansiedade), baixo repertório de enfrentamento, baixa tolerância à frustração (observado na estratégia de coping) e dificuldades de adesão. Nos dois pacientes que foram reavaliados após 6 meses, foi observada a presença de indicadores de transtorno bipolar e transtorno de ansiedade, sendo encaminhados para serviço médico especializado.
DISCUSSÃO
A convivência com uma doença crônico-degenerativa como o DM não é uma tarefa fácil de lidar. Os pacientes são obrigados a efetuar mudanças na rotina de vida e, além disso, estão submetidos a procedimentos invasivos e desconfortáveis que são contínuos, com inevitáveis repercussões psicológicas e sociais. Conforme estudos realizados por Vieira e Lima (2002), a doença crônica desencadeia uma série de respostas emocionais como raiva, culpa, medo, angústia, além de uma série de dúvidas a respeito da própria doença e de si mesmo. Em pesquisa recente realizada com pacientes adolescentes portadores de DM1, Whittemore et al. (2002), identificaram que a incidência de sintomas depressivos é maior entre adolescentes diabéticos do que em adolescentes que não tinham a mesma condição crônica.
Vários autores, dentre eles Graça, Burd e Mello Filho (2000), Anjos (1982), Grünspun (1980) e Debray (1995), consideram o DM uma doença psicossomática, que sofre influência de fatores emocionais em sua manifestação. As causas mais comuns verificadas foram: traumas emocionais, modificações externas violentas, perda dos pais por morte ou separação, problemas com os pais e com a família.
Silva (1994) acrescenta que a doença psicossomática surge em decorrência do modo como o indivíduo vivencia suas emoções. As emoções (medo, amor, ira) são situações novas diante das quais o organismo se desequilibra e se prepara para descarregá-las por meio dos músculos voluntários do corpo. Porém, muitas vezes as emoções não são descarregadas, expressas, talvez pela imposição da sociedade para reprimi-las. Quando as emoções não são expressas pelos nossos músculos voluntários, elas descarregam-se em nossos músculos involuntários, podendo desencadear a doença psicossomática "[...] carregada de agressividade contida, a pessoa não agride os outros mas a si mesmo [...]" (SILVA, p. 167).
Graça, Burd e Mello Filho (2000) e Silva (1994) colocam também que a relação entre o emocional e o DM1 está presente tanto na manifestação quanto nas conseqüências da doença. Analisam também que o diabetes pode provocar sentimentos de menos-valia, inferioridade, baixa auto-estima, medo, revolta, raiva, ansiedade, regressão, negação da doença, desesperança, incapacidade de amar e se relacionar bem com as pessoas, idéias de suicídio e depressão. A presença ou não destes sentimentos dependerá dos recursos internos e da personalidade de cada um, da forma como foi dada a notícia da doença e como a família e os amigos reagiram perante o diagnóstico.
Como pode ser observado, os fatores psicológicos estão bastante presentes em pessoas com doença crônica e poderão influenciar na aceitação da doença e na adaptação ao tratamento. É necessário que a pessoa tome consciência da importância dos cuidados com a doença para a manutenção de seu bem-estar e se dedique ao aprendizado de novas estratégias para administrar as recomendações básicas de tratamento e as situações do seu dia-a-dia. Entretanto, nem sempre isso acontece. Portanto, em um processo de transplante como no projeto do TI, é necessária uma avaliação psicológica para verificar fatores psicossociais que possam interferir na compreensão dos procedimentos clínicos, bem como na adesão durante as diversas fases do projeto.
De acordo com os dados obtidos pela avaliação realizada, foi possível identificar aspectos psicológicos importantes nos participantes deste estudo, os quais poderão ser utilizados como referência para a elaboração de protocolos de avaliação inseridos na rotina de assistência em programas de atenção à saúde de portadores de DM1 candidatos ao TI. Dentre esses aspectos, a investigação psicológica a respeito da rede de apoio familiar do paciente é necessária para analisar a existência e extensão desse apoio aos cuidados exigidos pela doença (MESSIAS; SKOTZKO, 2000; ROTHENHAUSLER; EHRENTRAUT; KAPFHAMMER, 2003).
A família é uma fonte fundamental de apoio ao paciente acometido por uma enfermidade crônica, quanto a essa questão Sarafino (1994) coloca que pacientes com suporte familiar são mais propensos a aderirem ao tratamento. Sempre que um paciente se depara com uma situação nova que não faz parte do seu repertório de enfrentamento e conhecimento, necessita do apoio familiar para o manejo dos aspectos relativos à adesão e à compreensão da situação. Segundo Blackwell (1999), a abordagem diagnóstica incluindo a investigação de histórias familiares e sociais minuciosas, freqüentemente revela as fontes de conflito pessoal. Os dez candidatos qualificados ao estudo consideraram a relação com a família (pais, cônjuge, filhos) como ótima no auxílio do controle da doença, recebendo também o apoio na participação deste estudo como uma possibilidade de melhorar sua qualidade de vida. Os pacientes não qualificados relataram sentimentos de medo e insegurança, pois os familiares recusavam apoiar a realização do TI, em virtude de receio de insucesso e piora na qualidade de vida. Entretanto, é relevante ressaltar que a recusa dos familiares em apoiarem na participação de um processo de transplante não é necessariamente um critério para contra-indicação. A indicação pode ocorrer neste caso, desde que o paciente esteja comprometido em realizar o transplante, independente da opinião familiar, o que não foi constatado nos pacientes desqualificados nesse estudo. Embora eles quisessem participar do TI, relataram dúvidas e receio em "ter que dar conta sozinho", ou seja, sem o apoio da família.
Quanto à utilização de estratégias de coping, o enfrentamento de uma doença crônica como o DM é uma situação que requer do portador o uso de recursos psicológicos e ambientais (aspecto familiar, ocupacional e social) a fim de viabilizar uma melhor relação com a doença. A presença de tais recursos, em alguns pacientes, pode se apresentar de maneira deficiente, trazendo prejuízos à adaptação ao tratamento. Cohen (1979 apud GIMENES, 1997) sugere que as estratégias de enfrentamento podem reduzir as condições ambientais desfavoráveis e aumentar as possibilidades de recuperação, possibilitando ao sujeito a tolerância ou adaptação a eventos negativos, como a possibilidade de alguns insucessos no transplante.
De acordo com Miyazaki e Amaral (1995), para lidar com a doença e seus estressores o paciente necessita adquirir conhecimentos da mesma bem como do tratamento empregado, para poder dispor de uma avaliação realística da situação a qual proporcionará uma sensação de controle e auto-eficácia. Em nossa avaliação, os pacientes que foram desqualificados não possuíam essa característica importante para um controle adequado no pós-transplante.
Quanto à capacidade de julgamento da realidade sobre o TI, observou-se que estava diretamente relacionada às expectativas dos pacientes, pois quem buscava informar-se e compreender melhor sobre o projeto, apresentava expectativas coerentes quanto ao transplante, mesmo naqueles casos em que se observou um grau elevado de ansiedade em relação aos resultados no pós-transplante. Messias e Skotzko (2000) destacam a necessidade de avaliação da informação e motivação no pré-transplante, pois expectativas idealizadas e irreais ou ambivalentes podem representar problemas em potencial no pós-transplante.
Conforme Blackwell (1999), as razões para a falta de adesão podem incluir o desconforto resultante do tratamento, por exemplo, efeitos colaterais dos medicamentos, traços de personalidade ou formas de manejo mal adaptativas (por exemplo, negação da doença) ou presença de transtorno mental. É relevante ressaltar o que o autor coloca que a falta de adesão não é uma questão trivial, pois responde por perdas econômicas e morbidade clínica significativas. Em nosso estudo, observamos três pacientes que por traços de revolta e negação não apresentavam uma adesão adequada ao tratamento da doença, que seria prejudicial no pós-transplante, pois a não-aderência aos medicamentos (imunossupressores) leva a maior risco de rejeição das ilhotas e insucesso do transplante.
Em nossos pacientes, três apresentaram indicadores importantes de transtornos psiquiátricos, como distúrbio bipolar, transtorno de ansiedade e personalidade esquizofrênica sem acompanhamento especializado. Estas hipóteses diagnósticas foram apresentadas e discutidas com a médica clínica coordenadora do Programa de TI, e optou-se por contra-indicar o TI para estes pacientes e encaminhá-los para atendimento psicológico e psiquiátrico. Blackwell (1999) afirma que a falta de insight e a presença de delírios em pacientes com distúrbios psiquiátricos podem contribuir para a falta de adesão em alguns casos. Por exemplo, pacientes com transtornos depressivos podem estar desmotivados ou podem ser passivamente suicidas, e os ansiosos podem esquecer as instruções ou temer os efeitos colaterais de uma droga. O transtorno psiquiátrico que esteja em uma fase aguda representa uma contra-indicação absoluta para o transplante (MESSIAS; SKOTZKO, 2000; RUNDEL; HALL, 1997). Entretanto, os estudos de Power et al. (2002), que analisaram 24 pacientes com transtornos psiquiátricos submetidos ao transplante renal e que foram acompanhados por profissionais de saúde mental durante todo o processo pré e pós-transplante, observaram que o transtorno psiquiátrico não reduziu as chances de sucesso do transplante quando comparado a pacientes não psiquiátricos.
Nas avaliações realizadas neste trabalho é importante destacar que o exame psicológico refletiu o momento específico do paciente durante a avaliação, pois eventos internos e externos atuam constantemente no indivíduo, podendo desencadear mudanças em seu estado psicológico. Portanto, houve necessidade de reavaliar os pacientes para que pudessem ser confirmadas condições comportamentais e contextuais, atuais, que favorecessem ou não a indicação psicológica para a realização do transplante.
A avaliação psicológica permitiu uma visão global dos candidatos. Por intermédio dela, buscou-se detectar a presença de problemas e sinais de psicopatologia potencial ou presente, variáveis psicossociais que poderiam influenciar no pré e pós-transplante, tendo por objetivo minimizar os riscos de insucessos do tratamento.
Corroborando com a literatura, há a necessidade do envolvimento do serviço de psicologia como rotina de avaliação no pré-transplante, pois fatores psicossociais influenciam na adesão e adaptação ao tratamento e, conseqüentemente, no prognóstico destes pacientes.
REFERÊNCIAS
ANJOS, M. N. A criança diabética: manual para controle do diabetes infanto-juvenil. 3. ed. Rio de Janeiro: Cultura Médica, 1982. [ Links ]
ARAPASLAN, B. et al. Cross-sectional assessment of psychiatric disorders in renal transplantation patients in Turkey: a preliminary study. Transplant Proc, Houston, v. 36, n. 5, p. 1.419-1.421, 2004. [ Links ]
BLACKWELL, B. Condições adicionais que podem ser um foco de atenção clínica. In: KAPLAN, H.I.; SADOCK, B.J. Tratado de Psiquiatria. 6. ed. Porto Alegre: Editora Artes Médicas, 1999. p. 1.738-1.742. [ Links ]
CHIPKEVITCH, E. Puberdade e adolescência: Aspectos biológicos, clínicos e psicossociais. São Paulo: Editora Roca, 1994. [ Links ]
CONSELHO FEDERAL DE PSICOLOGIA. Sistema de Avaliação de Testes Psicológicos. 2004. Disponível em: <http://www.pol.org.br/satepsi/sistema/admin.cfm>. Acesso em: 2006. [ Links ]
DEBRAY, R. O equilíbrio psicossomático: um estudo sobre diabéticos. São Paulo: Casa do Psicólogo, 1995. [ Links ]
FROUD, T. et al. Islet transplantation in type 1 diabetes mellitus using cultured islets and steroid-free immunosuppression: Miami experience. Am J Transplant, Edmonton, v. 5, n. 8, p. 2.037-2.046, 2005. [ Links ]
GARCIA, C. JR.; BOTEGA, N. J.; DE SOUZA, C. A. A psychosocial assessment interview of candidates for hematopoietic stem cell transplantation. Haematologica, Pavia, v. 90, n. 4, p. 570-572, 2005. [ Links ]
GIMENES, M. G. G. A teoria do enfrentamento e suas implicações para sucessos e insucessos em psicologia. In: GIMENES, M.G.G.; FAVERO, M.H. (Org.). A mulher e o câncer. Campinas: Editorial Psy, 1997. p. 111-147. [ Links ]
GRAÇA, L. A. C.; BURD, M.; MELLO Filho, J. Grupos com diabéticos. In: MELLO Filho, J. O. Grupo e corpo: psicoterapia de grupo com pacientes somáticos. Porto Alegre: Editora Artes Médicas, 2000. p. 213-232. [ Links ]
GRÜNSPUN, H. Distúrbios psicossomáticos na criança. Rio de Janeiro: Atheneu, 1980. [ Links ]
JOHNSON, S. B. Insulin-dependent Diabetes Mellitus in childhood. In: ROBERTS, M. Handbook of Pediatric Psychology. 2. ed. New York: The Guilford Press, 1995. p. 263-285. [ Links ]
LEVENSON, J. L.; OLBRISCH, M. E. Psychosocial evaluation of organ transplant candidates. A comparative survey of process, criteria, and outcomes in heart, liver, and kidney transplantation. Psychosomatics, Arlington, v. 34, n. 4, p. 314-323, 1993. [ Links ]
MATSUSHIMA, M. et al. Geographic variation in mortality among individuals with youth-onset diabetes mellitus across the world. DERI Mortality Study Group. Diabetes Epidemiology Research International. Diabetologia, Bristol, v. 40, n. 2, p. 212-216, 1997. [ Links ]
MESSIAS, E. ; SKOTZKO, C. E. Psychiatric assessment in transplantation. Revista Saúde Pública, São Paulo, v. 34, n. 4, p. 415-420, 2000. [ Links ]
MIYAZAKI, M. C. S.; AMARAL, V. L. R. Instituições de saúde. In: RANGÉ, B. Psicoterapia comportamental e cognitiva: pesquisa, prática, aplicações e problemas. Campinas: Editorial Psy, 1995. p. 235-244. [ Links ]
PERCEGONA, L. S. et al. Perfil clínico dos candidatos ao transplante de ilhotas. Arquivos Brasileiros de Endocrinologia e Metabologia, São Paulo, 2007 (submetido para publicação). [ Links ]
POWER, R. E. et al. Outcome of cadaveric renal transplantation in patients with psychiatric disorders. Ir Med J, Dublin, v. 95, n. 6, p. 172-174, 2002. [ Links ]
RAPISARDA, F.; TARANTINO, A. Non compliance predictive factors in renal transplantation. G Ital Nefrol, Milão, v. 21, n. 1, p. 51-56, 2004. [ Links ]
ROTHENHAUSLER, H. B.; EHRENTRAUT, S.; KAPFHAMMER, H. P. Psychosocial screening and selection of candidates for liver transplantation. Psychother Psychosom Med Psychol, Stuttgart, v. 53, n. 9-10, p. 364-375, 2003. [ Links ]
RUNDEL, L. J.; HALL, R. C. Psychiatric characteristics of consecutively evaluated outpatient renal transplant candidates and comparisons with consultation-liaison inpatients. Psychosomatics, Arlington, v. 38, n. 3, p. 269-276, 1997. [ Links ]
RYAN, E. A. et al. Successful islet transplantation: continued insulin reserve provides long-term glycemic control. Diabetes, Los Angeles, v. 51, n. 7, p. 2148-2157, 2002. [ Links ]
SARAFINO, E. P. Health psychology: biopsychosocial interactions. 2. ed. New York: John Wiley & Sons, 1994. [ Links ]
SHAPIRO, A. M. et al. Islet transplantation in seven patients with type 1 diabetes mellitus using a glucocorticoid-free immunosuppressive regimen. N Engl J Med, Boston, v. 343, n. 4, p. 230-238, 2000. [ Links ]
SILVA, M. A. D. Quem ama não adoece. São Paulo: Best Seller, 1994. [ Links ]
THE DIABETES CONTROL AND COMPLICATIONS TRIAL RESEARCH GROUP. The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus. N Engl J Med, Boston, v. 329, n. 14, p. 977-986, 1993. [ Links ]
VIEIRA, M. A.; LIMA, R. A. G. Crianças e adolescentes com doença crônica: convivendo com mudanças. ver. Latino-Am Enfermagem, Ribeirão Preto, v. 10, n. 4, p. 552-560, 2002. [ Links ]
WHITTEMORE, R. et al. Correlates of depressive symptoms in adolescents with type 1 diabetes. Pediatr Diabetes, Pittsburgh, v. 3, n. 3, p. 135-143, 2002. [ Links ]
ZIMMET, P.; ALBERTI, K. G.; SHAW, J. Global and societal implications of the diabetes epidemic. Nature, London, v. 414, n. 6.865, p. 782-787, 2001. [ Links ]
 Endereço para correspondência
Endereço para correspondência
Miguel Carlos Riella
E-mail: mcriella@pro-renal.org.br
Recebido em: 04/04/2006
Revisado em: 15/03/2007
Aprovado em: 05/04/2007
1Termo inglês utilizado na literatura em saúde, refere-se a estratégias de enfrentamento utilizadas para se lidar com situações que causem medo ou que ameacem a sobrevivência.
2Quanto à avaliação dos testes psicológicos, o parecer técnico do Conselho Federal de Psicologia (CFP) sobre o teste H-T-P de John N. Buck foi favorável para a sua aplicação, até a presente data (CONSELHO FEDERAL DE PSICOLOGIA, 2004).