Serviços Personalizados
artigo
Indicadores
Compartilhar
Psicologia em Pesquisa
versão On-line ISSN 1982-1247
Psicol. pesq. vol.10 no.1 Juiz de Fora jun. 2016
http://dx.doi.org/10.24879/201600100010043
ARTIGO ORIGINAL
DOI: 10.24879/201600100010043
A Dispensação de Psicofármacos em um Município de Pequeno Porte: Considerações Acerca da Medicalização da Vida
The Dispensing of Psychotropic Drugs at a Small Town: Considerations on Life Medicalization
Suely Teodora da SilveiraI; Andréa Resende Vieira de CarvalhoII ; Marcelo Dalla VecchiaIII; Walter MeloIV
I São João del-Rei, Minas Gerais. E-mail: stsilveira@hotmail.com
II São João del-Rei, Minas Gerais. E-mail: andrea.rvieira@hotmail.com
III Departamento de Psicologia, Universidade Federal de São João del-Rei, São João del-Rei, Minas Gerais. Praça Dom Helvécio, 74 – DPSIC - Dom Bosco - São João del-Rei/MG - CEP 36.301-160. E-mail: mdvecchia@ufsj.edu.br.
IV Departamento de Psicologia, Universidade Federal de São João del-Rei, São João del-Rei, Minas Gerais. E-mail: wmelojr@gmail.com
Endereço para Correspondência
Resumo
A hipótese da medicalização da vida é discutida pelo estudo da dispensação de psicofármacos em um município mineiro de pequeno porte. Foram sistematizados e analisados 1.240 registros de dispensação pela rede pública de saúde em 2012. Os antiepiléticos foram mais prescritos no período (37,6%), seguidos de ansiolíticos (33,8%) e antipsicóticos (17,3%). Mulheres receberam a maior parte das prescrições (67,6%). As prescrições foram concentradas nas faixas etárias de 50-59 (20,8%), 60-69 (18,5%) e 40-49 anos (17%). A adesão aos psicofármacos no tratamento do sofrimento mental mostrou-se relevante nesta localidade, sendo a alta prescrição um indicador indireto. Elaboração e desenvolvimento de propostas de desmedicalização junto dos usuários do SUS são fundamentais na direção da atenção integral à saúde.
Palavras-chave: Medicalização; Psicofarmacologia; Farmacoterapia; Saúde mental.
Abstract
The medicalization of life hypothesis is discussed by means of the study of psychotropic medication dispensing in a small town at Minas Gerais state, Brazil. A number of 1.240 records of dispensation accomplished at public health services in 2012 were systematized and analyzed. Anti-epileptics were mostly prescribed in the period (37.6%), followed by anxiolytics (33.8%) and antipsychotics (17.3%). Women received the majority of prescriptions (67.6%). Prescriptions were concentrated in the following age groups: 50-59 (20.8%), 60-69 (18.5%) and 40-49 (17%). The adherence to psychotropic drugs to treat mental disorders proved relevant in this town, high prescription being an indirect indicator. The elaboration and development of desmedicalization propositions along the patients at SUS are central towards a comprehensive health care approach.
Keywords: Medicalization; Psychopharmacology; Pharmacotherapy; Mental health.
INTRODUÇÃO
A medicalização da vida, e a prescrição em grande escala de psicofármacos como um de seus corolários, é uma questão da atualidade, demandando que se lance sobre ela uma reflexão crítica. Vários temas têm sido discutidos em torno dessa questão: a importante participação dos psicofármacos nos lucros bilionários da indústria farmacêutica (Angell, 2007), a apreensão de questões psicossociais ou socioculturais em categorias psicopatológicas (Watters, 2010), o aumento exponencial da prescrição de metilfenidato para crianças em idade escolar (Conselho Regional de Psicologia de São Paulo [CRP-6], 2010), entre outros.
A expansão do uso de psicofármacos, que é o foco do presente estudo, leva à reflexão acerca das relações que o sujeito contemporâneo vem estabelecendo com questões cotidianas que trazem conflito e com as demandas próprias de sua condição humana. Autores têm preferido distinguir medicalização social de medicamentalização (Rosa & Winograd, 2011) ou farmacologização (Camargo Jr., 2013). Estes dois conceitos aproximam-se, porém, à medida que ressaltam o fenômeno da expansão do uso de medicamentos mesmo na ausência de uma doença diagnosticada, como modalidade de aperfeiçoamento farmacológico do desempenho cognitivo ou esportivo, ou como forma de aproximação do estilo de vida a um padrão concebido como ideal.
Ainda que não se parta aqui de uma perspectiva psicanalítica stricto senso, a psicanálise traz uma importante reflexão acerca da medicalização da vida, ao ressaltar a singularidade da constituição do sujeito na sua relação com a cultura, considerando-se, em especial, as vertiginosas mudanças sociais operadas desde a modernidade no Ocidente. Sigmund Freud (1930/1987), em uma de suas obras sociológicas, sugere que, para suportar a vida, que se apresenta às vezes árdua demais, são necessárias medidas paliativas, que seriam “derivativos poderosos, que nos fazem extrair luz de nossa desgraça (como a ciência, por exemplo), satisfações substitutivas, que a diminuem (como a arte), e substâncias tóxicas que nos tornam insensíveis a ela” (p 83). Esta última medida, a intoxicação, tem demonstrado ser uma das prediletas da sociedade contemporânea. Proporciona um método eficaz para influenciar o organismo na produção de prazer ou alívio, assim como certo distanciamento da realidade, anestesiando ou sedando a intensidade do sofrimento através do amortecimento (Canabarro & Alves, 2009).
Não obstante áreas como a Psiquiatria e as Neurociências anunciarem avanços técnico-científicos na pesquisa e na intervenção, observa-se nelas a persistência de uma concepção fisicalista do sofrimento mental. O tratamento, nesta perspectiva, é orientado ao corpo como máquina priorizando um equilíbrio neurobiológico, colocando em segundo plano – ou mesmo desconhecendo – a necessidade de elaboração ou minimização de um sofrimento que é singular. Nesse sentido, não se sonda a gênese e o desenvolvimento das circunstâncias que produziram o sofrimento mental, mas, sim, buscam-se meios para a eliminação dos sintomas (Pelegrini, 2003).
Nos últimos 30 anos observou-se uma mudança significativa na forma de o ser humano compreender a si mesmo e ao sofrimento psíquico (Winograd, 2010/2011). Esse movimento de localização das questões psicológicas de modo mais estrito no âmbito orgânico é crescente e pauta-se, principalmente, em parâmetros cerebrais e genéticos. Em paralelo à intensa valorização dos achados das Neurociências, que embasam essa busca, as mudanças na sociedade vêm criando novas formas de se relacionar com conflitos inerentes à condição humana. A Psiquiatria, por sua vez, acaba por delimitar diagnósticos que, operando como rótulos, são incorporados pela sociedade, em uma operação em que nomenclaturas e definições acabam por fazer parte da linguagem do cotidiano (Freitas & Amarante, 2015). Ferraza, Luzio, Rocha e Sanches (2010) observam que há “um processo social que vem transformando todo o mal-estar psíquico em doença, [incentivando] o tratamento baseado essencialmente em recursos químicos” (p. 382).
A mídia também exerce um papel importante na produção de normalização da vida ao propagandear promessas de felicidade plena, incentivando a busca dos recursos necessários para alcançar esse estado, ainda que seja recorrendo às drogas. Em análise do conteúdo de impressos publicitários da indústria farmacêutica para venda de psicofármacos, verificou-se que a mensagem incutida era de que esses medicamentos aliviariam sintomas de desconforto do dia-a-dia, o que pode induzir ao uso irracional (Mastroianni, Vaz, Noto & Galduróz, 2008), medicalizando-se a “dor do existir” (Pelegrini, 2003).
Ao tratar os sintomas sem buscar os sentidos do adoecer, o que caracteriza o sujeito como único e singular vem se perdendo em meio a um discurso que busca a homogeneização e normalização (Canabarro & Alvez, 2009). Nesse sentido, embora prevaleça uma cultura em que a normalização tenta organizar os conflitos, não se consegue impedir que eles aconteçam, e o que se observa é que as pessoas tentam não lidar ou têm dificuldades substanciais para lidar com eles (Roudinesco, 2000). No presente estudo, entende-se que a medicalização da vida corresponde ao “processo de expansão progressiva do campo de intervenção da biomedicina por meio da redefinição de experiências e comportamentos humanos como se fossem problemas médicos” (Tesser, 2006, p. 348). A prescrição e consumo exacerbado de psicofármacos, dentre outros medicamentos, induz iatrogenias clínicas, o que vai de encontro a uma perspectiva de atuação no campo da Saúde Coletiva para a qual a construção da autonomia juntamente do usuário coloca-se como uma das finalidades para o trabalho em saúde (Campos & Campos, 2006).
No decorrer de um estágio acadêmico-profissionalizante do Curso de Psicologia da Universidade Federal de São João del-Rei (UFSJ) realizado junto de uma equipe da Estratégia Saúde da Família (ESF) em um município de pequeno porte do interior do Estado de Minas Gerais, pelas duas primeiras autoras, sob supervisão acadêmica dos dois últimos, chamou atenção o quantitativo de psicofármacos dispensados aos usuários do serviço, considerado exacerbado em uma primeira análise. Colocaram-se, então, algumas questões: quais são os medicamentos dispensados em maior e menor quantidade? Há diferenças com relação à faixa etária, sexo e local de moradia na dispensação? Quais inferências são possíveis a partir deste quadro? A coleta das informações de pesquisa foi realizada entre fevereiro de 2013 e junho de 2014, e teve por objetivo caracterizar a dispensação de psicofármacos na rede pública de saúde do referido município no ano de 2012, possibilitando discutir acerca da hipótese da medicalização da vida.
METODOLOGIA
Local do Estudo
O município está localizado na mesorregião do Campo das Vertentes, a aproximadamente 200 quilômetros da capital do estado de Minas Gerais, Belo Horizonte. Segundo dados do Instituto Brasileiro de Geografia e Estatística (IBGE), o município contava com pouco mais de 10 mil habitantes no Censo de 2010, sendo subdividido em um distrito, uma vila e 15 povoados, com suas respectivas áreas, totalizando em torno de 600 km². A densidade demográfica é de aproximadamente 20 habitantes por km² (www.ibge.gov.br).
Ainda que os setores agrícolas e a pecuária sejam importantes na atividade econômica do município, nas últimas duas décadas a taxa de urbanização cresceu quase 30%. Isso se deve à expansão e consolidação, em escala industrial, da produção de gêneros alimentícios produzidos em pequenas fábricas com base artesanal. São aproximadamente 2.500 pessoas empregadas nesse setor.
O município contava com três Unidades Básicas de Saúde com quatro equipes da ESF modalidade 2, uma equipe de saúde bucal modalidade 1 e um Centro Odontológico Municipal. Nestes serviços, atendiam quatro médicos, quatro enfermeiros de Saúde da Família, dois dentistas e 19 agentes comunitários de saúde (ACS). Dentre os médicos, três faziam parte do Programa de Valorização dos Profissionais da Atenção Básica (PROVAB) do Governo Federal. As equipes da ESF realizavam, junto da população, atividades voltadas para a promoção, prevenção e proteção da saúde, por meio de grupos, visando o atendimento de hipertensos, idosos, gestantes, mulheres, diabéticos e crianças, incentivando a prática de atividade física. Atividades de promoção da saúde tinham a parceria de projetos e programas de extensão promovidos pela UFSJ.
O município possuía uma unidade da Rede Farmácia de Minas para atendimento e distribuição de medicamentos aos usuários do Sistema Único de Saúde (SUS). A unidade contava com a presença de profissional farmacêutico para a gestão dos processos relacionados à assistência farmacêutica no município. O município também contava com uma Comissão de Farmácia e Terapêutica (CFT), com a atribuição de criar protocolo municipal para a aquisição, distribuição e prescrição de medicamentos do SUS. Recursos dos governos federal, estadual e municipal eram investidos na Rede Farmácia de Minas para a aquisição dos medicamentos, sendo de responsabilidade da unidade local a confecção de processos para aquisição de medicamentos excepcionais e orientação quanto ao uso dos medicamentos. Mais de 300 fármacos distintos eram dispensados para o tratamento de condições agudas e crônicas, dentre eles anticonvulsivantes, antidepressivos, ansiolíticos e antipsicóticos.
Coleta das Informações
Trata-se de um estudo descritivo, cuja amostra, composta por 1.240 receituários, consistiu na totalidade dos registros de dispensação de psicofármacos realizados pela rede pública de saúde do referido município no decorrer do ano de 2012. Estudos descritivos são importantes no que se refere ao acúmulo de informações que descrevem uma realidade dada. Mesmo sem aprofundar a análise ou a explicação dos fenômenos em estudo, favorecem a sistematização de suas magnitudes e distinguem variáveis envolvidas no seu entendimento.
Como ponto de partida para o levantamento de tais informações, a equipe da ESF na qual as duas primeiras autoras estagiavam disponibilizou um caderno no qual era realizado o controle da dispensação de psicofármacos aos usuários que regularmente buscavam esse tipo de medicação. Este caderno continha as seguintes informações: nome do usuário, número do prontuário, medicação prescrita, data em que foi retirada e possível data de retorno.
Com os nomes dos usuários em mãos a partir do caderno, seguiu-se a busca por colher informações sobre essas pessoas nos prontuários disponíveis na unidade. Entretanto, como tanto o caderno quanto os prontuários eram manuscritos, deparou-se com dificuldades decorrentes da ausência de uniformização e qualidade do registro. Não obstante, os prontuários não eram individuais e sim familiares. As fichas de cadastro da população adscrita (Ficha A), realizado pelos ACS, também eram uma fonte de informação disponível. Porém, ambas alternativas se mostraram inviáveis devido ao volume exorbitante de informação manuscrita.
Com a autorização da Secretaria Municipal de Saúde, contatou-se a unidade local da Rede Farmácia de Minas, que disponibilizou um caderno em formato de apostila com o registro manuscrito dos usuários atendidos e o tipo e quantidade de medicamentos dispensados no ano de 2012, abrangendo, assim, todas as prescrições realizadas pela rede pública de saúde do município. Também foi possível obter acesso aos registros de dispensação constantes no Sistema Integrado de Gerenciamento da Assistência Farmacêutica (SIGAF).
A Superintendência de Assistência Farmacêutica da Secretaria de Estado da Saúde de Minas Gerais (SAF/SES/MG) desenvolveu o SIGAF para subsidiar o farmacêutico nas atividades técnicas desenvolvidas nas unidades. O sistema auxilia o controle do fluxo de medicamentos, facilitando o mapeamento da real necessidade de medicamentos da rede local de saúde, viabilizando a programação da assistência farmacêutica. Além disso, por meio do sistema, é possível realizar, além da dispensação, cadastro de pacientes, cadastro de medicamentos, controle de estoque, programação e definição de agenda para atendimento aos usuários. A programação possibilita ao serviço dispor de medicamentos apropriados, nas quantidades e em tempo precisos, evitando, assim, a descontinuidade no abastecimento e contribuindo para a promoção do uso racional de medicamentos (cf. sigaf2.saude.mg.gov.br).
Alguns problemas foram identificados nos registros durante a coleta, tais como anotação incompleta da dispensação e erros de digitação. Tais erros dificultavam, por exemplo, identificar se o registro tinha sido realizado para homônimos ou se eram diferentes episódios de dispensação para a mesma pessoa. As unidades da ESF foram contatadas, solicitando-se aos enfermeiros e ACS esclarecimentos e complementação dos dados, principalmente referentes à caracterização sociodemográfica. É importante ressaltar que o trabalho contou em todas as suas etapas com a colaboração da equipe da ESF em que as duas primeiras autoras estagiavam, assim como do secretário municipal de saúde e da farmacêutica responsável pela unidade local da Rede Farmácia de Minas, que disponibilizaram o acesso às informações que tornaram a pesquisa possível.
Durante a coleta das informações de pesquisa, verificou-se que os dados referentes à dispensação dos cloridratos de metilfenidato e fluoxetina não se encontravam disponíveis no sistema. Ainda que a magnitude da prescrição destes medicamentos não seja irrisória considerando-se informações de âmbito nacional (Itaborahy & Ortega, 2013; Loyola Filho, Castro-Costa, Firmo & Peixoto, 2014), sua sistematização não foi viabilizada na presente pesquisa.
Organização do Material
As informações obtidas foram sistematizadas em tabelas, recorrendo-se, para isso, a um editor de planilhas eletrônicas. Em uma das planilhas foram registrados: nome, endereço, data de nascimento e nome da mãe dos usuários em que havia pelo menos um registro de dispensação de psicofármacos. A título de controle, foram anotados também, em outra planilha, os nomes dos usuários registrados nos cadernos de dispensação das unidades da ESF mas que não constavam no SIGAF.
Outras planilhas foram montadas para organizar as seguintes informações: sexo, faixa etária por decênio, zona de povoamento (rural/urbana) e respectivas microáreas. As informações referentes aos psicofármacos foram distribuídas conforme as seguintes categorias: tipo de medicamento (atenção primária, alto custo ou indisponível na rede pública), grupo farmacológico, denominação genérica e número de comprimidos dispensados.
RESULTADOS E DISCUSSÃO
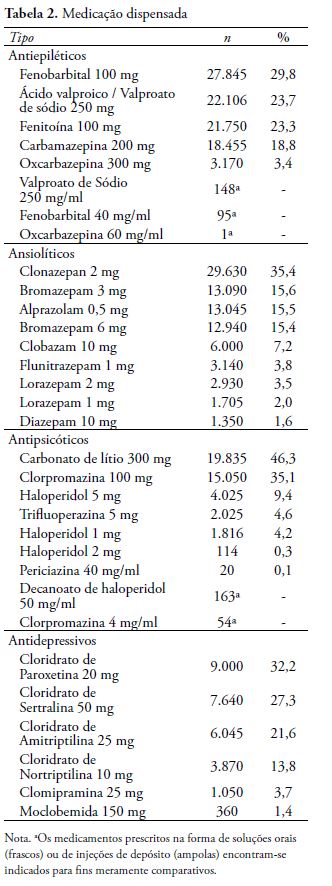
Para sistematizar as informações coletadas, foram montadas duas tabelas: na Tabela 1 constam os dados referentes à composição da amostra (tipo de medicação dispensada, sexo, faixa etária e zona de povoamento), e na Tabela 2 constam os dados de dispensação dos psicofármacos conforme o tipo de medicamento (antiepiléticos, ansiolíticos, antipsicóticos e antidepressivos).
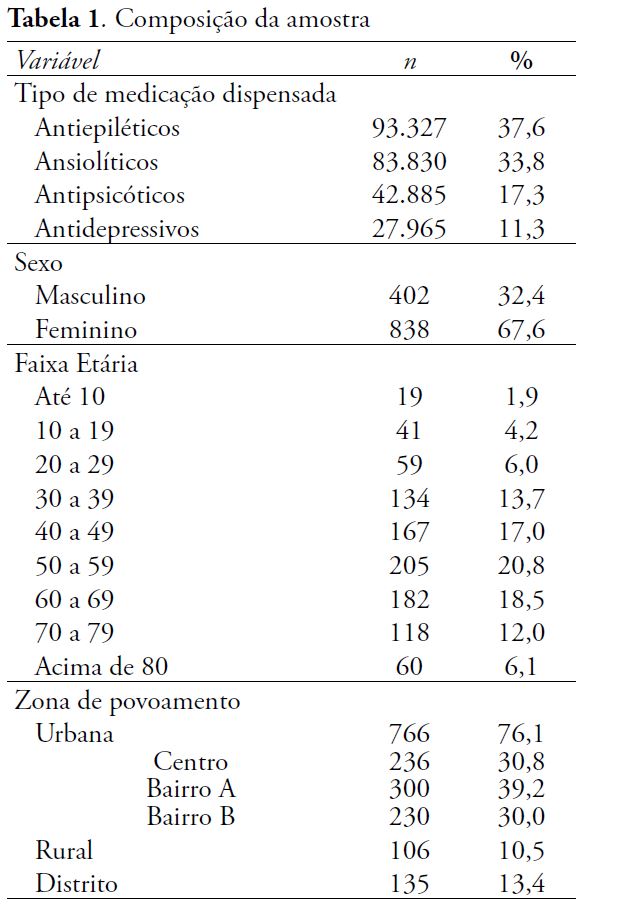
Dos 1.240 registros analisados, houve uma predominância na amostra do sexo feminino (67,6 %). A maior frequência do consumo de psicofármacos entre mulheres, em comparação com os homens, é um fenômeno relatado por várias pesquisas (Rodrigues, Facchini & Lima, 2006; Nordon, Akamine, Novo & Hubner, 2009; Kantorski, Jardim, Porto, Schek, Cortes & Oliveira, 2011; Firmino, Abreu, Perini & Magalhães, 2011; Rocha & Werlang, 2013). Almeida, Coutinho e Pepe (1994) comentam que “diversos autores referem que as mulheres são mais perceptivas em relação à sintomatologia das doenças, procuram precocemente ajuda e são menos resistentes ao uso de medicamentos prescritos do que os homens” (p. 41). Loyola Filho, Uchoa & Costa (2006) concordam que essa prevalência do sexo feminino em relação ao uso de psicotrópicos se deve pelo fato que as mulheres se preocuparem mais com questões relacionadas à saúde e ao autocuidado, apresentando maior adesão ao tratamento farmacológico.
Parece haver por parte dos profissionais de saúde uma tendência a levar em consideração o sexo do paciente para decidir sobre a prescrição, baseando-se na ideia de que as mulheres seriam mais suscetíveis ao sofrimento mental que os homens. Entretanto, percebe-se não haver uma preocupação por parte dos profissionais da saúde em considerar a subjetividade e a realidade das mulheres e os determinantes deste tipo de sofrimento. Os dados levantados por Luna, Lirola, Acín, Matias, Gomés & Alcalá (2000) apontaram que as mulheres, mesmo apresentando os mesmos sintomas que os homens, recebiam mais prescrições de ansiolíticos.
Carvalho & Dimenstein (2004) verificaram que aspectos do contexto determinantes do modo de vida das mulheres, tais com a assimetria nas relações de poder diante dos homens, a relação com seu próprio corpo e sexualidade, o excesso de encargos na vida doméstica e as limitadas oportunidades de mudança costumam não ser levados em conta no processo de diagnóstico e tratamento. Leibeing & Groisman (2001) constataram que as usuárias que participaram da pesquisa precisavam lidar com problemas familiares, conjugais e presenciavam episódios de violência, o que influenciava diretamente em sua pressão arterial. Nesse caso, a medicação surgia como a expectativa de um objeto mágico, capaz de aliviar as angústias, funcionando, por outro lado, como um obstáculo para que elas se conscientizem dos motivos de seu adoecimento e buscassem outras formas de lidar com seus sofrimentos cotidianos.
Também se verifica o papel dos meios de comunicação de massa, dentre eles a propaganda, na construção de um modelo para consumo, como sugere o estudo de Mastroianni, Vaz, Noto e Galduróz (2008). Na análise de propagandas de psicofármacos direcionadas aos profissionais médicos, os autores verificaram que 62,8% das figuras retratadas eram mulheres, número quatro vezes superior ao de homens. Essa ênfase poderia fazer crer que os transtornos depressivos seriam tipicamente femininos, induzindo os profissionais à prescrição irracional.
Em relação à idade, da amostra original de 1.240 usuários, foram encontrados os dados referentes a 985 usuários, visto não constar a data de nascimento dos demais no SIGAF. Os dados mostram que a utilização de psicofármacos dispensados aumentou com a idade, apresentando maior prevalência na faixa etária de 50 a 59 anos, voltando, porém, a decrescer a partir dos 60 anos. Resultado similar foi encontrado no estudo de Firmino, Abreu, Perini e Magalhães (2011), que enfatiza um serviço de saúde, verificando-se também um decréscimo em usuários com mais de 60 anos. Almeida, Coutinho & Pepe (1994), em estudo realizado em uma região administrativa do Rio de Janeiro observaram, por sua vez, um decréscimo a partir dos 70 anos. Lima, Menezes, Carandina, Cesar, Barros & Goldbaum (2008), em estudo de levantamento populacional de base municipal, encontraram um resultado diferente: em sua pesquisa houve um predomínio de sujeitos jovens, sendo que mais de 50% tinham menos de 40 anos.
Almeida, Coutinho & Pepe (1994), observando o decréscimo da prescrição de psicofármacos entre a população idosa, levantam algumas questões. Dentre elas, se a redução se deve ao fato de pessoas a partir dos 60 e 70 anos serem mais saudáveis tanto física como psiquicamente, ou se isso não se deve à constituição de uma amostra seletiva de pessoas que alcançaram uma maior expectativa de vida. Seriam necessários estudos mais específicos para esclarecer a diminuição de uso de psicofármacos nessa faixa etária.
No que se refere à informação sobre o endereço, esta constava em 1.007 registros da amostra total. A zona urbana foi a que registrou maior índice de dispensação (76,1%). Os registros de prescrições de pessoas que moram na zona rural foram de 10,5%. Os demais 13,4% correspondem aos moradores de dois distritos, que são pequenas vilas compostas por aglomerados de dois ou três bairros. Cabe questionar se a maior prescrição na zona urbana deve-se à maior prevalência de condições tratadas com psicofármacos, ou se não se trata de um viés relacionado ao acesso geográfico, o que poderia ser esclarecido com novos estudos.
Quanto às micro-áreas componentes do território de abrangência da ESF, notou-se que a dispensação de psicofármacos é ligeiramente maior na região compreendida pelo Bairro A do que no Centro e no Bairro B, sendo que as duas últimas praticamente equivalem no que se refere ao número de moradores para os quais foram dispensados psicofármacos. Este dado corroboraria a hipótese do acesso geográfico, visto que os moradores do Bairro B acessam uma unidade da ESF localizada no Centro do município, e não em seu próprio território físico, o que justificaria a maior dispensação para os moradores do Bairro A, que contém uma unidade na ESF.
Quanto ao tipo de medicação (Tabela 2), os antiepiléticos foram os psicofármacos mais prescritos (37,6%), dentre eles, o fenobarbital (29,8%). Em segundo lugar vêm os ansiolíticos (33,8%), com destaque ao clonazepam (35,4%); a seguir, os antipsicóticos (17,3%), destacando-se o carbonato de lítio (46,3%), e finalmente, os antidepressivos, sendo o cloridrato de paroxetina (32,2%) o mais frequentemente prescrito.
No estudo de Rocha e Werlang (2013) foram encontrados resultados diferentes, sendo os antidepressivos dispensados com maior frequência, seguido pelos antiepiléticos. A maior dispensação de antiepiléticos dentre os psicofármacos levantou uma questão, a ser investigada em estudos posteriores, a respeito da organização local da oferta assistencial em saúde mental, visto a possível existência de um superdimensionamento de quadros de epilepsia, sugerindo a necessidade de estudos de prevalência nesta população para averiguação. Não obstante, conforme indicado na seção anterior, é preciso registrar que os dados referentes à dispensação de cloridrato de metilfenidato e cloridrato de fluoxetina não se encontravam disponíveis, o que poderia alterar o quadro encontrado.
Os psicofármacos são drogas lícitas e fabricadas pela indústria farmacêutica, cuja prescrição deve seguir determinados parâmetros de segurança devido aos riscos de dependência, tolerância e overdose, dentre outros. O uso irracional, aliado a práticas inadequadas na dispensação de psicofármacos, foram observados em um estudo que analisou 108.215 prescrições, sendo que, dessa amostra, 71% correspondiam a benzodiazepínicos (76.954), com o diazepam à frente (Noto et al, 2002). Em uma cidade de pequeno porte do Oeste paulista, 63% das pessoas que procuravam o Pronto Atendimento e já faziam uso de medicação psiquiátrica eram encaminhadas para consulta psiquiátrica e, destes, 99% recebiam prescrição de psicofármacos, independente da queixa apresentada. Neste estudo somente 1% recebeu alta do tratamento psiquiátrico, o que ocorreu quando a pedido do próprio usuário. Dentre os usuários que não faziam uso prévio de medicação, 98% recebiam a prescrição pela primeira vez ao acessar o Pronto Atendimento estudado (Ferraza et al., 2010).
Xavier, Terra, Silva, Mostardeiro, Silva e Freitas (2014) lembram que a Lei nº 10.216/01 garante o direito às pessoas de receber informações a respeito de sua doença, seu tratamento, o direito à escuta e, inclusive, de questionar sobre qualquer aspecto envolvido no seu atendimento. Entretanto, esses autores observaram uma desconsideração desses direitos para privilegiar um conceito de normalidade em que os usuários “são conduzidos à utilização da medicação por ainda haver certa intolerância diante do comportamento imprevisível ou estranho destes à sociedade” (Xavier et al, 2014, p. 325). Dessa forma, as pessoas acabam por incorporar o uso de psicofármacos em seu cotidiano, tornando seu uso um hábito que os mantém, supostamente, emocionalmente estáveis. Segundo Guarido (2007), o saber médico atualmente considera recomendável apenas as terapias de abordagem comportamental ou cognitiva, sendo
as crianças e suas famílias submetidas ao poder exercido pela constituição de um domínio de saber médico-psicológico sem que o contexto de seus sofrimentos, bem como sua possibilidade de tratamento, sejam orientados para outras formas de consideração da subjetividade que não a normalizante e de ‘treinamento’ (p. 156).
Silva, Piano e Hunsche (2013) constataram um aumento significativo no consumo de medicação em adolescentes encaminhados para atendimento psicoterápico em um serviço-escola no período que abrange de 1988 a 2010. Segundo esses autores,
ao contrário do que se propõe o processo de psicoterapia, que mostra seus resultados processualmente, os medicamentos atuais prometem extirpar os sintomas num curto espaço de tempo, sendo este o motivo que leva tantas pessoas a optarem por um tratamento medicamentoso ao invés de recorrer a uma psicoterapia (p.155).
A desconsideração dos direitos dessas pessoas em contar com alternativas de tratamento fica também evidente ao se constatar que outros fatores, tais como a falta de recursos na unidade de saúde, exercem forte influência na prescrição, muito mais que a necessidade real do paciente (Borges, Miasso, Vedana, Telles Filho & Hegadoren, 2015).
Para Guarido (2007), a padronização dos sintomas – principalmente a partir da publicação dos Manuais Diagnósticos e Estatísticos de Transtornos Mentais (DSM) –, os avanços nas Neurociências que buscam localizar os processos psicológicos em bases orgânicas e os interesses financeiros da indústria farmacêutica trazem como consequência a perda da noção de sentido dos sintomas e uma crescente medicalização do sofrimento psíquico. Não se trata de negar a importância do medicamento, mas é imprescindível que o usuário seja acolhido e que sua história pessoal, sua subjetividade e contexto social e familiar sejam considerados, buscando estratégias para a melhoria de sua qualidade de vida (Henrard & Reis, 2013). É preciso oferecer espaços de convivência e para a criação, onde opiniões e escolhas possam ser expressadas, além de se implementar abordagens educativas, nas quais os interesses dos usuários sejam prioridade e possam ser oferecidos cuidados que acolham seu protagonismo no tratamento (Xavier et al., 2014).
CONSIDERAÇÕES FINAIS
O presente estudo demonstrou expressiva prescrição de psicofármacos na população dessa cidade de pequeno porte do interior de Minas Gerais. A amostra analisada representa em torno de 12% da população, que pode ser considerada significativa. Os resultados encontrados corroboram os achados de outros estudos que sugerem uma tendência atual à medicalização do sofrimento, em que os psicofármacos são recursos terapêuticos empregados com caráter central ou único. O presente estudo não pretendeu analisar ou avaliar a rede disponível, impossibilitando tecer considerações acerca da qualidade da oferta de atenção à saúde mental na localidade. No entanto, chama à atenção a relevante adesão ao uso de psicofármacos no tratamento do sofrimento mental, sendo sua expressiva prescrição um indicador indireto desta adesão.
O estudo do quadro clínico não foi contemplado nesta investigação. Ainda que os tipos de medicação psicotrópica sirvam como uma indicação para o clínico, em especial de sua disponibilidade no serviço público, a prescrição não é específica para cada diagnóstico. O estudo dos prontuários poderia viabilizar uma sistematização dos diagnósticos, porém, exigiria um dispêndio de tempo e recursos inviável nesta oportunidade. Erros de digitação e ausência de informações, tais como data de nascimento ou endereço, dificultaram o trabalho de sistematização, mas pode-se afirmar que não interferiram significativamente nos resultados encontrados.
Verificou-se que os dados corroboram com a literatura no que tange ao crescimento do uso de psicofármacos em detrimento de outras formas de abordagem do sofrimento mental. No entanto, vale ressaltar que qualquer estratégia de atenção à saúde, inclusive a psicoterapia, por exemplo, pode ter como efeito a medicalização da vida, caso constitua um obstáculo à produção de autonomia. A dificuldade em lidar com os desafios próprios da condição humana e de uma abordagem da subjetividade, bem como a prescrição indiscriminada de psicofármacos, contribuem para que se instale uma cultura medicalizante, em que a normalização se torna uma meta a ser alcançada. O consumo de medicamentos, em particular dos psicofármacos, torna-se “uma forma de produzir equivalências às noções atribuídas à saúde e gerar pertencimentos de normalização legitimados socialmente” (Ignácio & Nardi, 2007, p. 94).
Dessa forma, torna-se necessário incentivar o uso racional de medicação que, de acordo com a Organização Mundial de Saúde (OMS), “ocorre quando o paciente recebe o medicamento apropriado à sua necessidade clínica, na dose e posologia corretas, por um período de tempo adequado e ao menor custo para si e para a comunidade” (Rocha & Werlang, 2013, p. 3292). Na noção de uso racional está implícita a ideia de que a prescrição de medicamentos de uma forma geral, psicofármacos inclusive, é uma dentre as tecnologias de cuidado disponíveis, que deve ser levada em consideração, mas jamais de forma compulsória.
Vale registrar a pertinência de ações que problematizem o excesso de prescrição inclusive dentre os profissionais de saúde e os serviços substitutivos de saúde mental (Bezerra, Jorge, Gondim, Lima & Vasconcelos, 2014). O tratamento da pessoa em sofrimento mental deve ocorrer com a dignidade inerente ao atendimento integral de suas necessidades enquanto cidadão, considerando os princípios consignados na Lei da Reforma Psiquiátrica Brasileira.
REFERÊNCIAS
Almeida, L. M., Coutinho, E. S. F., & Pepe, V. L. E. (1994). Consumo de Psicofármacos em uma Região Administrativa do Rio de Janeiro: A Ilha do Governador. Cadernos de Saúde Pública, 10(1), 5-16, 1994. [ Links ]
Angell, M. (2007). A verdade sobre os laboratórios farmacêuticos. Rio de Janeiro/São Paulo: Editora Record. [ Links ]
Bezerra, I. C., Jorge, M. S. B., Gondim, A. P. S., Lima, L. L., & Vasconcelos, M. G. F. (2014). “Fui lá no posto e o doutor me mandou foi pra cá”: processo de medicamentalização e (des)caminhos para o cuidado em saúde mental na Atenção Primária. Interface - Comunicação, Saúde, Educação, 18(48), 61-74.
Borges, T. L., Miasso, A. I., Vedana, K. G. G., Telles Filho & Hegadoren, K. M. (2015). Prevalência do uso de psicotrópicos e fatores associados na atenção primária à saúde. Acta Paulista de Enfermagem, 28(4), 344-349. [ Links ]
Camargo Jr., K. R. (2013). Medicalização, farmacologização e imperialismo sanitário. Cadernos de Saúde Pública, 29(5), 844-846. [ Links ]
Canabarro, R. C. S., & Alves, M. B. (2009). Uma pílula para (não) viver. Revista Mal-Estar e Subjetividade, 9(3), 839-866. [ Links ]
Campos, R. T. O. & Campos, G. W. S. (2006). Co-construção de autonomia: o sujeito em questão. In G. W. S. Campos, M. C. S. Minayo, M. Akerman, M. Drumond Júnior & I. M. Carvalho (Orgs.), Tratado de Saúde Coletiva (pp. 669-687). São Paulo: Hucitec. [ Links ]
Carvalho, L.F. & Dimenstein, M. (2004). O modelo de atenção à saúde e o uso de ansiolíticos entre mulheres. Estudos de Psicologia, 9(1), 121-129. [ Links ]
Conselho Regional de Psicologia de São Paulo. Grupo Interinstitucional Queixa Escolar. (2010). Medicalização de crianças e adolescentes: conflitos silenciados pela redução de questões sociais a doenças de indivíduos. São Paulo: Casa do Psicólogo. [ Links ]
Ferraza, D. A., Luzia, C. A., Rocha, L. C.; Sanches, R. R. (2010). A banalização da prescrição de psicofármacos em um ambulatório de saúde mental. Paidéia, 20(47), 381-390. [ Links ]
Firmino, K. F., Abreu, M. H. N. G., Perini, E., & Magalhães, S. M. S. (2011). Fatores associados ao uso de benzodiazepínicos no serviço municipal de saúde da cidade de Coronel Fabriciano, Minas Gerais, Brasil. Cadernos de Saúde Pública, 27(6), 1223-1232. [ Links ]
Freitas, F., & Amarante, P. (2015). Medicalização em Psiquiatria. Rio de Janeiro: Fiocruz.
Freud, S. (1987). O mal-estar na civilização (Edição Standard Brasileira das Obras Psicológicas Completas de Sigmund Freud, v. 21, 2ª ed.). Rio de Janeiro: Imago. (Originalmente publicado em 1930). [ Links ]
Guarido, R. (2007). A medicalização do sofrimento psíquico: considerações sobre o discurso psiquiátrico e seus efeitos na Educação. Educação e Pesquisa, 33(1), p. 151-161. [ Links ]
Henrard, L. P. & Reis, C. W. (2013) A medicalização do sofrimento psíquico na contemporaneidade. Revista Polidisciplinar Eletrônica da Faculdade Guairacá, 2(5), 32-48. [ Links ]
Ignácio, V. T. G., & Nardi, H. C. (2007). A medicalização como estratégia biopolítica: um estudo sobre o consumo de psicofármacos no contexto de um pequeno município do Rio Grande do Sul. Psicologia & Sociedade, 19(3), 88-95. [ Links ]
Itaborahy, C., & Ortega, F. (2013). O metifenidato no Brasil: uma década de publicações. Ciência & Saúde Coletiva, 18(3), 803-816. [ Links ]
Kantorski, L. P., Jardim, V. M. R., Porto, A. R., Schek, G., Cortes, J. M., & Oliveira, M. M. (2011). Descrição de oferta e consumo dos psicofármacos em Centros de Atenção Psicossocial na Região Sul brasileira. Revista da Escola de Enfermagem da USP, 45(6), 1481-1487. [ Links ]
Leibing, A & Groisman, D. (2001) Tão alto quanto o morro – identidades localizadas de mulheres hipertensas na favela da Mangueira. In B.T. Ribeiro, et al (Orgs.). Narrativa, Identidade e Clínica (pp. 258-276). Rio de Janeiro: Edições IPUB/CUCA.
Lima, M. C. P., Menezes, P. R., Carandina, L., Cesar, C. L. G., Barros, M. B. A., & Goldbaum, M. (2008). Transtornos mentais comuns e uso de psicofármacos: impacto das condições socioeconômicas. Revista de Saúde Pública, 42(4), 717-723. [ Links ]
Luna M. M. E, Lirola E. C., Acín M. J. P., Matías, M. R. M., Goméz, F. A. & Alcalá, F. J. R. (2000). Influencia del género del paciente em el manejo de cuadros ansioso/depresivos. Atención Primaria, 26(8), 554-8. [ Links ]
Loyola Filho, A. I.; Castro-Costa, É.; Firmo, J. O. A., & Peixoto, S. V. (2014). Trends in the use of antidepressants among older adults: Bambuí Project. Revista de Saúde Pública, 48(6), 857-865. [ Links ]
Loyola Filho, A. I., Uchoa, E., Costa, M. F. L. (2006). Estudo epidemiológico de base populacional sobre uso de medicamentos entre idosos na região metropolitana de Belo Horizonte, Minas Gerais, Brasil. Revista de Saúde Pública, 22(12), 2657-67. [ Links ]
Mastroianni, P. C., Vaz, A. C. R., Noto, A. R., Galduróz, J. C. F. (2008). Análise do conteúdo de propagandas de medicamentos psicoativos. Revista de Saúde Pública, 42(5), 968-71. [ Links ]
Nordon, D. G., Akamine, K., Novo, N. F., & Hübner, C. von Krakauer. (2009). Características do uso de benzodiazepínicos por mulheres que buscavam tratamento na atenção primária. Revista de Psiquiatria do Rio Grande do Sul, 31(3), 152-158. [ Links ]
Noto, A. R., Carlini, E. A., Mastroianni, P. C., Alves, V. C., Galduróz, J. C. F., Kuroiwa, W., Csizmar, J., Costa, A., Faria, M. A., Hidalgo, S. R., Assis, D., & Nappo, S. A. (2002). Analysis of prescription and dispensation of psychotropic medications in two cities in the State of São Paulo, Brazil. Revista Brasileira de Psiquiatria, 24(2), 68-73. [ Links ]
Pelegrini, M. R. F. (2003). O abuso de medicamentos psicotrópicos na contemporaneidade. Psicologia: Ciência e Profissão, 21(3), 38-43. [ Links ]
Rocha, B. S., & Werlang, M. C. (2013). Psicofármacos na Estratégia Saúde da Família: perfil de utilização, acesso e estratégias para a promoção do uso racional. Ciência & Saúde Coletiva, 18(11), 3291-3300. [ Links ]
Rodrigues, M. A. P., Facchini, L. A., & Lima, M. S. (2006). Modificações nos padrões de consumo de psicofármacos em localidade do Sul do Brasil. Revista de Saúde Pública, 40(1), 107-114. [ Links ]
Rosa, B. P. G. D., & Winograd, M. (2011). Palavras e pílulas: sobre a medicamentalização do mal-estar psíquico na atualidade. Psicologia & Sociedade, 23(spe), 37-44. [ Links ]
Roudinesco, R. (2000). Por que a psicanálise? Rio de Janeiro: Jorge Zahar Editor. [ Links ]
Silva, J. C., Piano, G. & Hunsche, L. B. (2013). Medicalização e psicoterapia: a relação entre o uso de psicofármacos e o processo de psicoterapia na adolescência. Revista NUPEM, 5(9), 151-162. [ Links ]
Tesser, C. D. (2006). Medicalização social (II): limites biomédicos e propostas para a clínica na atenção básica. Interface - Comunicação, Saúde, Educação, 10(20), 347-362. [ Links ]
Watters, E. (2010). A americanização da doença mental. Revista Latinoamericana de Psicopatologia Fundamental, 13(1), 102-115. [ Links ]
Winograd, M. (2010/2011). O sujeito das neurociências. Trabalho, Educação, Saúde, 8(3), 521-535. [ Links ]
Xavier, M. S., Terra, M. G., Silva, C. T., Mostardeiro, S. C. T. S., Silva, A. A. & Freitas, F. F. (2014). O significado da utilização de psicofármacos para indivíduos com transtorno mental em acompanhamento ambulatorial. Escola Anna Nery Revista de Enfermagem , 18(2), 323-329. [ Links ]
Recebido em 08/09/2016
Aceito em 19/10/2016














