Introdução
No campo da saúde coletiva são persistentes as concepções generificadas, que incidem na maneira como os sujeitos se vinculam aos serviços de saúde e aderem às práticas de cuidado (Gomes, 2008; Soares et al., 2011; Souto, 2008). No contexto institucional, iniquidades de gênero contribuem para a estratificação dos públicos beneficiários das ações ofertadas, privilegiando certos perfis de usuários em detrimento de outros (Schraiber et al., 2010). Investigar os fatores associados a essa seletividade implícita é fundamental para o planejamento de políticas públicas inclusivas e efetivas para atenuar os impactos das disparidades em saúde (Alexandre & Santos, 2019, 2021).
No cenário brasileiro é relativamente recente o reconhecimento das mulheres como sujeitos das políticas de saúde (Ministério da Saúde, 2004). A despeito dos notáveis avanços e conquistas obtidos das últimas décadas, percebe-se uma persistente dificuldade de inserir a questão da orientação sexual não heterocentrada nas propostas assistenciais. Há evidências de que pessoas com orientação sexual divergente da heteronormatividade enfrentam disparidades de saúde quando comparadas às heterossexuais (Santos et al., 2019; Souza, Oliveira-Cardoso et al., 2021). Por heteronormatividade entende-se a crença universalizante, amplamente disseminada pela cultura heterossexual, de que a heterossexualidade é o único caminho legítimo e aceitável para a manifestação da afetividade e desejo sexual. A heteronormatividade também naturaliza e legitima a existência de apenas duas possibilidades identitárias, ser homem e ser mulher, que normatizam o corpo e reforçam o binarismo de gênero (Braga et al., 2018).
Estudos mostram que o assédio e a discriminação baseada na orientação sexual estão associados ao aumento da vulnerabilidade ao sofrimento psicológico (Herek et al., 1997; Lewis et al., 2015; Meyer, 1995). Estudo realizado na Austrália verificou que mulheres bissexuais e lésbicas eram significativamente mais propensas a fazer uso dos serviços de saúde do que as heterossexuais; porém, a satisfação das primeiras com o atendimento recebido e a continuidade dos cuidados eram significativamente menores (Hughes et al., 2010).
Unidades de Saúde da Família são socialmente percebidas como “lugares de mulheres” e “para mulheres”, e de fato elas representam a maior parcela do público atendido. Geralmente, as ações de saúde ofertadas pelos serviços estão relacionadas a aspectos reprodutivos e a porta de entrada guarda relação com a maternidade e cuidados pré e perinatais. É comum que a mulher chegue ao serviço depois de algum agente de saúde identificar sua gravidez durante uma visita domiciliar e, a partir daí, ela é captada como beneficiária de outras ações de saúde (Mello, 2014; Souto, 2008). No cenário da atenção básica, o perfil esperado nas Unidades de Saúde da Família é o da mulher adulta, mãe e heterossexual. Qualquer mulher que se distancie desse padrão hegemônico tende a ser invisibilizada ou vista com certo estranhamento, e mesmo quando encontra um ambiente mais permissivo e tolerante, pode se deparar com serviços que não são adequados nem sensíveis às suas demandas específicas (Mello, 2014; Souto, 2008).
Batista e Zambenedetti (2017) utilizaram grupos focais com mulheres lésbicas e bissexuais com o propósito de discutir estratégias de prevenção às doenças/infecções sexualmente transmissíveis (DSTs/ISTs), especialmente HIV/Aids (síndrome da imunodeficiência adquirida, causada pelo vírus da imunodeficiência humana). Os resultados mostraram que a
ausência de políticas e ações de prevenção às IST-Aids para mulheres lésbicas e bissexuais está atrelada à invisibilização social desse público. As experiências relatadas evidenciam aspectos instituídos no campo da prevenção, relacionados ao caráter biomédico e prescritivo das intervenções, assim como seu viés heteronormativo, com informações que não condizem com o contexto e demandas das participantes, acentuando a dimensão programática da vulnerabilidade. (p. 49)
O que se observa com frequência é que muitas vezes os profissionais de saúde não conseguem promover um ambiente acolhedor para que mulheres bissexuais e lésbicas falem abertamente sobre sua sexualidade e se sintam à vontade para dirimir dúvidas sobre esse tema. O despreparo para lidar com as questões da sexualidade, ou mesmo o desinteresse por elas, levam os profissionais de saúde a evitar se envolver com esse assunto (Cabral et al., 2019; Junqueira et al., 2013; Souza, Lima-Santos & Santos, 2021; Souza et al., 2019; Vieira et al., 2013).
Sem saber o que fazer, os profissionais relatam que não tiveram em sua formação oportunidades de discutir questões sobre bi ou homossexualidade e suas interfaces com a saúde. Essas barreiras levam os pesquisadores a propor que a produção de materiais informativos e formativos para profissionais de saúde precisa considerar a diversidade dos discursos, práticas e desejos encontrados no campo das sexualidades (Mello, 2014; Querino et al., 2017).
A abordagem utilizada com um profissional que apresenta atitude de maior abertura e aceitação da diversidade sexual provavelmente terá de ser diferente daquela empregada com um trabalhador da saúde que sustenta um discurso de rejeição aberta ou velada, ou franca homofobia/bifobia (Mello, 2014). Um sistema de crenças mais rígido sobre a questão da afetividade/sexualidade entre pessoas do mesmo gênero, ou que não sentem atração exclusiva por um gênero, exigem mais do que uma simples estratégia de informação, pois há aspectos afetivos e valorativos em jogo, além dos cognitivos (Tombolato et al., 2019). A proposta educativa deve mirar a formação ampla dos profissionais dentro dos preceitos do respeito à cidadania e à vida democrática, reconhecendo as/os usuárias/os do serviço como sujeitos de direitos e com autonomia para tomar suas decisões (Santos et al., 2019).
Na perspectiva da política de humanização dos serviços, os trabalhadores da saúde precisam estar sensibilizados para a necessidade de abordar as manifestações dissidentes quanto à orientação sexual e à identidade de gênero, tratando as diferenças com respeito e dignidade. Também devem ser cuidadosos e evitar invocar categorias classificatórias ao cuidarem das mulheres de minorias sexuais, já que os significados de palavras como bissexual ou lésbica, por exemplo, podem não ser os mesmos ou ter a mesma conotação para profissionais e usuárias (Barbosa & Facchini, 2009).
Para assegurar a oferta de escuta qualificada aos estratos da população que habitualmente sofrem discriminação e são marginalizados em diferentes contextos sociais (família, escola, trabalho, religião), os profissionais de saúde precisam estar atentos às questões de saúde LGBT (lésbicas, gays, bissexuais e transgêneros) e às políticas públicas que favorecem a inclusão dessa população nos serviços (Cardoso & Ferro, 2012). A bem da verdade, todas/os as/os usuárias/os merecem receber acolhimento adequado e respeitoso no sistema público de saúde, de modo a garantir que os demais princípios que complementam a equidade, como universalidade do acesso e integralidade, também sejam alcançados.
Do ponto de vista da gestão dos recursos, é importante que os serviços promovam um ambiente de apoio e acolhimento no qual as mulheres sintam segurança suficiente para revelarem, caso queiram e se sintam seguras, sua orientação sexual divergente da heteronormativa. Os clínicos que sejam capazes de estabelecer um contexto permissivo e aberto ao diálogo podem auxiliar mulheres bissexuais ou lésbicas a desenvolverem suas habilidades de enfrentamento, uma condição favorecedora da saúde (Aaron & Hughes, 2007; Hughes et al., 2007).
Nas últimas décadas, percebe-se um esforço para implementar avanços em programas e políticas públicas voltados para o atendimento das necessidades específicas das populações estigmatizadas e marginalizadas devido à orientação sexual ou a identidade de gênero dissidente, como o programa Brasil sem Homofobia, a Carta de Direitos dos Usuários da Saúde, a Política Nacional de Atenção Integral à Saúde da Mulher e a Política Nacional de Saúde Integral LGBT. Dentre os obstáculos encontrados para a efetivação das políticas existentes, podem ser destacados o fato de serem insuficientes, terem implementação vista ainda como empreendimento desafiador e muitas vezes não chegarem até as mulheres que delas necessitam (Albuquerque et al., 2013; Alves et al., 2020).
A partir de janeiro de 2019, com a ascensão da extrema direita à Presidência da República, assistimos a um deliberado desmonte dos dispositivos de proteção social e das políticas públicas inclusivas, pondo em marcha um movimento de refluxo dos avanços conquistados anteriormente. No rolo compressor dos retrocessos e da disseminação de discursos de ódio, instaurou-se um ambiente autoritário e hostil à proteção dos interesses das minorias, o que estimula atos de bifobia, homofobia e misoginia (Santos et al., 2020; United Nations, 2012).
As mulheres que se autoidentificam como adeptas de práticas, orientações e desejos não alinhados à heteronormatividade compõem um grupo heterogêneo, que inclui uma fração que se relaciona afetiva e sexualmente exclusivamente com outras mulheres, outro segmento que se sente atraído tanto por homens como mulheres, e aquelas que se declaram assexuais (Souza, Oliveira-Cardoso et al., 2021). A despeito dessa diversidade, o foco prioritário das pesquisas tem se voltado mais às lesbianidades, quando comparadas com os estudos dedicados à bissexualidade e, por extensão, à saúde das mulheres bissexuais. Parte substancial do conhecimento científico é produzido no circuito do sistema de pós-graduação, em diferentes áreas do conhecimento. Assim, justifica-se o interesse de mapear a produção de teses e dissertações dedicadas a essa temática, a fim de circunscrever as tendências, abrangência e focos de interesse das pesquisas produzidas pela comunidade acadêmica brasileira nas últimas décadas. Frente ao exposto, este estudo teve por objetivo analisar a produção científica nacional em nível de pós-graduação sobre a saúde de mulheres bissexuais e sua relação com os serviços de saúde.
Método
Trata-se de um estudo qualitativo, documental, do tipo revisão integrativa da literatura. A revisão integrativa consiste num método de pesquisa que busca identificar, analisar e sistematizar os resultados de estudos primários, sintetizando as pesquisas disponíveis, com vistas a direcionar a prática fundamentada em conhecimento científico. Esse método possibilita ao pesquisador atualizar, sintetizar e discutir o conhecimento produzido sobre um determinado tema em um dado período de tempo e analisar a literatura selecionada com base na interpretação e análise crítica dos resultados de pesquisas (Carvalho et al., 2019).
Foram desenvolvidas as etapas preconizadas pela revisão integrativa: identificação do tema e elaboração da pergunta norteadora, busca na literatura com critérios de inclusão e exclusão, definição das informações a serem extraídas dos estudos selecionados por meio de um formulário bibliográfico previamente elaborado, coleta de dados, avaliação com análise crítica dos estudos incluídos na revisão, discussão dos resultados e apresentação da revisão integrativa (Carvalho et al., 2019).
A busca foi norteada pela pergunta: Qual é o status da produção científica nacional, no âmbito da pós-graduação, a respeito da saúde de mulheres bissexuais e sua relação com os serviços de saúde? A coleta dos dados foi realizada por meio de consulta ao Catálogo de Teses e Dissertações da CAPES (Coordenação de Aperfeiçoamento de Pessoal de Nível Superior), utilizando os termos, extraídos dos Descritores em Ciências da Saúde (DeCS) e do Medical Subject Headings Section (MESH), “bissexualidade”, “bissexual” e “lésbica” para realizar uma busca sistemática nesse catálogo. A opção por incluir na estratégia de busca a palavra “lésbica” como termo indexado justifica-se porque foram encontradas, com expressiva frequência, pesquisas que não explicitavam a bissexualidade no título ou nas palavras-chave, porém mencionavam mulheres bissexuais no resumo.
Não houve restrição temporal para a seleção dos estudos; a busca foi realizada no mês de março de 2021. A plataforma utilizada indexa dissertações e teses a partir do ano de 1992. Devido às características de acesso ao Catálogo, foram utilizadas estratégias combinadas de diferentes formas com o propósito de contemplar uma busca abrangente, tendo como eixo norteador a pergunta do estudo e os critérios de inclusão estabelecidos.
Na pesquisa bibliográfica foram considerados os seguintes critérios de inclusão: (1) estudos redigidos em língua portuguesa, espanhola ou inglesa; (2) que abordavam o tema da saúde de mulheres bissexuais e/ou sua relação com os serviços; (3) que estivessem disponibilizados na íntegra; (4) que veiculavam resultados empíricos; (5) que tinham como foco exclusivo as mulheres de minorias sexuais. Os critérios de exclusão adotados foram: (1) estudos que apenas tangenciavam o tema investigado, e que, ao serem examinados detidamente, mostravam-se distantes do objetivo definido por esta revisão; (2) estudos de revisão de literatura; (3) pesquisas sobre homens (bissexuais, homossexuais, transexuais ou intersexos); (4) que não responderam ao objetivo desta revisão.
A Figura 1 apresenta o fluxograma da revisão, delineado de acordo com as diretrizes PRISMA (Moher et al., 2009).
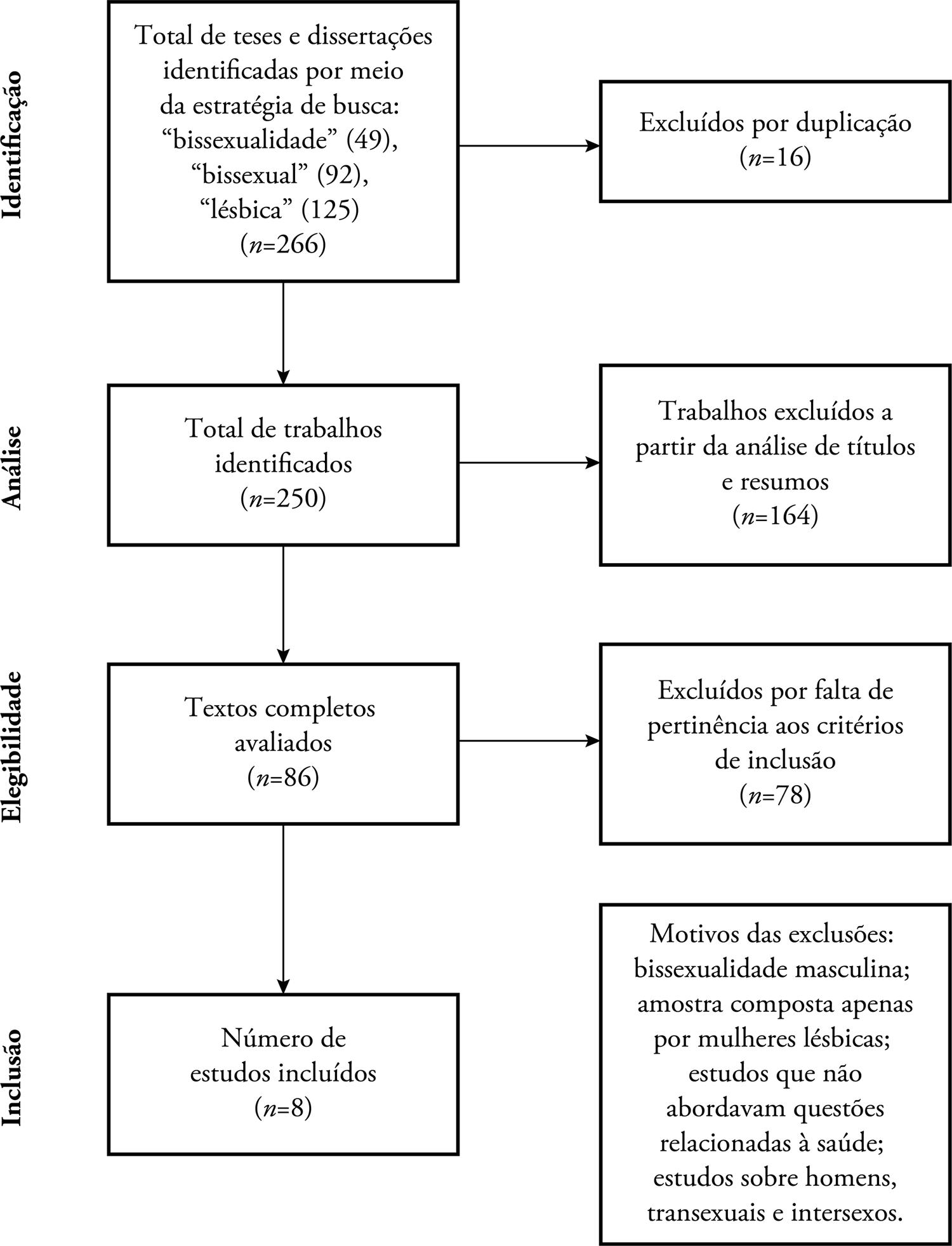
Figura 1 — Diagrama de fluxo do processo de busca e seleção das teses e dissertações da revisão integrativa de acordo com as diretrizes PRISMA
Concluída a leitura dos títulos e resumos por dois avaliadores experientes, com expertise em estudos no campo da sexualidade e gênero, seguiu-se a recuperação das teses e dissertações selecionadas, de acordo com os critérios de inclusão e exclusão definidos. Após atenta leitura dos títulos e resumos, procedeu-se à recuperação das dissertações e teses na íntegra. As listas, obtidas de forma independente pelos dois avaliadores, foram cotejadas e eventuais divergências foram resolvidas por consenso. Ao final desse processo de refinamento, e após eliminar os duplicados, as produções recuperadas foram examinadas na íntegra, constituindo o corpus da pesquisa.
Após a leitura, seguiu-se uma etapa de extração dos dados de interesse para esta revisão. Para tanto, utilizou-se um formulário apropriado para esse fim, validado por um comitê de três especialistas. O instrumento continha os seguintes itens: identificação do estudo original, autora ou autor, título da tese ou dissertação, ano da defesa, objetivo ou questão de investigação, população investigada, período de estudo, características metodológicas e resultados encontrados.
Posteriormente, as informações foram sistematizadas e compiladas em tabelas e organizadas em ordem numérica crescente por ano de publicação. Após nova leitura criteriosa pelos dois peritos, as informações extraídas das pesquisas foram organizadas e submetidas à análise temática (Minayo, 2008). Essa análise ocorreu em três etapas: (a) pré-análise, (b) exploração do material e (c) análise dos resultados obtidos. Os dados foram organizados de acordo com os conteúdos prevalentes no corpus investigado, que constituíram os temas posteriormente analisados.
Resultados
Do total de 266 estudos encontrados, oito preencheram os critérios de inclusão e exclusão preestabelecidos para a busca bibliográfica e constituíram a amostra final. A Tabela 1 apresenta uma síntese das características mais relevantes dos trabalhos revisados: autoria, ano de defesa, nível, área/programa de pós-graduação e instituição.
Tabela 1 — Distribuição das teses e dissertações que constituem o corpus do estudo, segundo autoria, ano de defesa, nível, área/programa de pós-graduação, instituição, objetivo e principais contribuições (n=8)
| Autoras, Ano | Nível | Área / Programa | Instituição de Ensino / Estado | Objetivo | Contribuições |
| Cláudia Mora Cárdenas, 2009 | Mestrado | Saúde Pública | Fundação Oswaldo Cruz (FIOCRUZ) / RJ | Analisar as trajetórias afetivo-sexuais de um grupo de jovens que se autodenominam lésbicas ou bissexuais, frequentadoras de espaços de sociabilidade noturna no município do Rio de Janeiro. | Os padrões de interação sexual do grupo investigado indicam que a noção de risco no âmbito homoerótico feminino tem sido pouco incorporada ao cotidiano das mulheres que se autoidentificam como lésbicas ou bissexuais. |
| Rita Valadão, 2010 | Mestrado | Saúde da Criança e da Mulher | Fundação Oswaldo Cruz (FIOCRUZ) / RJ | Explorar modelos que podem explicar a invisibilidade da orientação não heteronormativa no campo da saúde da mulher. | Lésbicas e bissexuais não se sentem encorajadas pelos profissionais da atenção integral à saúde da mulher a conversarem sobre sua orientação sexual. Tal invisibilidade compromete a qualidade, segurança e abrangência do atendimento, contribuindo para escamotear problemas específicos e invisibilizar seus agravos à saúde, (re)produzindo a exclusão social e a violência simbólica. |
| Fernanda Calderaro, 2011 | Mestrado | Psicologia Social | Pontifícia Universidade Católica de São Paulo (PUC-SP) / SP | Compreender a atuação do governo federal, dos movimentos sociais e da academia na construção de políticas de saúde voltadas às mulheres lésbicas e bissexuais, e como elas aparecem/participam nessas ações. | A demarcação dos limites da normalidade pelas políticas de saúde do governo federal se dá por meio da ênfase nas vulnerabilidades a infecções e cânceres, e pelas violências e discriminações recorrentes a que estão submetidas as mulheres lésbicas e bissexuais. |
| Julliana Rodrigues, 2011 | Mestrado | Saúde Pública | Universidade de São Paulo (USP) / SP | Compreender como as construções de gênero se fazem presentes nas relações homoafetivas entre mulheres e no cuidado à saúde sexual. | A ideia de que todas as mulheres mantêm relações heterossexuais ainda impregna as práticas médicas, e essa naturalização constitui importante barreira para o oferecimento de atendimento humanizado, que opere em consonância com o respeito aos direitos humanos e à diversidade e liberdade sexual. |
| Rita Salino, 2017 | Mestrado | Desenvolvimento Territorial Sustentável | Universidade Federal do Paraná (UFPR) / PR | Investigar a relação que as mulheres estabelecem com seu trabalho, com foco nas intersecções entre diversidade sexual, vivências profissionais e desenvolvimento humano e sustentável. | O trabalho pode constituir um espaço limitador da autonomia feminina, uma vez que, frequentemente, constrange o direito das mulheres homo e bissexuais de verem asseguradas suas liberdades substantivas e de viverem de acordo com seus próprios valores e convicções pessoais. Assim, a atividade laboral pode implicar certos entraves para o desenvolvimento humano e sustentável de mulheres com orientação sexual abertamente homo ou bissexual. |
| Julliana Rodrigues, 2018 | Doutorado | Saúde Coletiva | Universidade de São Paulo (USP) / SP | Analisar como as mulheres lésbicas e bissexuais vivenciam a sexualidade e experienciam os cuidados de saúde em geral e de saúde sexual em particular. | As dificuldades relatadas por mulheres bissexuais e lésbicas na consulta ginecológica variam desde receios quanto à exposição de sua orientação sexual até a não validação de sua sexualidade, quando sua vivência sexual com mulheres é classificada como ausência de vida sexual (não sexo) pelo profissional de saúde que a atende. |
| Maria Silveira, 2018 | Mestrado | Saúde Coletiva | Universidade do Estado do Rio de Janeiro (UERJ) / RJ | Explorar a construção da bissexualidade como uma identidade política entre mulheres. | Mesmo entre as lésbicas que defendem uma posição política de fazer alianças com mulheres bissexuais, os discursos acerca do lugar atribuído à bissexualidade reforçam a noção de que o espaço político criado pelas alianças seria destinado ao debate de questões pertinentes às relações e ao desejo por mulheres. Assim, se as bissexuais necessitam conversar sobre suas relações afetivo-sexuais com homens, deveria ser criado um espaço de escuta específico para acolher essas preocupações, incluindo suas contradições, expectativas e riscos envolvidos. |
| Gesiany Farias, 2019 | Mestrado | Enfermagem no Contexto Amazônico | Universidade Federal do Pará (UFPA) / PA | Caracterizar os discursos de enfermeiros/as que atuam em Unidades Básicas de Saúde (UBS) de Belém, PA, sobre a saúde sexual e reprodutiva das mulheres lésbicas. | Caracterizar o discurso dos/as profissionais se mostrou fundamental para delinear estratégias para a diminuir ou erradicar algumas das fragilidades encontradas, tais como o viés da heteronormatividade na assistência em saúde, a falta de capacitação profissional nas questões relacionadas à sexualidade, os estereótipos sociais que recaem sobre a existência lésbica e os desafios da assistência em saúde sexual e reprodutiva. |
Delinear os temas subjacentes às teses e dissertações revisadas permitiu dar visibilidade aos eixos que nortearam o desenvolvimento dos estudos, bem como inferir as preocupações que motivaram as pesquisas. Também permitiu relacionar os temas investigados com as potenciais contribuições e dificuldades identificadas. Os temas abordados na tese e nas dissertações analisadas foram: (1) Saúde sexual e IST/DST (quatro estudos); (2) Encontro com profissionais de saúde (três estudos); (3) Visão de profissionais de saúde (dois estudos); (4) Invisibilidade das bissexualidades femininas (dois estudos); (5) Políticas e programas de saúde (dois estudos); (6) Saúde mental (dois estudos).
O maior número de estudos encontrados versou sobre o tema “saúde sexual e IST/DST”, contemplado por quatro dissertações de mestrado (Calderaro, 2011; Mora Cárdenas, 2009; Rodrigues, 2011; Silveira, 2018). Nessas pesquisas, observa-se que as mulheres que se declaram bissexuais são consideradas por mulheres que se autoidentificam como lésbicas como um “grupo de risco” para IST/DST, pelo fato de também se relacionarem com homens, que são vistos como os principais vetores de transmissão das doenças. Essa percepção, além de ser discriminatória, é altamente estigmatizante. Algumas participantes dos estudos relataram que não se relacionavam com mulheres bissexuais por acreditarem que existe um risco aumentado de contaminação caso se envolvessem sexualmente com elas. A bifobia, expressão ou ato de discriminação contra pessoas bissexuais, usualmente é manifestada por pessoas heterossexuais; porém, também é encontrada dentro do próprio movimento LGBTQIA+, por pessoas que não consideram a bissexualidade como orientação sexual válida. Para essas pessoas, só se pode ser lésbica, gay ou heterossexual, e há, por parte de algumas, uma forte desconfiança e patrulhamento dirigido àquelas que revelam sentir atração por mulheres e homens.
As participantes bissexuais relataram acreditar que mulheres têm menos necessidades sexuais do que homens, o que pode fazer com que busquem menos cuidados relacionados à saúde sexual e, assim, acabem se expondo mais às DSTs (Rodrigues, 2011). Por outro lado, as mulheres bissexuais que participaram da pesquisa de Mora Cárdenas (2009) relataram o hábito de levar preservativos consigo e também utilizar, em suas práticas sexuais, de outras medidas de proteção contra ISTs.
O tema “encontro com profissionais de saúde” abarcou três estudos, uma tese (Rodrigues, 2018) e duas dissertações (Rodrigues, 2011; Valadão, 2010). Foi observado que muitas mulheres bissexuais acabam não procurando os serviços de saúde devido a experiências prévias negativas, nas quais se sentiram expostas a preconceito e discriminação pela orientação sexual. As participantes relataram que não se sentiam confortáveis em revelar ao médico que também mantêm ou já mantiveram relações com mulheres; também não se sentiam à vontade para falar abertamente sobre esses relacionamentos com o profissional (Rodrigues, 2011; Valadão, 2010). Como os profissionais não perguntam, elas também percebem que não há interesse deles em conhecer suas práticas sexuais, então elas não desvelam (não “abrem”) sua intimidade sexual.
Muitas mulheres reconheceram que as consultas médicas são estratégias de autocuidado das quais não podem fugir, mas admitiram que esse momento não era confortável nem acolhedor. Dependendo do profissional que as atendem e do nível de preconceito percebido, as mulheres bissexuais podem preferir assumir uma orientação homo ou heterossexual. O fato de algumas participantes preferirem não revelar sua orientação bissexual está relacionada à ideia difundida no senso comum de que a bissexualidade seria apenas uma fase passageira e que em algum momento a mulher amadurecerá e decidirá por se relacionar unicamente com homens ou com mulheres.
Esse é um dos preconceitos mais disseminados em relação à bissexualidade. A bifobia faz com que pessoas bissexuais sejam tachadas de volúveis e indecisas. Também existe uma ideia cristalizada de que pessoas bissexuais são confusas e promíscuas, o que faz com que a não revelação da orientação sexual persista como estratégia defensiva ante a recriminação e humilhação (Rodrigues, 2018). Por vezes, a pessoa bissexual sofre mais intolerância e rejeição do que a homossexual. Também há incompreensão por parte da família.
As quatro temáticas restantes foram identificadas em dois estudos cada: “visão de profissionais de saúde”, “invisibilidade das bissexualidades femininas”, “políticas e programas de saúde” e “saúde mental”.
Sobre a temática “visão de profissionais de saúde”, que englobou duas dissertações (Farias, 2019; Rodrigues, 2011), observa-se a ênfase na valorização da “neutralidade” e da normatividade técnica por parte de profissionais de saúde, que buscam se respaldar nos conhecimentos e pesquisas da área biomédica, por vezes para disfarçar a insegurança e as dificuldades em relação ao tema. Tais profissionais oferecem suas intervenções de forma prescritiva e muitas vezes sem considerar especificidades do contexto de vida e das necessidades cotidianas das usuárias.
Para uma efetiva promoção de saúde, não se podem desconsiderar os efeitos deletérios da bi e homofobia, das desigualdades de gênero, da discriminação e do machismo, que constituem vivências cotidianas de mulheres bissexuais, bem como de outras minorias sexuais (Rodrigues, 2011), e que se reproduzem nos serviços de saúde. Nesse sentido, Farias (2019) argumenta que os trabalhadores da saúde acabam ficando tolhidos durante as consultas, focando excessivamente o risco de mulheres heterossexuais, lésbicas e bissexuais de contrair as mesmas doenças do ponto de vista fisiológico. Com isso, negligenciam que também existem outros fatores – sociais, emocionais e de estereótipos de gênero – que influenciam a saúde da mulher e o processo de adoecimento.
O tema da “invisibilidade das bissexualidades femininas”, abordado em uma tese (Rodrigues, 2018) e uma dissertação (Valadão, 2010), revelou que a invisibilidade das mulheres bissexuais nos serviços de saúde implica não acolhimento de suas necessidades, exclusão dos serviços, postergação da procura por atendimento e agravamento de seus quadros clínicos, e reprodução de violência simbólica. Os estudos elucidaram que os modelos que organizam a atuação dos profissionais de saúde muitas vezes reforçam a invisibilidade. A preocupação com a inclusão da sexualidade durante a formação acadêmica é amplamente negligenciada. Questões de orientação sexual aparecem de maneira esparsa e em poucos cursos de nível superior, e são poucos os códigos de ética que abordam os direitos e deveres dos profissionais em relação a essa temática (Valadão, 2010).
Outro estudo (tese) constatou que mulheres bissexuais e lésbicas eram sistematicamente invisibilizadas não apenas nos serviços de saúde, como também no campo da medicina de maneira geral (Rodrigues, 2018). A autora argumenta que a invisibilidade da mulher bissexual está relacionada ao binarismo que organiza e hierarquiza as categorias de sexo e gênero. Se a mulher é vista com outra mulher, ela é tida como homossexual; se é vista ao lado de um homem é tida como heterossexual. A possibilidade de ser bissexual não é sequer concebida e acaba ficando invisível nessa dicotomia, pois não corresponde nem a um nem a outro extremo do espectro binário. A mulher bissexual quebra expectativas criadas e perpetuadas pelo binarismo e pela heterossexualidade compulsória (Rich, 1980). Ela mostra que a sexualidade humana é mais fluida do que o senso comum está disposto a admitir, e que as categorias existentes são insuficientes para abarcar os desejos e práticas, plurais por definição, e que podem ser mutáveis ao longo da trajetória individual.
Sobre as “políticas e programas de saúde”, observa-se em duas dissertações (Mora Cárdenas, 2009; Valadão, 2010) que, apesar de as mulheres bissexuais terem assegurado, na letra das políticas de saúde, o direito de ter suas demandas de saúde atendidas, o campo das práticas de saúde ainda não foi capaz de incorporar satisfatoriamente tais necessidades. Como avançar nessa questão? A ideia é que se possa transformar o habitus que exclui as mulheres bissexuais em habitus que as inclui nos serviços de saúde, por meio da articulação e da aliança estratégica entre o discurso científico, o campo das políticas públicas e os movimentos sociais (Valadão, 2010).
Mora Cárdenas (2009) observou uma tendência nas trajetórias eróticas e afetivas das participantes de seguirem uma lógica de proteção contra DSTs/HIV, mas destacou a inconsistência entre práticas e identidades sexuais. Essas questões evidenciam os desafios que precisam ser enfrentados na definição de políticas de prevenção em saúde sexual entre mulheres que vivenciam sexualidades contranormativas. Para a autora, alguns dos temas que os programas educacionais sobre saúde sexual voltados para jovens com trajetórias ou identidades não heteronormativas devem considerar são a difusão de mensagens adequadas sobre práticas sexuais e relação com HIV/Aids, a discussão em torno da necessidade de ações voltadas para a prática do “sexo seguro” entre mulheres, aconselhamento e realização do teste de HIV e tomada de decisão buscando maximizar a dupla proteção nas práticas heterossexuais.
Por fim, abordando o tema “saúde mental”, foram identificadas duas dissertações (Salino, 2017; Silveira, 2018). Uma delas (Silveira, 2018) constatou que a saúde mental das mulheres bissexuais tende a ser mais precária do que a das lésbicas, uma vez que as bissexuais apresentam menos laços de sociabilidade e encontram menos acolhimento dentro dos próprios grupos LGBTQIA+. No campo laboral, outro estudo (Salino, 2017) constatou que pessoas adultas passam grande parte de suas vidas trabalhando e, portanto, o trabalho constitui uma categoria importante na determinação social da saúde. A autora sustenta que as mulheres bissexuais vivenciam diversos tipos de violências em seus ambientes de trabalho e que essas agressões recorrentes causam danos à saúde física e mental dessa população, agravando os riscos. Ainda existem poucas pesquisas sobre a saúde mental – e saúde de modo geral – de mulheres bissexuais (Salino, 2017; Silveira, 2018), o que representa um ponto crítico e uma significativa limitação para a superação das barreiras de acesso a serviços de qualidade, sensíveis à diversidade e inclusivos.
Discussão
As lacunas identificadas no cuidado em saúde oferecido às mulheres bissexuais decorrem de um processo mais amplo e historicamente determinado de violações sistemáticas de direitos humanos que afetam as minorias sexuais e impactam negativamente sua saúde e bem-estar psicológico (Calderaro, 2011; Cardoso & Ferro, 2012; Mello, 2014; Rodrigues, 2018; Silveira, 2018). A discriminação sexual se sustenta em dispositivos de exclusão, que alimentam as restrições que esse segmento encontra no acesso às oportunidades de educação e saúde, uma vez que as agências responsáveis pela socialização (família, escola, trabalho, religião, serviços de saúde) não são preparadas para fornecer acolhimento e apoio adequados, condenando ou ignorando experiências diversas da heteronormatividade (Almeida, 2010). Nos serviços de saúde, a existência da bissexualidade feminina é amplamente invisibilizada. Sua negação por parte dos profissionais impede que sejam obtidas informações específicas desse grupo dito minoritário, o que inviabiliza a oferta de ações e programas condizentes com as necessidades de mulheres pertencentes às minorias sexuais.
O baixo nível de sensibilização aos direitos de saúde da população LGBTQIA+ é materializado pelos elevados índices de preconceito e discriminação a que essas pessoas são expostas em diferentes instâncias da vida social devido à sua orientação sexual. Há formas persistentes de discriminação e violência, mais ostensivas ou mais veladas, que se naturalizaram devido aos estereótipos sociais da sexualidade pautada na premissa da heteronormatividade. Além disso, os cuidados prestados a essa população podem ser desencorajados ou seriamente afetados por estereótipos sexuais e de gênero (Cardoso & Ferro, 2012; Palma & Orcasita, 2018).
Um desafio que se apresenta à integralidade do cuidado é como superar a bifobia, uma das barreiras invisíveis de acesso aos serviços de saúde, que muitas vezes se expressa de forma sutil e oblíqua. Os achados extraídos dos estudos incluídos nesta revisão são congruentes com os resultados obtidos por outras pesquisas, que sugerem o descompasso entre o conhecimento adquirido sobre HIV/Aids e a efetiva mudança necessária nas práticas que põem as mulheres em risco de contrair o vírus. Verificou-se que as participantes tinham algum conhecimento geral sobre o HIV e suas vias de transmissão e, inclusive, foram identificadas certas mudanças em suas atitudes em relação à prevenção. No entanto, constatou-se desconhecimento sobre práticas específicas, sobre dados epidemiológicos acerca de mulheres bissexuais e lésbicas e sobre os diversos meios de prevenção disponíveis, o que as coloca em sério risco (Barbosa & Facchini, 2009; Palma & Orcasita, 2018).
Nas dissertações revisadas (Calderaro, 2011; Mora Cárdenas, 2009; Rodrigues, 2011; Silveira, 2018) constatou-se conhecimento parcial a respeito de como se contrai o HIV e outras ISTs, pois muitas vezes a ideia predominante é a de que apenas o relacionamento com mulheres bissexuais poderia trazer algum risco de contaminação, já que elas também mantêm práticas sexuais com homens, enquanto que as lésbicas teoricamente estariam protegidas contra a infecção por essas doenças infectocontagiosas por se relacionarem exclusivamente com mulheres. Na realidade, as ISTs podem acometer pessoas de qualquer gênero e orientação sexual, embora afetem mais as pessoas que estão vulnerabilizadas e têm sua saúde negligenciada, como é o caso da população LGBTQIA+.
Além disso, os profissionais de saúde têm um viés heteronormativo e não estão capacitados a compreender as particularidades das mulheres bissexuais, o que acaba invisibilizando-as ainda mais nos atendimentos. Isso faz com que os serviços de saúde sejam vistos por essas mulheres como locais pouco amistosos, que reproduzem preconceitos e reforçam estereótipos sexistas e de gênero (Farias, 2019; Rodrigues, 2011, 2018; Valadão, 2010). A literatura científica sofre escassez de pesquisas sobre a formação de profissionais de saúde para o cuidado de indivíduos do espectro LGBTQIA+ de forma competente e humanizada (Dullius et al., 2019). Assim, observa-se uma urgência na qualificação e sensibilização desses profissionais no que diz respeito à atenção em saúde a essa população, de modo a assegurar a equidade e qualidade dos serviços oferecidos (Albuquerque et al., 2013; Dullius & Martins, 2020). Os achados deste estudo são congruentes ao apontarem a necessidade de investir na adequada capacitação dos profissionais de saúde, a começar pelos cursos de graduação. Fatores culturais e educacionais, estigma e discriminação configuram barreiras ao cuidado humanizado, além de impactarem a saúde mental de quem enfrenta diuturnamente experiências de desrespeito, rejeição e exclusão nos ambientes de saúde (Rodrigues, 2011; Salino, 2017; Silveira, 2018; Valadão, 2010).
Alguns países restringem legalmente o direito dos grupos de transgêneros, lésbicas, gays ou trabalhadores do sexo de se registrarem como associações; outros promulgam leis que criminalizam suas práticas, desejos e discursos, violando seus direitos de cidadania – entre eles o direito à liberdade de expressão. Essas opressões e medidas coercitivas afetam a capacidade de enfrentamento diante dos atos de violência e intimidação, aumentando a vulnerabilidade aos agravos e os riscos de exposição ao HIV/Aids e outras doenças. As questões de relevo para a promoção da saúde sexual são componentes importantes do bem-estar psicológico (WHO, 2015). Portanto, precisam ser incorporadas no cuidado ao segmento formado por mulheres bissexuais.
Tanto a nível internacional como regional, os tribunais e organismos de defesa dos direitos humanos consideraram que leis restritivas constituem violações aos direitos fundamentais de expressão, associação e proteção contra a discriminação. Nas decisões tomadas, o princípio básico de assegurar os direitos de participação na sociedade às pessoas LGBTQIA+ tem sido continuamente afirmado (WHO, 2015). Metade dos estudos revisados (Calderaro, 2011; Mora Cárdenas, 2009; Rodrigues, 2011; Silveira, 2018) destacou a questão da saúde sexual como temática emergente de interesse de pesquisa e apontou para a importância do conhecimento produzido no sistema de pós-graduação para o planejamento de ações de cuidado para mulheres em situação de vulnerabilidade.
De acordo com a WHO (2015), nas últimas três décadas houve uma expansão acelerada da aplicação dos direitos humanos à sexualidade e às questões de saúde sexual, particularmente em relação à proteção contra a discriminação e violência, à defesa da liberdade de expressão e associação, à garantia da inviolabilidade da privacidade e de outros direitos fundamentais de pessoas homo/bissexuais, transexuais e intersexuais, adolescentes e outros grupos populacionais. Isso resultou na produção de um conjunto substancial de normas de direitos humanos que visam à promoção da saúde sexual e dos direitos humanos. Os Estados nacionais assumiram compromissos legais e políticos de proteger a saúde das pessoas, incluindo sua saúde sexual, por meio da aplicação de princípios de direitos humanos, expressos por meio de leis e políticas nacionais e de sua implementação igualitária, reconhecendo que os princípios de direitos humanos têm um forte papel a desempenhar na promoção e proteção da saúde sexual. Todavia, as teses e dissertações (Mora Cárdenas, 2009; Rodrigues, 2011, 2018; Silveira, 2018; Valadão, 2010) evidenciam a enorme lacuna, no Brasil, de políticas públicas e pesquisas científicas voltadas à saúde de mulheres bissexuais.
Considerações finais
Para investigar as questões relacionadas à saúde de mulheres bissexuais, foram desenvolvidos nas últimas décadas estudos, majoritariamente com delineamento qualitativo, que focalizaram a saúde e o bem-estar sexual das mulheres que mantêm relações afetivas e sexuais com mulheres e homens. As investigações se propuseram a compreender como essa questão se apresenta dentro dos serviços de saúde e como seu silenciamento e invisibilização podem impactar o cuidado e o autocuidado em saúde. Alguns achados chamam a atenção, tais como a evidência de que os/as profissionais de saúde ainda não estão preparados/as para cuidar, na perspectiva da integralidade, de mulheres que estão em desconformidade com o padrão heteronormativo. Há evidências de que a discriminação que permeia esses serviços tem prejudicado o atendimento focado nas reais necessidades das usuárias.
O foco principal das teses e dissertações recaiu sobre as questões relacionadas à saúde sexual de mulheres bissexuais, constatando que elas ainda estão pautadas em uma visão biologizante da sexualidade. Isso fortalece preocupações e crenças a respeito das infecções sexualmente transmissíveis, principalmente em relação ao HIV/Aids, negligenciando as violências decorrentes da intolerância cotidiana, dos preconceitos e da discriminação sofrida por orientação sexual. As pesquisas referendam a necessidade de estudos futuros que enfatizem uma leitura interseccional, levando em consideração a combinação dos efeitos perversos do atravessamento por diversas subordinações, como a discriminação por orientação sexual e gênero, cor/raça, classe social, geração e local de moradia.
Cada pessoa vive a bissexualidade à sua maneira. A dupla condição de subordinação (ser mulher e ser bissexual) faz com que os programas de cuidados em saúde necessitem ser projetados considerando tais especificidades que se potencializam. Os resultados apontam para as fissuras persistentes na política pública de saúde voltada para mulheres bissexuais. São destacadas questões contemporâneas que desafiam a construção e a efetividade da implementação de políticas públicas, necessárias para fortalecer as experiências concretas de enfrentamento às iniquidades em saúde, conforme preconizado nos dispositivos regulatórios.












 Curriculum ScienTI
Curriculum ScienTI

